Introducción
El parto pretérmino (PP), definido como el nacimiento antes de las 37 semanas de gestación, es una importante causa de morbimortalidad perinatal 1,2. Es un síndrome relacionado con múltiples etiologías, de las principales la infección/inflamación intraamniótica (I/IA), reportada en el 1% de las pacientes con trabajo de parto pretérmino con membranas íntegras y el 2% con cérvix corto en el segundo trimestre. Así mismo se ha encontrado inflamación intraamniótica estéril (marcadores de inflamación con cultivos negativos) en el 10 al 20% 3,4; todos estos fenotipos asociados con resultados perinatales adversos (sepsis, hemorragia interventricular, leucomalacia periventricular, parálisis cerebral, neumonía, enterocolitis necrosante, y displasia broncopulmonar) 5-7.
El diagnóstico de I/IA se realiza con estudios del líquido amniótico a diferencia de la corioamnionitis o triple III que utiliza los criterios clínicos definidos por Gibbs y colaboradores 8, la explicación a esta situación radica en que es una entidad de curso subclínico o con mínimos síntomas 9, considerándose como criterios diagnósticos de inflamación la elevación de la interleucina 6 (IL-6) y/o el factor de necrosis tumoral alfa, leucocitos ≥10, ≥1 neutrófilos/mL, depleción en los niveles de glucosa y deshidrogenasa láctica ≥ 400U/L; y criterios diagnósticos de infección la positividad en el Gram o cultivo 10,11.
Un complemento al diagnóstico son los hallazgos en la cervicometría tales como el acortamiento de la longitud cervical <25 mm y la presencia de sludge en el líquido amniótico 12-14, considerados como un factor de riesgo para parto pretérmino, corioamnionitis histológica, e invasión microbiana de la cavidad amniótica 15. Ante estos hallazgos se recomienda descartar la presencia de I/IA mediante estudios en líquido amniótico, con el objetivo de realizar el diagnóstico antes de la aparición de signos clínicos maternos o fetales, favoreciendo así las intervenciones oportunas y una menor tasa de complicaciones 13,16.
Existe evidencia que soporta el beneficio de la terapia antibiótica en términos de prolongación de la gestación y reducción de complicaciones neonatales en pacientes con diagnóstico de síndrome de parto pretérmino con marcadores clínicos o de laboratorio de I/IA, demostrado en estudios recientes con la combinación de ceftriaxona, claritromicina, metronidazol por 7 a 10 días 10,17,18.
El objetivo del presente estudio fue evaluar la asociación de la antibioticoterapia con los desenlaces maternos, fetales y perinatales en gestantes con sospecha de infección intraamniótica en un centro de alta complejidad obstétrica.
Metodología
Estudio analítico de cohortes ambispectivo en gestantes atendidas en la Clínica Universitaria Bolivariana (CUB), con diagnóstico de infección inflamación intramniótica subclínica desde enero del 2011 a diciembre del 2021.
Se incluyeron por conveniencia todas las pacientes atendidas en la Clínica Universitaria Bolivariana durante el periodo del estudio, con edad gestacional ≥ 24 semanas al momento del parto, que fueron estudiadas por sospecha de I/IA y que cumplían los criterios de inclusión. Se les realizó examen de orina, directo y Gram de flujo vaginal, cervicometría y estudios de líquido amniótico: citoquímico, Gram y cultivos para aerobios y anaerobios. Los criterios de exclusión fueron: embarazo gemelar, parto atendido en otra institución o no realización de amniocentesis.
Se extrajeron de la historia clínica las variables demográficas, antecedentes obstétricos, edad gestacional, resultados de paraclínicos, uso de terapia antimicrobiana y tipo de tratamiento recibido, así como desenlaces maternos (tipo de parto, endometritis y muerte) y perinatales (óbito fetal, sepsis, neumonía, enterocolitis necrotizante, ingreso a unidad de cuidados intensivos neonatales [UCIN] y muerte neonatal).
Las cervicometrías se realizaron por personal experto del servicio de medicina materno fetal de CUB. En presencia de acortamiento cervical < 25mm de longitud, con al menos un síntoma materno (dinámica uterina, metrorragia, sludge), se realizó amniocentesis transabdominal. Los resultados de la amniocentesis se clasificaron de la siguiente forma: recuento de leucocitos, coloración gram positiva, glucosa <15mg/dL y/o cultivo microbiológico positivo, considerándose este último como criterio diagnóstico de infección amniótica.
Se definió el tiempo de latencia de la gestación como el período de tiempo transcurrido entre el ingreso hasta el parto, en semanas.
Análisis estadístico
Se presentan medidas descriptivas de resumen para variables cualitativas y cuantitativas. Para la exploración de los factores asociados al uso de antimicrobianos se compararon los hallazgos clínicos, ecográficos y paraclínicos, mediante pruebas de hipótesis de chi cuadrado para los datos cualitativos y los datos cuantitativos con prueba de U de Mann-Whitney o t de Student, según la distribución normal de los datos valorada con la prueba de Kolmogorov- Smirnov.
Se estableció el riesgo relativo crudo y el respectivo IC95% para la asociación entre el uso de antimicrobianos y los desenlaces dicotómicos maternos- perinatales y, la diferencia de medianas con el estimador de Hodges- Lehman para los desenlaces cuantitativos. Se aplicó el modelo multivariado de regresión de Poisson para valorar la asociación entre el uso de los antimicrobianos y los desenlaces clínicos materno- perinatales, ajustado por el tiempo de latencia y edad gestacional al momento del parto, excepto para el desenlace parto pretérmino cuyo ajuste únicamente fue la latencia al parto.
Las diferencias se consideraron significativas con un valor p <0,05. Todos los valores se obtuvieron de pruebas de dos colas. Los análisis estadísticos se realizaron con el software IBM SPSS versión 24.
La investigación fue aprobada por el comité de ética en investigación de CUB.
Resultados
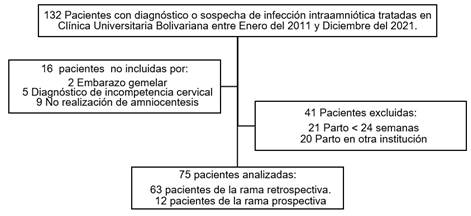
Se identificaron 132 pacientes con sospecha de I/IA y se analizaron 75 pacientes que cumplieron los criterios de selección del estudio, 16% (12/75) fueron identificadas prospectivamente y 84% (63/75) retrospectivamente (Figura 1).
La mediana de la edad y las semanas de gestación al momento de la sospecha diagnóstica de I/IA fue 29 años (RIQ 23- 32) y 24 (RIQ 21- 25) respectivamente. Entre los antecedentes obstétricos se destaca que, 38,7% (29/75) eran primigestantes, 42,7% (32/75) había reportado abortos, 73,3% (55/75) partos, 26,7% (20/75) cesárea y 20,5% (15/75) parto pretérmino.
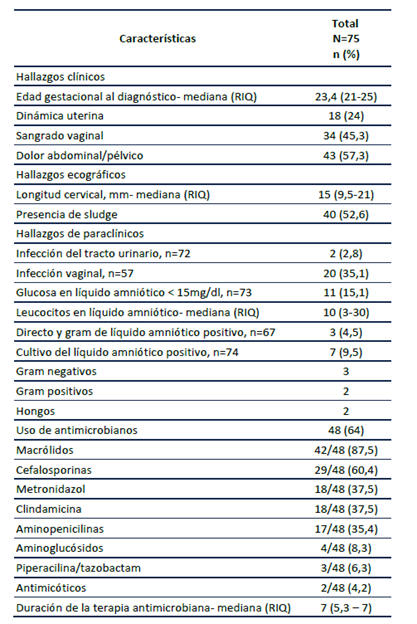
Entre los hallazgos clínicos, los más frecuentes fueron dolor abdominal y sangrado. De los hallazgos ecográficos y paraclínicos, una de cada dos gestantes tenía presencia de sludge en la cervicometría; el cultivo de líquido amniótico fue positivo en 9,5% (7/74), la mediana de leucocitos en líquido amniótico fue 10 (RIQ 3-30) (Tabla 1).
Tabla 1 Características clínicas, paraclínicas y microbiológicas en gestantes con sospecha de infección intraamniótica.
Uso de antimicrobianos en gestantes con sospecha de I/IA
El 64% (48/75) de las pacientes recibió algún tipo de antimicrobiano, entre ellas 87,5% (42/48) macrólidos y 60,4% (29/48) cefalosporinas. Se observó variabilidad en el uso y en la selección del tipo de antimicrobianos según el periodo de inclusión de las pacientes, en la selección retrospectiva y prospectiva 60,3% (38/63) y 83,3% (10/12) recibió antimicrobianos respectivamente; no se observó un esquema predominante antibiótico en las pacientes identificadas retrospectivamente, mientras que en el grupo restante el esquema predominante fue el protocolizado en 75% (9/12). La mediana de duración de la terapia antimicrobiana fue de 7 días (RIQ 5- 7) (Tabla 1).
La prevalencia del uso de antimicrobianos entre quienes tenían sludge fue 1,88 veces más a la reportada en quienes no tenían este hallazgo ecográfico, (IC95% 1,23- 2,88), p 0,0009; mientras que la de la dinámica uterina fue 1,43 veces (IC95% 1,06- 1,94), p 0,050. La diferencia de medianas de los leucocitos en líquido amniótico reportó un exceso del número de leucocitos por campo entre las que recibieron antimicrobianos, diferencia de 9 (IC95% 5- 25), p <0,0001 (Tabla 2).
Tabla 2 Hallazgos clínicos, paraclínicos y microbiológicos en gestantes con sospecha de infección intraamniótica según el uso de antimicrobianos.
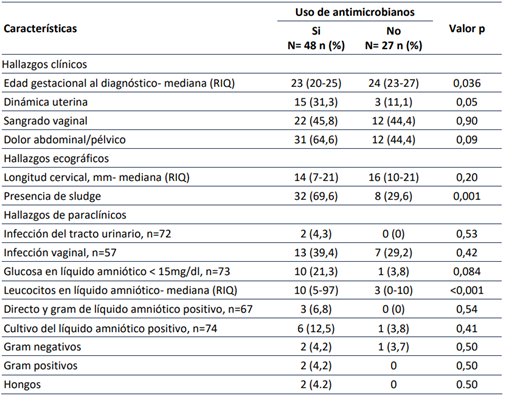
* El modelo multivariado de regresión de Poisson incluyó la edad gestacional al diagnóstico, dinámica uterina, sangrado vaginal, dolor abdominal/pélvico, longitud cervical, presencia de sludge, infección genital y vaginal.
Desenlaces clínicos materno-perinatales
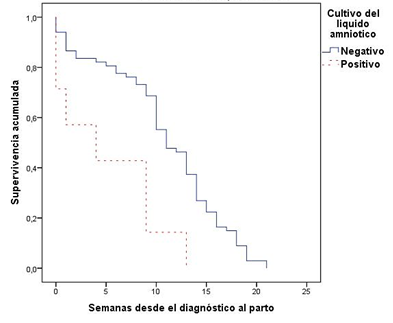
El tiempo de latencia entre la sospecha diagnóstica de I/IA y el parto tuvo una mediana de 11 semanas (RIQ 6 - 14) sin encontrar diferencias según el uso de antimicrobianos. En las pacientes con cultivo positivo de líquido amniótico, la mediana de latencia hasta el parto fue de 4 semanas (RIQ 0- 9) y de 11 (RIQ 8- 15) en las que no se obtuvo aislamiento, con una diferencia de medianas de 6 semanas (IC95% 1- 10) log rank test 0,002 (Figura 2).
El parto pretérmino se presentó con mayor frecuencia en las pacientes que tenían indicación clínica de uso de antimicrobianos que en aquellas que no (RR 1,58 IC95% 0,96- 2,61), después de ajustar el análisis por tiempo de latencia entre la sospecha de infección y el parto se observó que el uso de antimicrobianos reduce en un 46% el riesgo de parto pretérmino, RR 0,54 (IC95% 0,35- 0,83). El 8,3% (4/75) de las pacientes con antimicrobianos desarrollaron endometritis y ninguna de las que no recibieron antibióticos. No se reportaron muertes maternas.
El ingreso a UCIN y la sepsis fueron los desenlaces perinatales más frecuentes; en las gestantes que recibieron antimicrobianos se observó una asociación con muerte neonatal ajustado por latencia y edad gestacional al momento del parto, aunque con muy poca precisión estadística. Ningún desenlace perinatal se asoció de manera independiente con el uso de antimicrobianos en el manejo de la I/IA (Tabla 3).
Tabla 3 Desenlaces clínicos maternos y perinatales.
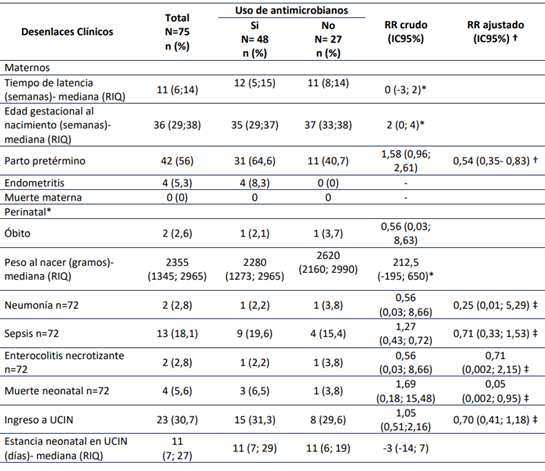
*Diferencia de medianas (IC95%). † Asociación estimada en modelo de regresión de Poisson ajustado por tiempo de latencia entre el diagnóstico y el parto en semanas. ‡ Asociación estimada en modelo de regresión de Poisson ajustado por tiempo de latencia entre el diagnóstico y el parto en semanas y edad gestacional al parto.
Discusión
Este es el primer estudio realizado en Colombia en pacientes con sospecha de I/IA con componente prospectivo y seguimiento de desenlaces materno- perinatales asociados con el manejo con antimicrobianos.
Entre los hallazgos clínicos la presencia de sludge en la cervicometría fue un factor importante para definir el inicio de terapia antimicrobiana, siendo consecuente con estudios recientes que demuestran como se relaciona con mayor riesgo de PP, cultivos positivos en líquido amniótico, corioamnionitis histológica e invasión microbiana de la cavidad amniótica 15,19. Este estudio reportó una prevalencia de sludge del 52,6%, más alta comparada con otros estudios que la reportan entre el 7 al 23% 4,19,20. Lo cual se explica porque las pacientes incluidas fueron sintomáticas; la dinámica uterina estuvo presente en el 24% de las pacientes y tuvo una diferencia estadísticamente significativa entre las que recibieron antibioticoterapia y las que no; a pesar de su utilidad, al momento no hay estudios que demuestren el impacto de este hallazgo en el diagnóstico de I/IA y con el advenimiento de los estudios microbiológicos moleculares los signos clínicos y ecográficos han venido perdiendo importancia, sin embargo, en países de bajos recursos siguen siendo una herramienta para orientar el diagnóstico temprano. El 64% de las pacientes recibió algún esquema antibiótico, con menor prevalencia de este en la muestra recogida de forma retrospectiva ya que en este periodo la conducta clínica estaba basada en el resultado del cultivo para gérmenes aerobios y anaerobios de líquido amniótico, posterior a esto y basados en la mayor evidencia científica para ese momento se estableció en la institución un protocolo de atención a esta condición clínica entendiendo que en nuestro medio las pruebas realizadas (estudio de líquido amniótico para I/IA) tienen la limitante de no cultivar gérmenes atípicos, ni contamos con medición de la inflamación intramniótica, lo que exige dar a las pacientes con sospecha de I/IA manejo con un esquema antibiótico de amplio espectro que cubra estos gérmenes atípicos y controle la inflamación.
Se ha reportado invasión de la cavidad amniótica con membranas intactas, la cual es polimicrobiana en el 30% de los casos, sin embargo, la mayoría de las pacientes están asintomáticas al momento del diagnóstico 13. Investigaciones previas en pacientes con cuello uterino corto reportan infección en el 8- 52% e inflamación estéril en el 22,2- 81% de las pacientes 22-24. Siendo el conteo de leucocitos en líquido amniótico un determinante que contribuye tanto al proceso fisiológico como patológico del parto, al regular y propagar procesos inflamatorios en la interfaz materna a través de la liberación de citoquinas 21. Romero et al 11 demuestran como el conteo de células blancas ≥ 50 cel/mm3 tiene mayor sensibilidad que el gram de líquido amniótico en la detección de cultivos positivos (80% vs 48% p<0,05) y mayor riesgo de parto pretérmino, lo que concuerda con este estudio en donde se evidenció que a mayor recuento leucocitario hubo un mayor riesgo de desenlaces perinatales adversos.
El diagnóstico de I/IA se vincula con la importancia del tratamiento antibiótico en la prevención de complicaciones en esta población. Oh et al (2019), en un estudio retrospectivo que incluyó 22 mujeres evaluaron los resultados del tratamiento antibiótico con ceftriaxona, metronidazol y claritromicina en pacientes con acortamiento cervical e I/IA, encontrando resolución del proceso inflamatorio o infeccioso intraamniótico en el 75% de ellas 25. Se ha postulado que el uso de macrólidos adicionalmente puede suprimir la inflamación intraamniótica causada por señales de peligro expresadas a nivel celular disminuyendo la expresión de factores de transcripción proinflamatorios, relacionados como principal desencadenante del trabajo de parto 25,26.
En el presente estudio más del 50% de las pacientes recibió terapia antibiótica, lo que se relacionó con un menor riesgo de PP (RR 0,54; IC95% 0,35- 0,83) cuando se ajustaron los factores de confusión por el tiempo de latencia al parto. La mayoría de los esquemas utilizados incluyeron el uso de macrólidos, administrados de forma empírica y sustentados en estudios anteriores que reportan el Ureaplasma spp. como el microorganismo más comúnmente aislado en líquido amniótico de las pacientes con riesgo de PP, y el adecuado paso transplacentario principalmente de la claritromicina para la erradicación de este 17,24. Para este estudio no se dispuso de técnicas de detección de microorganismos del tipo mycoplasmas y ureaplasmas por lo que la cobertura para estos gérmenes con macrólidos se sustentó en observaciones reportadas por otros autores donde el tratamiento fue eficaz para la inflamación intraamniótica, incluso cuando los microorganismos no eran detectables 5. En los resultados aquí presentados, las pacientes con cultivo negativo que requirieron tratamiento antibiótico tuvieron una mediana de latencia de la gestación 2 semanas superior a las pacientes que no lo requirieron.
La mayoría de los estudios reporta una mayor incidencia de inflamación intraamniótica estéril con mayor riesgo de resultados adversos cuando se comprueba infección. El presente estudio evidenció que la presencia de cultivo positivo en líquido amniótico disminuye la latencia de la gestación en 6 semanas comparado con las pacientes con líquido amniótico estéril; lo anterior contrasta con lo encontrado por Chalupska et al. en un estudio que incluyó pacientes con insuficiencia cervical entre las 18 a 26 semanas 6 días de gestación en donde se evaluó la presencia de microorganismos e IL-6 en líquido amniótico, encontrando qué el 11% de las pacientes que presentaban infección intramniótica comparadas con pacientes sin infección ni inflamación al momento de la amniocentesis, tuvieron una menor latencia y una edad gestacional más baja al parto 3.
En cuanto a los desenlaces maternos relacionados con la I/IA, se reportan complicaciones como endometritis postparto y muerte materna con una incidencia a nivel mundial de 1,4% (IC 95% 0,9- 1,9) y 0,10% (IC95% 0,04- 0,21) respectivamente 27. En este estudio, no hubo diferencias estadísticamente significativas lo que puede ser por el número limitado de pacientes evaluadas.
Con relación a los desenlaces perinatales la I/IA se relaciona con 20% de resultado adverso neonatal o morbilidad grave perinatal 6,7. En esta serie no se encontró una asociación entre la administración de antibióticos y la disminución del riesgo de enterocolitis necrotizante, sepsis, neumonía o ingreso a UCIN, esto pudiera ser debido a varios factores, entre ellos, el tamaño de la muestra, el momento del diagnóstico de I/IA y el momento de la administración de la antibioticoterapia. En esta cohorte se reportaron dos casos de óbito fetal directamente relacionados con hallazgos patológicos en el líquido amniótico, tales como glucosa <15mg/dL, recuento alto leucocitos y uno de ellos con cultivo positivo para Klebsiella oxytoca. En las pacientes con indicación de antibioticoterapia se encontró una asociación estadísticamente significativa para la reducción del riesgo de muerte neonatal cuando el tratamiento se administró de manera temprana. Se sabe que las infecciones explican entre el 10 y 20% de las muertes fetales sin demostrar predomino de ningún microorganismo desencadenante, mediante estudios histopatológicos realizados en el feto, placenta y membranas uno de cada cuatro óbitos es secundario a infección bacteriana ascendente 29.
Entre las limitaciones del estudio se encontró que el tratamiento recibido en las pacientes para el manejo de la I/IA fue heterogéneo, lo cual impidió la relación de comparaciones directas entre las opciones utilizadas. Los desenlaces maternos y perinatales ocurrieron con una frecuencia baja y en algunos no fue posible realizar el ajuste en los modelos multivariados, mientras que en los que fue posible las estimaciones fueron imprecisas.
Desde el enfoque diagnóstico de la paciente con sospecha de I/IA, otra limitación del estudio fue la ausencia de la prueba de IL-6 en líquido amniótico, una prueba con acceso limitado en Colombia a pesar de que la guía nacional recomienda realizarla, y la falta de cultivos para microorganismos atípicos en las muestras obtenidas de líquido amniótico que permitiría descartar I/IA por gérmenes atípicos.
Conclusiones
La terapia antibiótica se relacionó con un menor riesgo de parto pretérmino (RR 0,54; IC95% 0,35- 0,83) cuando se eliminaron los factores de confusión al ajustarlos por el tiempo de latencia.
El cultivo positivo en líquido amniótico está relacionado con una menor latencia de la gestación desde el momento del diagnóstico al parto medido en semanas y este factor que no se modifica con la administración de antibioticoterapia.
Se requieren estudios prospectivos que cuenten con un mayor número de pacientes para evidenciar adecuadamente la asociación entre la administración de antibióticos y la disminución de la morbilidad grave perinatal, un esquema constante de antibióticos, la identificación microbiológica de microorganismos atípicos y la determinación de marcadores específicos de inflamación en líquido amniótico (IL- 6, metaloproteinasas de matriz o factor de necrosis tumoral alfa).