Introducción
La lactancia materna exclusiva (LME) se define según la Organización Mundial de la Salud (OMS) como la alimentación basada en leche materna durante los primeros seis meses de vida, sin adicionar ningún otro tipo de alimento o bebida 1. Además de ésta, otras organizaciones como las Naciones Unidas para la Infancia (UNICEF), la Asociación Americana de Pediatría (AAP) y el Instituto Colombiano de Bienestar Familiar (ICBF) reportan los beneficios que trae consigo la lactancia materna (LM) tanto para el recién nacido como para la madre 2. Entre los beneficios se destacan: que mejora el vínculo madre e hijo; reduce el riesgo de muerte súbita del lactante; infecciones gastrointestinales y respiratorias como neumonía y diarrea que son de las principales causas de mortalidad infantil en el mundo; previene la obesidad; y, además, tanto para las familias como para los gobiernos representa un bajo costo con excelente relación costo beneficio, que ningún sucedáneo de la leche puede alcanzar 3,4.
No contar con una adecuada LME en los primeros 6 meses de vida puede llevar a consecuencias negativas tanto para el bebé como para la madre, por ejemplo, un mayor riesgo de infecciones, mayor mortalidad, desnutrición, alteración del adecuado desarrollo de órganos incluido el cerebral con su consecuente retraso en el neurodesarrollo, inmadurez inmunológica, pobre vínculo entre madre e hijo y complicaciones post parto en la madre como hemorragia uterina anormal, mastitis y aumento en el riesgo de desarrollo de enfermedades crónicas a los largo de la vida 3-6.
Desde el año 2011, el Ministerio de la Protección Social de Colombia inició una campaña de sensibilización a todas las mujeres gestantes para estimular la LME por los primeros 6 meses de vida, sin embargo, aunque las verdaderas razones para contraindicarla son pocas 1,3, sigue muy siendo baja la adherencia de las madres a la LM, y más aún a la LME. Algunos países, como Estados Unidos, Canadá y Alemania han descrito razones por las cuales las madres deciden no iniciar o suspender la LM antes de tiempo, como el inicio de la jornada laboral luego de la licencia de maternidad, la sensación de poca producción de leche, trastornos anatómicos de los pezones que en ocasiones se consideran variantes normales, razones culturales que se han transmitido entre generaciones donde la influencia de la familia afecta la LM con fuerza hacia el uso de sucedáneos de la LM 7,8. Entendiendo que la población local tiene diferentes creencias culturales y que el sistema de salud del país es diferente a otros países, y aunque ha habido muchos estudios sobre este tema específico 9-15, se planteó este estudio con el fin de identificar los factores específicos locales y los motivos por los cuales las madres no inician o suspenden la LM entre los 0 y 6 meses, de tal manera que genere evidencia para contemplar y poner en marcha planes de mejora.
Materiales y métodos
Estudio observacional con análisis de casos y controles, en institución de tercer nivel de complejidad, en Medellín, entre octubre de 2018 y febrero de 2020.
Se eligieron mujeres que fueran madres de pacientes pediátricos entre 0 y 6 meses de edad. El grupo de los casos se definió como aquellas madres que no alimentaran con leche materna exclusiva a su hijo, incluyendo alimentación mixta con fórmula; a este grupo se le denominó no adherente. De otro lado, el grupo de los controles se definió como aquellas madres que alimentaran a su hijo con leche materna exclusiva, siendo estas el grupo adherente.
Para ambos grupos, se tuvo los criterios de exclusión: i) madres que voluntariamente no aceptaron su participación; ii) que presentara alteraciones neurológicas (parálisis cerebral o neuromuscular degenerativas) o psiquiátricas que impedían la firma del consentimiento informado y; iii) que tuvieran alguna patología o consumo de medicamento que de entrada impidiera la lactancia materna (por ej: infección por Virus de Inmunodeficiencia Humana, consumo de algunos anti hipertensivos).
Para ambos grupos se tuvo en cuenta variables sociodemográficas y aquellas relacionadas con la alimentación del hijo/a de cada paciente, como la exclusividad o no de la alimentación con leche materna; la lactancia materna en la primera hora de vida; conocimientos previos de la madre en beneficios de lactancia materna; y suspensión de leche materna, causa y momento de esto. Las pacientes fueron incluidas a medida que consultaban a la institución. La historia clínica de la paciente fue revisada solo cuando era necesario obtener información adicional. Se verificó la técnica de lactancia materna de las madres, y en los casos que fue necesario se realizaron las correcciones y entrenamiento necesarios. Los datos obtenidos eran tabulados, verificados y almacenados en una base de datos administrada por los investigadores.
El sesgo de selección de la población se minimizó al incluir todas las pacientes que cumplieran los criterios del estudio y mediante análisis exploratorios que indicaran la comparabilidad de ambos grupos, principalmente, en edad, estado civil y educación. Si bien, el estudio fue realizado en un solo centro, éste es referencia en atención materno fetal en todo el Valle de Aburrá y, por tanto, atiende madres de diversas partes de la región. El sesgo de información fue minimizado mediante la estandarización del formulario de recolección y validación de la base de datos por parte del equipo investigador; luego del cierre de la captación, se realizó un control de calidad a la base de datos para la identificación de datos faltantes y/o extremos.
Durante el tiempo de recolección de la información, se obtuvo un tamaño de muestra con una relación 1:2 entre casos y controles, respectivamente. Para el análisis de la información se aplicaron métodos descriptivos y analíticos. Inicialmente se realizó una descripción con las variables edad, estado civil y educación, con el fin de asegurar la comparabilidad de ambos grupos. Para las variables cualitativas se utilizaron frecuencias absolutas y relativas; para las variables cuantitativas se realizaron pruebas de normalidad (Shapiro-Wilk) y posteriormente se expresaron como medianas con su respectivo rango intercuartílico (RIQ). Se aplicaron pruebas de Chi-cuadrado y test exacto de Fisher para la obtención de diferencias estadísticas entre los grupos. Finalmente, con aquellas variables significativas (p<0,05) en las pruebas bivariadas, se aplicó un modelo de regresión logística binaria para obtener los OR entre los casos y los controles, teniendo como referencia el grupo de los controles. Los análisis se realizaron con una confianza del 95%. Todos los análisis se realizaron mediante el paquete estadístico SPSS v.24 (Inc., Chicago, IL).
El estudio tuvo el aval del Comité de Ética de la Universidad Pontifica Bolivariana y autorización de Clínica Universitaria Bolivariana mediante el acta N 10 del 25 de junio de 2018
Resultados
Características sociodemográficas y clínicas de las madres y sus hijos
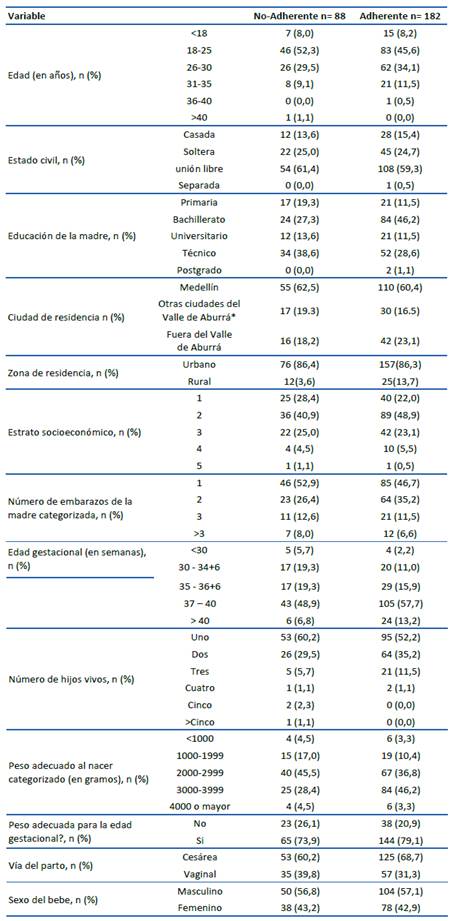
En total, se incluyeron 270 mujeres, de las cuales el 32,5% (88) fueron del grupo no adherente (casos) y el 67,4% (182) del grupo adherente (controles). La mediana de la edad de las madres fue 25 años (RIQ 21-30), en donde el mayor porcentaje en ambos se encontraban entre los 18 - 25 años. En ambos grupos, la mayor proporción de las participantes residían en la ciudad de Medellín y en áreas urbanas del Valle de Aburrá. En ambos grupos la mayor parte de los embarazos llegaron a término, los bebés tuvieron peso adecuado al nacer y la vía del parto fue por cesárea (Tabla 1).
Respecto al nivel educativo, los más frecuentes en ambos grupos fueron la media técnica (38,6%) y el nivel bachiller (46,2%), respectivamente. La mayoría de las mujeres encuestadas eran madres por primera vez, con valores similares en ambos grupos (52,9% en los casos y 46,7% en los controles) (Tabla 1). La mediana de la edad de los bebes fue de 29 días (RIQ 6 y 73 días) y 28 días (RIQ 2 y 83 días) en el grupo no adherente y en el grupo adherente, respectivamente.
Factores relacionados con la adherencia a la lactancia materna
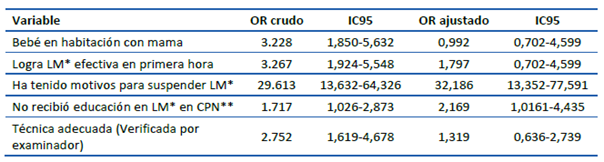
En la Tabla 2 se evidencian los factores en los cuales se evidenciaron diferencias significativas entre los casos y los controles, y en la Tabla 3 los OR crudos y ajustados calculados para cada una de ellas. Respecto los bebés que fueron a habitación con la madre al momento del nacimiento, se encontró que fue menor en los casos que en los controles en 55,7% y 80,2% (p<0,0001), respectivamente. De la misma manera, en el 42% de los casos se logró una lactancia efectiva en la primera hora del nacimiento, mientras que en el grupo control se logró el 70,3% (p<0,0001), y al indagar sobre la educación recibida en lactancia materna (LM) en los controles prenatales y la presentación de técnica adecuada, los porcentajes hallados fueron menores en el grupo de los casos, encontrándose diferencias significativas entre ambos grupos (p=0,039 y p<0,0001, respectivamente) (Tabla 2); asimismo, respecto a las madres que presentaron algún motivo para suspender la lactancia materna, en el grupo de los casos se encontró un 63,5% contra 5,6% en los controles, siendo esta diferencia estadísticamente significativa entre ambos grupos (p<0,0001).
Al obtener y ajustar los OR de las variables significativas de los casos y los controles de la Tabla 2, se encontraron únicamente OR significativos en las madres que han tenido motivos para suspender LM y aquellas que no recibieron educación en LM en el CPN, con OR 32,186 (IC95% 13,352-77,591) y OR 2,169 (IC95%:1,0161-4,435), respectivamente, pudiendo explicar estos resultados una mayor predisposición de las madres para abandonar la LM cuando presentan estas condiciones.
Tabla 2 Factores relacionados con la adherencia a la lactancia materna.
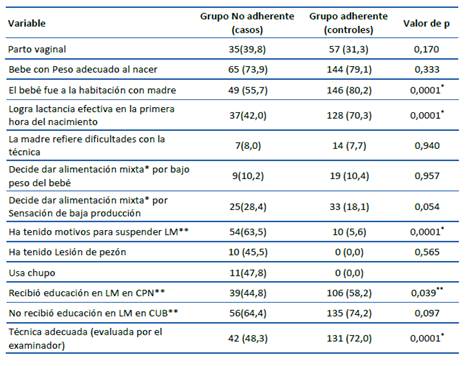
*Diferencia significativa (p<0,005).
**alimentación mixta: lactancia materna + formula; LM: lactancia materna; CPN: control prenatal; CUB: Clínica Universitaria Bolivariana.
Discusión
Este estudio tuvo como propósito la búsqueda de factores que se asociaran a la no adherencia a la LME en los primeros 6 meses de vida. Entre los principales factores de riesgo encontrados están el no haber recibido una educación sobre lactancia materna (LM) en la etapa prenatal y la sensación de baja producción como motivo para suspender la LM. Otros factores de riesgo posiblemente relacionados que merecen un análisis clínico fueron la separación del binomio madre-hijo al momento de nacer, principalmente por enfermedad del recién nacido, el no haber logrado una LM efectiva en la primera hora del nacimiento y no tener una técnica adecuada.
En nuestro estudio no encontramos asociaciones significativas con el cese de la LM entre los factores sociodemográficos ni clínicos, sin embargo, un factor protector encontrado en la literatura es el estrato socioeconómico, relacionado con un nivel mayor de escolaridad, como lo evidenciado por otros investigadores 10,17, que se supone que a mayor nivel de escolaridad la madre posee conocimientos más amplios y esto puede influenciar en la adherencia de la práctica de la LME; comparativamente, Radwan, H et al 18 asocian niveles de mayor educación con mejores resultados en LM (p=0,01), al igual que Niño, et al 19 con una p<0.02 en Chile con 256 participantes. Sin embargo, en nuestra investigación no encontramos asociaciones significativas al respecto. En cuanto al número de hijos, en el presente estudio la mayoría de madres primigestantes estuvieron en el grupo adherente, contrario a lo reportando en la literatura 17 dónde se ha reportado en este grupo de madres más riesgo de abandono de LM por temor y ansiedad. A diferencia de lo reportado en otros estudios colombianos 15-17, en este estudio el estrato socioeconómico no mostró diferencia con la adherencia a LME.
El principal factor de riesgo encontrado en nuestro estudio, fue el no haber recibido una educación adecuada en el control prenatal, lo que llama la atención pues hace parte de la Guía de Práctica Clínica Colombiana para la prevención y detección temprana de las alteraciones del embarazo 20, y de la “Iniciativa Instituciones Amigas de la Madre y la Infancia (IIAMI)” del UNICEF y del Ministerio de Salud y Protección Social 21. Estudios anteriores han demostrado que los programas de educación en LM aumentaron la proporción de mujeres que iniciaron la LM en un 53% 22, siendo más efectivos en mujeres de bajos ingresos 23, e incluso mostraron que recibir instrucciones simples, cortas, individuales y concretas acompañadas de material educativo, logra una mayor adherencia a LME a los 3 meses y 6 meses postparto (aumento del 42% y 17% respectivamente) 24, similar a lo descrito por Mattar CN et al 25 que encontró que el número de mujeres que lograron LME hasta los seis meses, fue mayor cuando recibieron consejería individual (35%) que cuando recibieron material educativo (17%)(p=0,01, OR 2,6, 95% intervalo de confianza [CI] 1,2-5,4).Una revisión de Cochrane del año 2011 26, analizó 52 estudios, en bebés a término, tanto con LME como alimentación mixta, y encontraron que todas las formas de apoyo adicional de profesionales y no profesionales tuvo un impacto positivo en los resultados de la lactancia materna, las madres mejoraron el tiempo de LME, lo que también fue reportado en el presente estudio incluso con diferencia significativa al comparar grupo de adherentes y no adherentes. Esto apoya la conclusión que el apoyo y educación materna en el control prenatal por personal entrenado mejoran de manera significativa la LME.
Otro factor de riesgo en nuestros hallazgos fue haber tenido en algún momento motivos para suspender la LM, siendo estos motivos: dificultades con la técnica de posición y agarre (42 pacientes del grupo no adherente y 131 del grupo adherente presentaron adecuada técnica de lactancia materna), sensación de baja producción (25 pacientes del grupo no adherente y 33 del grupo adherente), y que el bebé naciera con bajo peso (23 pacientes del grupo no adherente y 44 del grupo adherente) o hubiera tenido bajo peso en algún momento durante sus primeros seis meses (nueve pacientes del grupo no adherente y 19 del grupo adherente). En la literatura 27,28 se ha informado sistemáticamente que la preocupación sobre la producción de leche es un factor clave para la interrupción temprana de la LM, sin embargo, los estudios que examinan la ingesta de leche y el aumento de peso del bebé en lactantes amamantados exclusivamente con leche materna han demostrado que, en realidad, solo menos del 5% de las madres no pueden producir la leche adecuada 29. En un estudio canadiense, las madres jóvenes (<25 años) y las madres primíparas eran más propensas a citar “insuficiente leche materna” como motivo de suspensión de la LM, lo que sugiere que la percepción de una baja producción puede estar relacionada con una falta de experiencia previa en LM 30.
Asimismo, que el binomio madre e hijo fueran separados debido a enfermedad en el neonato o en la madre, fue otro factor de riesgo importante encontrado en el estudio. En estos binomios se encontraron valores más altos de abandono de la LM, consistente con los resultados obtenidos en un estudio canadiense 31. Así mismo, que no se lograra una LM exitosa en la primera hora de vida, ya fuera por separación del binomio o porque no hubo suficiente apoyo por el personal de salud, y el encontrar una mala técnica de LM verificada por el examinador, fueron factores que, aunque no tuvieran diferencias estadísticamente significativas, muestran la importancia de las intervenciones tempranas en apoyo a la LM 32. El acceso a asesoras de LM y otros tipos de apoyo para la lactancia al inicio del período posparto puede ayudar a prevenir la suspensión prematura de la lactancia entre las mujeres experimentando dificultades técnicas.
La principal limitante de este estudio es el hecho que se haya hecho en un solo centro de la ciudad, lo que puede llevar al sesgo de selección, sin embargo, es importante tener en cuenta que es un centro de referencia a donde llegan pacientes de muchas partes de la ciudad y del departamento. Adicionalmente, por ser este ser un centro IAMI es probable que se eliminen algunos factores que limitan la adherencia como la separación de madre- hijo, confirmando que esta estrategia es efectiva a favor de la lactancia.
Conclusiones
El principal factor de riesgo para suspender la LM identificado en el estudio es no haber recibido educación sobre LM en la etapa prenatal; situación aún común en nuestro medio, a pesar que diferentes estudios han demostrado que los programas de educación aumentan la proporción de mujeres que iniciaron la LM, siendo más efectivos en mujeres de bajos ingresos, e incluso mostraron que recibir instrucciones simples, cortas, individuales y concretas acompañadas de material educativo, logra una mayor adherencia a LME a los 3 meses y 6 meses postparto.
Otros factores que aumentan el riesgo de no adherencia a LM son la sensación de baja producción, la separación del binomio madre-hijo al momento de nacer (principalmente por enfermedad del recién nacido), no haber logrado una LM efectiva en la primera hora del nacimiento y no tener una técnica adecuada.
No se encontraron asociaciones significativas con el cese de la LM entre los factores sociodemográficos.