Introducción
La enfermedad renal crónica (ERC) es un problema de salud pública a nivel mundial; se estima que presenta una prevalencia global del 13,4 %1. Esta enfermedad puede progresar a estadio terminal o final (ERC-ET), diagnosticado cuando la función renal no es adecuada para la supervivencia a largo plazo sin terapia de reemplazo renal o trasplante, usualmente relacionado con una tasa de filtración glomerular menor a 15 ml/min/1,73 m2. Se estima que para 2030 el número de pacientes con necesidad de terapia de reemplazo renal será de 5,4 millones en el mundo3. En nuestro país, la ERC se considera como una de las enfermedades de más alto costo; se estima que tiene una prevalencia del 1,75 %, y afecta a cerca de 900.000 colombianos. De los pacientes con ERC en Colombia, se presenta una tasa de mortalidad de 74,4 por cada 100.000 habitantes, y un 4,64 % se encuentran en estadio 5 de la enfermedad4.
En comparación con la diálisis, el trasplante renal aporta mayores beneficios en calidad de vida y supervivencia de los pacientes, así como disminución de costos para el sistema de salud4-6, por lo cual la demanda de trasplantes renales continúa en aumento. En Colombia, la lista de espera para riñón creció un 18,5 % de 2017 a 20215,6. En 2022, se encontraban 3328 pacientes en lista de espera, y para este mismo año se realizaron 822 trasplantes renales, de los cuales 233 fueron con donante vivo7. Estas cifras dejan en evidencia la brecha existente entre el número de pacientes que esperan por un riñón y el número de órganos disponibles para trasplante.
Por ley, se considera donante a "la persona que durante su vida o muerte por su expresa voluntad o la de sus deudos le extraen componentes anatómicos con el fin de utilizarlos para el trasplante"8. Los pacientes con intención de donar su riñón (donantes posibles) pasan por múltiples valoraciones antes de convertirse en donantes efectivos, es decir, ser llevados a nefrectomía para el trasplante. Entre estas, tienen que ser aprobados por salud mental (donantes potenciales), por cirugía y nefrología (donantes elegibles) y finalmente por junta médica (donantes aprobados).
El trasplante de donante vivo se considera una estrategia esencial para cerrar esta brecha, dado que el trasplante renal comparado con la diálisis presenta menores tasas de muerte anual: 1,2 vs. 16,5 por cada 100 pacientes-año9. Adicionalmente, comparado con el trasplante de donante cadavérico, tiene mejores tasas de supervivencia y excelentes resultados10-13. Un metaanálisis estimó la supervivencia a un año del injerto en 92,1 % para donantes vivos relacionados y de 90,4 % para donantes cadavéricos14. Otro estudio reportó que los pacientes con trasplante renal de donante cadavérico presentaban un HR de 3,5 (p 0,02) para mortalidad y de 5,4 (p 0,009) para pérdida del injerto, comparado con los pacientes con trasplante de donante vivo15.
A pesar de sus beneficios, el trasplante de donante vivo es la opción de tratamiento menos frecuente en Colombia, representa alrededor del 23 %6 del total de trasplantes al año, y 28 % en Estados Unidos16. A nivel internacional, el número de donantes disponibles ha disminuido anualmente sin una causa clara, y el 80 % de los donantes potenciales evaluados no logra culminar con el proceso. A nivel nacional, no existe información que capture las fases y el proceso predonación, y la evidencia acerca de las barreras asociadas con completar el proceso de donación es limitada. Algunos investigadores hipotetizan que el grupo de donantes potenciales presenta tasas más altas de hipertensión, diabetes y obesidad17. Sin embargo, existe información insuficiente que describa el proceso de donación y las razones específicas médicas y no médicas para la no donación. En algunos programas a nivel internacional se ha reportado que más del 90 % de los potenciales donantes no logran culminan la donación16.
Dado que Colombiana de Trasplantes realiza el 27 % de los trasplantes renales con donante vivo del país7, y que en nuestro contexto, debido a la falta de caracterización sobre las razones de no donación, se hace difícil generar intervenciones que potencialmente puedan aumentar la donación, se formuló como objetivo de este estudio describir las causas de la no finalización efectiva del proceso de donación de riñón, caracterizando a los donantes vivos de riñón posibles y efectivos evaluados en Colombiana de Trasplantes.
Materiales y métodos
Diseño del estudio y población
Estudio descriptivo de corte transversal que describe el flujo de todos los donantes posibles de riñón valorados en Colombiana de Trasplantes (incluidos dos centros: Bogotá y Barranquilla) desde agosto de 2008 hasta septiembre de 2019.
Durante el periodo de estudio, se incluyeron 1488 donantes posibles consecutivos. No hubo exclusiones, ni se calculó tamaño muestral, dado que se incluyeron todos los pacientes que cumplieron los criterios de selección.
Variables y recolección de la información
De manera retrospectiva, se revisaron los registros médicos electrónicos del total de donantes desde su primera valoración hasta el momento de la nefrectomía (en los donantes efectivos) o el retiro del proceso (en los donantes contraindicados, con retiro voluntario o abandono del proceso). El proceso de selección de los donantes vivos de riñón se hizo según las guías de Colombiana de Trasplantes formalizadas en 201718. El proceso incluye una valoración inicial por profesionales de salud mental (Psiquiatría y Psicología) con el objetivo de evaluar la autonomía y capacidad de consentir del potencial donante, así como de determinar que se trata de un acto libre y voluntario, evaluando la ausencia de lucro y coacción; todas las valoraciones de salud mental fueron realizadas por los mismos profesionales. En segunda instancia, los posibles donantes que resultaron aptos por salud mental fueron valorados por nefrología con el objetivo de identificar incompatibilidad ABO, obesidad, hiperglucemia o diabetes (con hemoglobina glicosilada y glucosa en ayunas), hipertensión arterial y otros antecedentes personales y/o familiares que contraindiquen la donación o requieran estudios de extensión. Los donantes que resultaron aptos por nefrología fueron valorados por cirugía para identificar y aclarar los riesgos del procedimiento quirúrgico. En tercer lugar, en la junta médica (reunión interdisciplinaria) se discuten los hallazgos relevantes del proceso de evaluación y se emite una decisión final de aprobación (ver tabla 1). Para ser llevados a nefrectomía, los donantes aprobados deben realizar una declaración extraproceso ante notario público, donde se especifique familiaridad con el receptor y decisión de libre donación sin ganancia económica ni de otro tipo. Así mismo, el comité de ética institucional debe aprobar el caso para programar la nefrectomía del donante vivo.
Tabla 1 Criterios de contraindicación en la evaluación para donante vivo de riñón
IMC: índice de masa corporal.
Fuente: autores.
Las variables analizadas incluyen las características sociodemográficas de los donantes posibles y efectivos, así como las razones de retiro del proceso en aquellos que no fueron donantes efectivos (contraindicación por salud mental o por causa médica, retiro voluntario o abandono del proceso).
Control de sesgos
En cuanto al control de sesgos, por medio de la inclusión de todos los donantes vivos evaluados en Colombiana de Trasplantes sin hacer exclusiones se buscó un control del sesgo de selección. Adicionalmente, se realizó una recolección de la información basada en los registros de la historia clínica, por lo cual se omitió el sesgo de memoria y se redujo el de información; aun así, se contó con un número considerable de datos perdidos por lo que el sesgo de información no pudo ser controlado en su totalidad.
Análisis estadistico
Se realizó un análisis descriptivo de las características sociodemográficas de los donantes posibles y efectivos. Se usaron frecuencias y porcentajes para describir las variables categóricas, así como medidas de frecuencia central y dispersión para variables cuantitativas. La distribución de las variables cuantitativas fue evaluada estadísticamente con la prueba de Shapiro-Wilk, y según patrón gráfico por medio de histogramas. En caso de distribución no normal se reportaron medianas, y como medida de dispersión, el rango intercuartílico (RIQ). Se generó una comparación entre los donantes efectivos y no donantes usando la prueba de chi 2 para variables categóricas, y la U de Mann-Whitney para variables cuantitativas asumiendo una diferencia estadísticamente significativa con un valor de p menor o igual a 0,05.
Tuvimos 257 datos faltantes en la variable de IMC, peso y talla, así como 462 en el grupo ABO de los posibles donantes. Esto es explicado porque no todos los posibles donantes tuvieron valoración médica y se retiraron tempranamente del proceso por diferentes razones. Estos datos se omitieron del análisis descriptivo para la variable mencionada. En las demás variables se hizo un análisis completo de casos. El análisis fue realizado con el software R versión 4.2.2.
Consideraciones éticas
Este estudio fue aprobado por el comité de ética. Esta revisión retrospectiva no representa ningún riesgo de acuerdo con las consideraciones éticas establecidas por las regulaciones nacionales como la Resolución 8430 de 199319 y las regulaciones internacionales como la declaración de Helsinki20. Todos los riñones fueron donados de manera voluntaria bajo consentimiento informado por escrito bajo los principios de la declaración de Estambul21.
Resultados
En los 11 años del periodo de seguimiento del estudio, se postularon 1488 posibles donantes distribuidos en las dos sedes de Colombiana de Trasplantes: sede Bogotá y Barranquilla. Todos los posibles donantes tuvieron una valoración inicial por salud mental, en donde el 15,4 % no fue aprobado para continuar el proceso. Adicionalmente, el 31,8 % (de 1488) fue contraindicado para donación en la valoración por nefrología y cirugía de trasplante, y el 11 % (de 1488) en la decisión de junta médica. Finalmente, 620 (41,6 %) donantes fueron aprobados y 549 (36,9 %) se convirtieron en donantes efectivos (ver figura 1). El proceso completo desde la postulación de los posibles donantes hasta la nefrectomía de los donantes efectivos tuvo una mediana de 1 mes de duración (RIC 0-2) (ver figura 1).
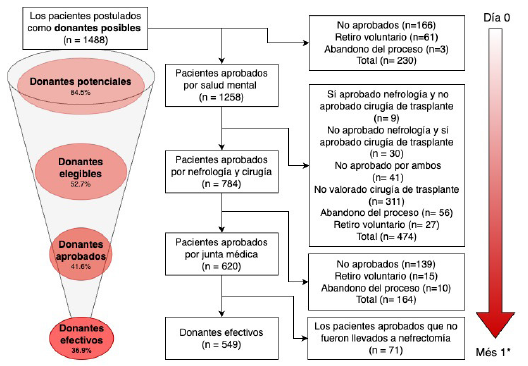
Fuente: autores.
Figura 1 Flujograma de aprobación desde la postulación de los donantes hasta la realización de nefrectomía y trasplante. *Mediana del tiempo de seguimiento desde la postulación como donante hasta la nefrectomía.
Donantes posibles
Se presentaron 1488 posibles donantes, quienes tenían una mediana de edad de 38 años (RIC 29-48), con un 54 % de mujeres. El 32,3 % de posibles donantes se encontraban en sobrepeso, y el 10,1 % en obesidad. Las principales relaciones entre donante y receptor correspondían a hermanos, madre y otro tipo de relación que no es de primer grado (ver Tabla 2).
Tabla 2 Caracterización de los donantes posibles y efectivos para trasplante renal
IMC: índice de masa corporal; RIC: rango intercuartílico. a Valor de p calculado con prueba de Chi2 b Valor p calculado con prueba de MannWhitney *Diferencia estadísticamente significativa p < 0,05.
Fuente: autores.
Donantes efectivos
Los donantes efectivos tenían una mediana de edad de 37 años (RIC 28-46), de los cuales el 53 % eran mujeres. Con una mediana de IMC en 24,7 (RIC 22.227-3), en donde un 50,5 % de donantes se encontraban en peso normal y 40,1 %, en sobrepeso. Los pacientes eran separados, casados o vivían en unión libre en un 35 %, 31,9 % y 20,8 %, respectivamente.
La relación más común entre donante y receptor fue de hermanos en 38,1 %, seguida por madre-hijo (15,8 %). En cuanto al grupo sanguíneo ABO, los donantes efectivos presentaban en mayor frecuencia los grupos O, A y B en el 80,1 % (440), 14,8 % (81) y 5,1 % (28), respectivamente (ver Tabla 2).
Comparaciones no donantes y donantes efectivos
Al comparar los donantes efectivos con los no donantes encontramos que se obtuvieron diferencias estadísticamente significativas en la edad, peso, IMC, relación de los donantes y grupo sanguíneo. Los donantes efectivos fueron más jóvenes y con menor IMC. En las relaciones donante-receptor predominaron las de hermanos y madre-hijo en los donantes efectivos, a diferencia de los no donantes, en donde predominaron los hermanos y las relaciones que no eran de primer grado. En cuanto al grupo ABO fue mucho mayor la proporción del grupo sanguíneo O en los donantes efectivos sin ningún caso de donación con grupo AB (ver Tabla 2).
Razones de no donación
Posterior a la valoración por el equipo de salud mental, no continuaron 230 donantes posibles (15,4 %), de los cuales 61 egresaron por retiro voluntario, 3 abandonaron el proceso y 166 no se aprobaron. Dentro de los 11,1 % de donantes no aprobados por salud mental se destacaron la afectación de consideraciones éticas (56,6 %), pero también se presentaron afectaciones psicológicas, legales y la combinación de cualquiera de las tres (ver Tabla 3).
Tabla 3 Caracterización razones de no donación
Fuente: autores.
La siguiente valoración fue realizada por el grupo de nefrología y de cirugía de trasplantes. En esta etapa se evaluaron 1258 donantes potenciales, de los cuales 784 (52,7 %) fueron aprobados por nefrología y cirugía y fueron presentados en junta médica, y finalmente se aprobaron 620 (41,6 %). Dentro de los donantes no aprobados por consideraciones clínicas (59,1 %) se destacaron la hipertensión arterial, alteraciones anatómicas, obesidad e incompatibilidades inmunológicas. Adicionalmente, en todo el proceso se registró una frecuencia de retiro voluntario del 13,3 % y de abandono del proceso de 8,4 % (ver Tabla 3).
Discusión
El trasplante renal por donante vivo ha aumentado en los últimos años, pero aun así es insuficiente para suplir la demanda actual de los pacientes en lista de espera5,7. Esta situación se ve agravada por la alta tasa de no aprobación de los donantes vivos evaluados22. Si bien es inevitable no aprobar algunos pacientes para limitar riesgos y daños para el donante y su receptor, cobra importancia conocer las causas de no donación que impiden la realización de trasplantes a nivel local. En todo caso, este estudio caracteriza a los donantes vivos de riñón posibles y efectivos evaluados en Colombiana de Trasplantes, obteniendo así un abordaje inicial a dicha problemática en el contexto colombiano.
En el presente estudio se encontró que el 63 % de los posibles donantes no completaron el proceso para convertirse en donantes efectivos. Similar a lo reportado por estudios retrospectivos, donde se descalificó por no aptitud y abandono del proceso al 54,2 % y 55 % en Alemania y Polonia, respectivamente22,23. Sin embargo, un estudio reciente de Cholin y colaboradores, realizado en una cohorte americana, demostró una proporción de no finalización de casi el 92 % desde el llenado de la hoja de inscripción hasta la realización del trasplante16. De forma similar, Lapasia et al. encontraron una tasa de donantes efectivos del 8 %, pero en este caso un 22 % continuaba siendo evaluado24. Estas diferencias significativas entre donantes efectivos y descalificados entre estudios pueden ser explicadas por los distintos procesos de evaluación de donantes a nivel nacional y local. Pero es de resaltar que todos los reportes son consistentes con una alta tasa de donantes no aptos, por lo menos alrededor del 50 %25.
Las causas de no donación pueden corresponder a contraindicaciones médicas del donante o del receptor, pero también se incluye la deserción del proceso. En este estudio, se registró una deserción de la donación del 21,7 % teniendo en cuenta el retiro voluntario y abandono del proceso. Similar a lo reportado por Lapasia y colaboradores en la Universidad de Stanford, con un 23 % de retiro del proceso de donación24. Pero mucho mayor a lo reportado en Europa y Medio Oriente, en donde oscila entre un 6 a un 14,3 % de posibles donantes22,23,26. Thiessen et al. profundizan en las causas de deserción, evidenciando que los problemas financieros son un factor determinante, entendido como la preocupación de los posibles donantes por el sostenimiento durante la recuperación, así como sus desenlaces económicos en caso de complicaciones. También asegura que la deserción se ve relacionada con la preocupación de riesgos perioperatorios, la oposición familiar, la concepción de que necesite la donación alguien de su familia y el no tener una relación tan cercana con el receptor27.
Las condiciones clínicas son reportadas como una causa común para no aprobación de los donantes16,17. En la población estudiada, se evidenció que un 11 % de posibles donantes fueron no aprobados por salud mental, y un 34,4 % por consideraciones médicas. Dentro de las principales causas de no aprobación por condiciones médicas se destacaron la hipertensión arterial, anomalía anatómica y proteinuria; mientras que las incompatibilidades inmunológicas alcanzaron solo el 8 % de las razones. Un patrón similar a lo reportado por estudios en Polonia y Norteamérica, en donde predomina como causa de descalificación el riesgo cardiovascular dado por la hipertensión arterial, obesidad, entre otros23,24. En contraste, a diferencia de los resultados encontrados en otras poblaciones, las alteraciones de la función renal e incompatibilidades inmunológicas son las razones más comunes de ser declarados no aptos. Como lo reportado por Villafuerte-Ledesma, quien reporta una desaprobación del 22,3 % de posibles donantes por alteraciones en la tasa de filtración glomerular, del 14,5 % por incompatibilidad del grupo ABO y 4,8 % por prueba cruzada positiva28. De igual manera, varios estudios europeos y americanos reportan la incompatibilidad inmunológica como el 13,5 a 24,8 % de causas de no aprobación en posibles donantes, mientras que las causas quirúrgicas se reportan en menor proporción22-25. Es interesante que los estudios más antiguos son los que reportan las incompatibilidades inmunológicas más altas23,24, mientras que los estudios más recientes reportan menores proporciones22,25. Es evidente que la frecuencia de las condiciones clínicas como causas de no aprobación entre estudios cambia profundamente, pero la esencia de los criterios se mantiene. Lo más probable es que los cambios se deban a condiciones poblacionales, pero también a factores temporales y del protocolo de evaluación.
En cuanto a las características de los donantes, este estudio evidenció mayor porcentaje de donantes femeninas, tanto en los donantes posibles como en los efectivos, lo cual es ampliamente reportado por la literatura16,24,25,28. Se cree que estas diferencias en la donación por sexo son de origen multifactorial, pero se ha descrito en algunos países que puede estar relacionado con un sentimiento de responsabilidad materna o marital de sacrificarse para salvar a su pareja o hijo(a)29. Por otro lado, los donantes efectivos en el presente estudio fueron más jóvenes, con una diferencia estadísticamente significativa, análogo a lo reportado por Grigorescu y Gregorio22,25. Adicionalmente, los resultados confirmaron que los donantes efectivos suelen tener menor índice de masa corporal y peso, teniendo en cuenta que la obesidad es uno de los criterios de no aprobación de los donantes16,22,24,26. Otro factor común fue la cercanía de la relación donante-receptor, en donde se ratifican resultados previos que aseguran que los vínculos más cercanos, de primer grado, tienen mayor tendencia a convertirse en donantes efectivos16,23.
Es importante declarar que, aunque la muestra de pacientes es grande, al realizar este estudio en dos sedes de un solo centro de trasplantes del país, sus resultados no necesariamente son generalizables a la población general, por lo que se necesitan estudios multicéntricos que puedan evaluar este proceso en todos los centros de trasplante, para tener un mayor entendimiento de las condiciones del proceso a nivel nacional. Adicionalmente, los datos fueron obtenidos de manera retrospectiva desde la historia clínica, lo cual limita la profundidad y especificidad de la información obtenida, aunque se realizó una revisión profunda de la historia clínica para mitigar los sesgos que implica la revisión retrospectiva de la información. Se considera que también existe la necesidad de describir en detalle las causales de contraindicación por salud mental y de deserción del proceso, dado que existe poca información en el tema y aún menos en Colombia.
Conclusión
Los resultados presentados demostraron que solo el 36,9 % de los posibles donantes se convierten en donantes efectivos. Las principales razones de no donación son médicas, especialmente factores cardiovasculares y anatómicos, pero un importante porcentaje se debe a deserción del proceso y factores psicológicos. Este estudio es el primer paso que permite realizar intervenciones basadas en la evidencia para aumentar el porcentaje de donantes efectivos, sin embargo, sería de utilidad una investigación futura en múltiples centros que profundice en el tema.















