Introducción
La isquemia arterial aguda de las extremidades se define como un síndrome clínico potencialmente mortal gracias a la ausencia de flujo sanguíneo por eventos embólicos o trombóticos del lecho vascular (1. Estos últimos pueden originarse en zonas de estenosis preexistentes o asociarse a intervencionismo endovascular, mientras que los eventos embólicos se originan en cavidades cardiacas hasta en un 85 % de los casos. Por otra parte, sitios infrecuentes de embolia a considerar son las dilataciones aneurismáticas aórticas, poplíteas, abdominales o embolia paradójica relacionada con comunicaciones cardiacas anormales 2-4. Sin embargo, resulta de vital importancia tener en cuenta que la aorta es la fuente del 5 % de todos los casos de embolia y se relaciona frecuentemente con ateroesclerosis, factores de riesgo trombótico o instrumentación traumática 5. A continuación se describe un caso de embolia arterial múltiple relacionado a placas ulceradas con trombos móviles en el cayado aórtico y aorta descendente.
Presentación del caso
Hombre de 70 años con antecedentes de hipertensión arterial y tabaquismo hace 40 años. Consulta por 2 meses de dolor en miembros inferiores al caminar más de 200 metros que empeoró en las últimas 2 semanas en la pierna izquierda, parestesias, palidez y frialdad en la pierna derecha.
Al examen físico destacaba una presión arterial de 130/80 mmHg, frecuencia cardiaca 75 latidos por minuto, ruidos cardiacos rítmicos, saturación de 96%, pulsos poplíteos e infrapoplíteos ausentes de forma bilateral, además había rubor y frialdad en pierna derecha sin presencia de ulceraciones, por lo que se decide realizar una ecografía doppler arterial con evidencia de oclusión trombótica aguda poplítea e infrapoplítea en ambas extremidades.
Se enfoca como una isquemia arterial aguda de miembro inferior derecho, se inició anticoagulación con heparinas no fraccionadas y se llevó a tromboembolectomía de arteria poplítea más trombólisis de vasos infrapoplíteos derechos, demostrando en el procedimiento arterias sanas ocluidas por trombos frescos.
Durante el estudio inicial se realiza una pletismografía arterial de miembros inferiores con evidencia de enfermedad femoropoplítea con un índice tobillo brazo de 0.8, una onda de volumen tipo V desde el tobillo y en pierna derecha una perfusión adecuada de la extremidad. En búsqueda de etiología embólica, se realizó un ecocardiograma transtorácico en el que se evidenció una fracción de eyección del 62 % sin evidencia de dilataciones ni trombos, mientras que en el holter se demostró únicamente una taquicardia sinusal.
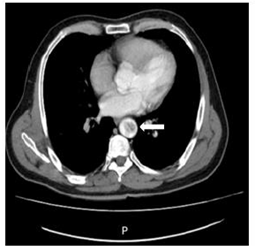
A los dos días el paciente se presenta con dolor abdominal y en pierna izquierda, por lo que se sospecha isquemia mesentérica y embolia a extremidad. Se realiza una angiotomografía de tórax y abdomen dónde se evidenció la presencia de ateromas calcificados incipientes con presencia de trombo en el arco aórtico distal y aorta descendente de 3,4 centímetros de longitud, mientras que en abdomen se documenta un infarto esplénico, del polo superior del riñón izquierdo y en extremidades se observa un trombo desde la arteria poplítea izquierda hasta el tronco tibioperoneo, reconstituyendo por colaterales (ver Figura 1 y 2 ).
En búsqueda de fuente embólica se realiza un ecocardiograma transesofágico (ETE) (ver Figura 3 y 4 ), donde se evidenció placas ulceradas penetrantes en cayado aórtico distal y aorta descendente proximal de 9 mm con trombo móvil de 22 mm y 4 mm de espesor. A 4,5 cm de esta lesión en aorta descendente proximal, se aprecia una úlcera penetrante de 15 mm con gran trombo móvil de 35x9x11 mm.
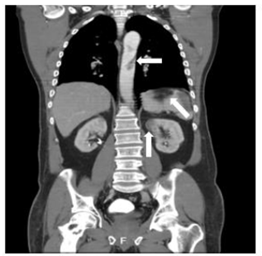
Figura 1 Corte coronal angiotomografía de abdomen: la flecha superior indica el trombo en aorta. La flecha del medio indica el infarto esplénico. La flecha inferior indica el infarto renal.
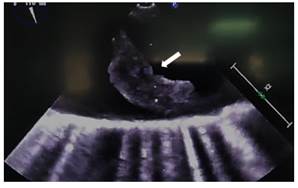
Figura 3 Ecocardiograma transesofágico: la flecha indica la placa ulcerada con trombo móvil de 22 mm X 4 mm de espesor en aorta.

Figura 4 Reconstrucción tridimensional ecocardiograma transesofágico: la flecha indica el trombo en aorta.
Ante estos hallazgos es trasladado a la unidad de cuidados intensivos, se realiza una tromboembolectomía y trombólisis de vasos poplíteos e infrapoplíteos de la pierna izquierda con evidencia arterias sanas ocluidas por trombos frescos y posterior recuperación de la perfusión distal.
Finalmente, se decide en junta multidisciplinaria continuar con la anticoagulación por el gran compromiso trombótico en aorta, llevar más tarde a intervencionismo del cayado aórtico y remoción de la carga trombótica con reparo endovascular con endoprótesis torácica. Sin embargo, antes de realizar el procedimiento desarrolla múltiples complicaciones embólicas con repercusión hemodinámica y fallece.
Discusión
Hace más de 100 años se describe por primera vez la relación entre trombosis, enfermedad ateroesclerótica y su predilección por vasos de distinto calibre con mayor flujo turbulento como aorta, carótidas, vasos iliofemorales o coronarios 6,7. Asimismo, para estas lesiones se ha reconocido su potencial trombótico como agente causal de embolia sistémica desde vasos de mayor a menor tamaño 8.
En algunos registros de patología en autopsias y muerte por embolia arterial se demostró en gran parte de los individuos que la fuente embólica fueron trombos aórticos murales con una incidencia del 0,45 % 9.
Su fisiopatología no se ha dilucidado por completo, no obstante, los mecanismos involucrados difieren de la enfermedad ateroesclerótica y se ha reconocido la presencia de estados de hipercoagulabilidad o anormalidades en el endotelio como etiologías potenciales en la formación del trombo 10. Su mayor riesgo embólico se da con placas ulceradas, espesor del trombo mayor a 5 mm y trombos murales que comprometan más de dos tercios de la circunferencia aórtica 11. Asimismo, han sido reconocidas formas más graves y extensas de ateroesclerosis denominadas aorta Shaggy11. Estas lesiones destacan por la deformación grave de la superficie arterial y la presencia de ateromas irregulares extremadamente friables, causantes de embolia espontánea o posterior a procedimientos que involucren la manipulación de la aorta 11.
Para el diagnóstico de los trombos aórticos las imágenes de elección son la angioresonancia o la angiotomografía, ya que son las mejores en establecer la localización y extensión del trombo, sin embargo, el ETE es reconocido como una ayuda diagnóstica razonable, de bajo costo y pocas complicaciones relacionadas, por lo que es útil para el diagnóstico de ateromas y trombos en aorta ascendente con un adecuado rendimiento para la caracterización de la extensión del compromiso 12.
El tratamiento de esta entidad no se encuentra bien establecido y se ha limitado a reportes de caso donde se han considerado estrategias basadas en manejo médico, intervencionista o ambos con reportes de recurrencias trombóticas hasta del 50 % de los casos 13,14. Por otra parte, algunos autores sugieren optar solo por anticoagulación cuando está contraindicada la intervención quirúrgica, por ejemplo, en casos de infección activa o gran comorbilidad cardiovascular, teniendo en cuenta que esta estrategia se ha relacionado con recurrencias y embolias fatales 15.
Borghese y cols 16. en su estudio retrospectivo monocéntrico incluyen 9 individuos con trombos aórticos murales primarios, dónde se optó por la estrategia de anticoagulación y se realizó un seguimiento a 22 meses, en los cuales no se registró ninguna muerte, 44.4 % (n=4) se recuperó satisfactoriamente y 55.5 % (n=5) presentó recurrencia/persistencia del trombo por lo que se requirió intervenciones adicionales 16. En contra parte, otras series concluyen que la anticoagulación es razonable en casos en los que el compromiso orgánico es leve y no se han documentado recurrencias o embolias 17.
No obstante, siempre debe considerarse que en individuos con ateromas y un componente trombótico móvil mayor que el ateromatoso puede iniciarse la estrategia de anticoagulación, aunque existe riesgo de ruptura de placas ateroescleróticas y subsecuente embolia por microhemorragias y disminución del depósito de fibrina sobre la íntima ulcerada. Esto explica potenciales complicaciones embólicas como ocurrió en el caso de nuestro paciente, ya que se optó por la estrategia de anticoagulación previo al reparo endovascular por su gran componente trombótico, presentando más tarde complicaciones embólicas dadas por ateroembolia y tromboembolia, lo que desencadenó el compromiso mesentérico, renal y de extremidades.
Así pues, al coexistir compromiso ateromatoso se debe sopesar el riesgo/beneficio de la intervención y se debe agregar terapia hipolipemiante de alta intensidad en busca de la estabilización de la placa 10.
Por otro lado, el planteamiento quirúrgico es una opción en individuos selectos y aunque sus beneficios a largo plazo no han sido evaluados, se han descrito intervenciones quirúrgicas con abordaje híbrido como el reemplazo de la aorta ascendente y la desramificación de los vasos del arco con reparación endovascular o implante de stent sobre la placa ateromatosa en aorta descendente 10,18.
En nuestro caso se documentaron placas ulceradas de alto riesgo asociadas a trombos móviles de gran tamaño en el cayado aórtico distal y en aorta descendente proximal. Pese a la terapia con anticoagulación, estatina de alta intensidad y las intervenciones vasculares no se logró evitar nuevos eventos embólicos y el paciente fallece debido a las complicaciones isquémicas.
Conclusiones
En condiciones amenazantes para la vida como es el caso de la isquemia arterial resulta imperativo evaluar etiologías tanto embólicas como trombosis in situ, se debe descartar condiciones relacionadas con estados de hipercoagulabilidad y entre las fuentes embólicas no se debe olvidar que la aorta representa un porcentaje significativo de estas causas, lo que obliga a documentar y caracterizar juiciosamente su compromiso trombótico y/o ateroesclerótico mediante las imágenes apropiadas previo al planteamiento quirúrgico, además de establecer el beneficio de la anticoagulación cuando el componente trombótico predomina y así disminuir la tasas de morbimortalidad cardiovascular.