Introducción
La luxación de rodilla es la pérdida de la relación articular femorotibial asociada a lesiones de mínimo dos ligamentos mayores. Es una entidad extremadamente rara que ocurre entre el 0,02 y 1 % de las lesiones en ortopedia y menos de 0,5 % del total de luxaciones articulares, con una incidencia global anual estimada de 0,001 a 0,013 % en el 2019; sin embargo, se presenta un subregistro considerable debido a que hasta en el 80 % de los casos se puede presentar reducción espontánea antes de consultar al servicio de urgencias. No se cuenta con registros actuales de este tipo de lesiones en nuestro contexto colombiano, posiblemente relacionados con el subdiagnóstico de la lesión inicial. A pesar de su baja frecuencia, son lesiones graves que pueden generar gran morbilidad comprometiendo incluso la viabilidad de la extremidad1,2,3.
Suele ser causada por lesiones de alta energía, especialmente por accidente de tránsito o caídas de grandes alturas; también se puede presentar por mecanismos de baja energía en el 33 % de los casos, esta suele ser causada por lesiones deportivas; y en menor proporción se describen casos por trauma de ultra baja energía posterior a caídas desde su propia altura. Reportar el nivel de energía durante la historia clínica es de gran importancia, ya que puede relacionarse con las lesiones asociadas2,4,5.
El patrón más común de lesión es una luxación anterior, que ocurre en aproximadamente el 40 % de los casos, seguido de las luxaciones posteriores que ocurren en un 33 % de los casos. Las cargas en varo o valgo pueden producir luxaciones mediales (4 %) y laterales (18 %), las cuales son más comúnmente luxaciones ocultas, asociadas con fracturas de la meseta tibial, y tienen una mayor incidencia de lesiones nerviosas6.
La luxación de rodilla se puede asociar a lesiones ligamentarias, nerviosas, óseas y vasculares7. El compromiso de los 4 ligamentos principales solo se presenta en el 11 % de los casos, y el patrón más común de lesión es la ruptura de ambos ligamentos cruzados, asociada con lesión del Ligamento Colateral Medial (LCM) o Ligamento Colateral Lateral (LCL)8; las lesiones nerviosas se presentan hasta en el 25 % de los casos, y los nervios comúnmente afectados son el peroneo común y con menos frecuencia el nervio tibial9, siendo la obesidad, fracturas de la cabeza del peroné y la presencia de lesión vascular son factores de riesgo para presentar estas lesiones10; las fracturas asociadas se presentan generalmente en traumas de alta energía comprometiendo los cóndilos femorales, peroné, rótula y platillos tibiales con una incidencia del 41,4 % de los casos, y las lesiones vasculares presentan una incidencia entre el 7 % hasta el 64 % de los casos, siendo la arteria poplítea la más frecuentemente afectada, estas deben ser identificadas inmediatamente, ya que comprometen la viabilidad de la extremidad y se han descrito en paciente con trauma de baja energía asociado a un Índice de Masa Corporal (IMC) >30 kg/m2,11,12.
Actualmente, existen diversas clasificaciones para la luxación de rodilla como la clasificación anatómica de Schenck, descrita en 1997, la cual se basa en las lesiones de los 4 ligamentos principales de la rodilla y se divide en 5 tipos: tipo I, presenta lesión del Ligamento Cruzado Anterior (LCA) o Ligamento Cruzado Posterior (LCP); tipo II, ambos cruzados; tipo III, ambos ligamentos cruzados y un colateral; tipo IV, ligamentos cruzados y colaterales y tipo V, luxación más fractura periarticular. Sin embargo, esta clasificación no tiene en cuenta lesiones a nivel óseo, aquellas luxaciones abiertas y lesiones asociadas neurovasculares o de tejidos blandos que se puedan presentar, por lo cual Mühlenfeld et al, en 2021, propusieron un nuevo sistema de clasificación que tiene en cuenta estos aspectos y se divide en cuatro grados: grado A, incluye luxofracturas inestables y abiertas, luxaciones abiertas, y daño neurovascular; grado B, fracturas de tibia, fémur y rótula, así como avulsiones de ligamentos y meniscos; grado C, lesión LCP y LCL; y grado D, lesiones del LCA y del LCM5,13,14.
El estudio diagnóstico de los pacientes con luxación de rodilla está basado en la historia clínica y examen físico, siendo la radiografía anteroposterior y lateral de rodilla el examen de rutina a realizar donde se observará la dirección de la luxación. Posterior a la reducción, una evaluación vascular formal de la extremidad también se debe realizar, al igual que, el Índice Tobillo-Brazo (ITB), pues si este es inferior a 0,9, existe una mayor probabilidad de compromiso vascular, lo que haría necesaria la realización de ecografía dúplex o angio-tomografía a estos pacientes. Adicionalmente, el estudio de lesiones a nivel óseo y de partes blandas se realiza de manera complementaria con tomografía computarizada y resonancia magnética nuclear respectivamente15,16,17.
El manejo de la luxación de rodilla debe ser de manera inmediata, si la articulación de la rodilla todavía está luxada, es imperativo que se reduzca sin demora, pudiendo requerir sedación en urgencias o una reducción abierta en el quirófano si la luxación es no reducible15,18. Si hay evidencia clínica de una lesión vascular, se ha estudiado ampliamente que los pacientes deben proceder a la inmediata intervención quirúrgica vascular19.
Se debe realizar una correcta identificación de lesiones asociadas y manejo según su gravedad, la no realización de este puede tener complicaciones que incluyen pérdida de la extremidad, dolor crónico, rigidez, inestabilidad articular e incluso síndrome compartimental. Inclusive pacientes con manejo quirúrgico adecuado pueden desarrollar lesiones neurovasculares, síndrome de dolor regional complejo, rigidez de rodilla, laxitud persistente, osteonecrosis, osteoartritis postraumática y trombosis venosa profunda20,21.
La luxación de rodilla es una patología poco frecuente, especialmente cuando se asocia a obesidad secundaria a trauma de ultra baja energía como en el presente caso, la cual genera gran daño a la articulación, por lo cual es de vital importancia el diagnóstico oportuno y la caracterización de las lesiones asociadas buscando evitar complicaciones que pueden incluso comprometer la viabilidad de la extremidad. El objetivo de este artículo es presentar el caso de una paciente adulta intermedia con obesidad grado I, quien presentó una luxación de rodilla generada por un trauma de ultra baja energía con lesiones ligamentarias y óseas, resaltando la importancia de un manejo oportuno, así como la identificación de las posibles lesiones asociadas con el fin de prevenir complicaciones.
Reporte de caso
Paciente femenina de 55 años de edad, ama de casa, con obesidad grado I (IMC 32 kg/m2) y sin antecedentes de importancia. Presenta cuadro clínico de aproximadamente 30 minutos de evolución, caracterizado por caída desde su propio polígono de sustentación, con trauma en rodilla derecha en hiperextensión con posterior dolor, deformidad e imposibilidad para la marcha por lo cual consulta al servicio de urgencias. Al examen físico paciente álgica, con imposibilidad para la bipedestación, deformidad en rodilla, pulsos poplíteo, tibial posterior y pedio positivos, llenado capilar de 3 segundos, edema moderado en rodilla y pierna (sin fóvea), equimosis leve a la altura del cóndilo femoral medial, crepitación a la palpación de la cabeza del peroné; no presentaba parestesias ni hipoestesias, no evidenciaba pie caído, y dada la intensidad del dolor fue limitada la realización de pruebas específicas y de estabilidad de la articulación en el momento agudo. Posteriormente se decidió evaluar el componente óseo de la articulación realizando una radiografía simple anteroposterior y lateral, donde se observó luxación anteromedial de rodilla derecha (ver Figura 1).
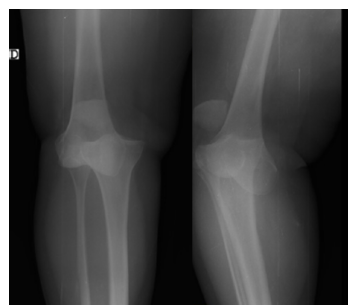
Fuente: autores.
Figura 1 Radiografía simple anteroposterior y lateral de rodilla derecha que evidencia pérdida de las relaciones articulares tibiofemorales por luxación anteromedial de rodilla derecha.
La paciente es llevada inmediatamente a quirófano, donde se realizó reducción cerrada de luxación a los 60 minutos aproximadamente de su ingreso a la sala de urgencias; se verificó reducción bajo intensificador de imágenes considerándose satisfactoria. Se realizaron maniobras bajo anestesia para valorar la estabilidad sin presentar nuevo episodio de luxación o subluxación, se observó cajón anterior y posterior positivos, bostezo lateral grado II y bostezo medial grado I, pulsos continúan presentes y se realizó ITB posreducción con resultado de 0,9. Posteriormente, se realizó inmovilización con férula de yeso inguinopédica y radiografía de control 2 horas después para evaluar la reducción conseguida en el quirófano; observando una adecuada congruencia articular y fractura de cabeza de peroné (ver Figura 2).
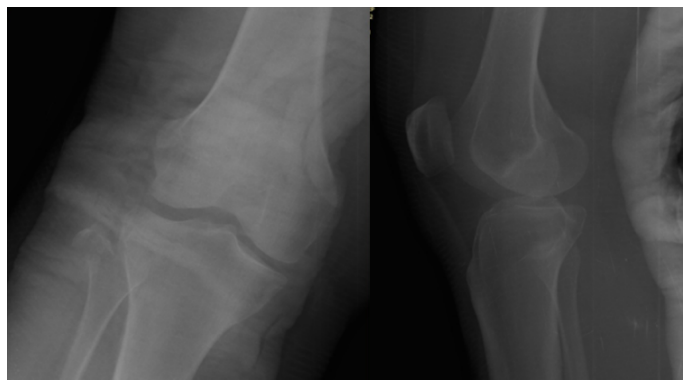
Fuente: autores.
Figura 2 Radiografía control posreducción donde se evidencia adecuada congruencia articular de rodilla y fractura de cabeza de peroné.
La paciente fue llevada a hospitalización para vigilancia en observación estricta de la condición neurovascular de la extremidad y con manejo analgésico según requerimientos. Dada la naturaleza de la lesión y ante la posibilidad de lesiones asociadas que incluso pueden pasar desapercibidas agudamente, se realizó Doppler arteriovenoso y valoración por cirugía vascular 8 horas posterior al ingreso quienes descartaron lesiones vasculares.
Al examen físico diario la paciente no presentó alteraciones sensitivas ni motoras que pudieran sugerir lesión nerviosa, incluida lesión del nervio ciático poplíteo externo. Tras mantener adecuada condición general y de la extremidad, así como modulación exitosa del dolor, se realizó cambio de inmovilización a brace de rodilla y se dio alta médica a los dos días de su ingreso; en el momento, la institución no contaba con resonador, por lo cual se indicó cita de control ambulatorio con resonancia magnética 2 semanas posterior al evento inicial para el estudio de posibles lesiones de tejidos blandos alrededor de la rodilla donde se evidenciaron las siguientes lesiones asociadas: desgarro grado II del cuerno anterior del menisco lateral, degeneración mixoide del cuerno posterior del menisco medial, ruptura del LCP, desgarro parcial del LCA, rotura total del retináculo lateral, rotura parcial del retináculo medial, desgarro parcial del LCL, contusión ósea femoral con edema del cóndilo medial y fractura de la cabeza del peroné. Se realiza clasificación KD III según la clasificación de Schneke (ver Figura 3).
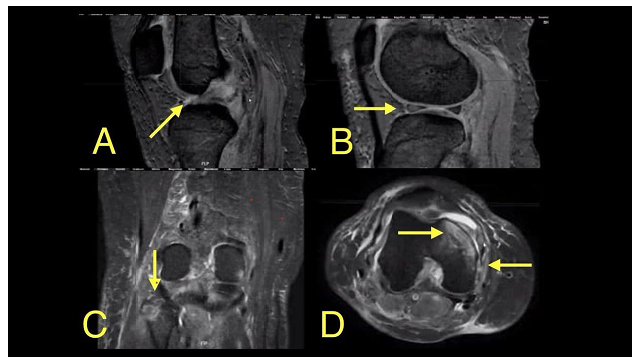
Fuente: autores
Figura 3 Imágenes de resonancia magnética posreducción en secuencia densidad de protones que evidencia lesiones asociadas. A) Ruptura parcial del ligamento cruzado anterior y ruptura total del ligamento cruzado posterior. B) Hiperintensidad con alteración en la morfología e intensidad de señal en el cuerno anterior del menisco lateral por ruptura. C) Fractura desplazada de la cabeza del peroné con edema medular óseo adyacente. D) Escaso derrame articular a nivel del receso suprapatelar, zona de contusión medular óseo en el aspecto anterior del cóndilo femoral medial, edema de tejidos blandos periarticulares y ruptura completa del retináculo patelofemoral lateral.
Por lo anterior, se consideró manejo ortopédico de fractura de peroné y se realizó programación para reparación quirúrgica vía artroscopia de lesión del LCA, LCP y meniscorrafia. Sin embargo, por motivos de aseguramiento fue remitida a otro centro asistencial para la realización de la mencionada intervención desconociéndose los resultados finales de la misma y la actual condición clínico-imagenológica.
Discusión
La luxación de rodilla se puede clasificar según los ligamentos afectados, en nuestro caso presentamos una paciente con una clasificación KD III, según la clasificación de Schneke, por presentar lesión del LCA, LCP y LCL. Vaidya et al, en 2015, en Detroit, realizaron un estudio donde describieron 19 pacientes con obesidad que presentaron 21 luxaciones de rodilla por trauma de ultra baja energía secundario a caída desde su polígono de sustentación, presentando 1 caso con lesión de ambos ligamentos cruzados; 10 casos con lesión de ambos cruzados y el LCL, al igual que nuestra paciente siendo la lesión más frecuentemente encontrada; 1 caso de LCA, LCP y LCM; y 9 casos con lesión en los 4 ligamentos, además, la dirección de luxación más común fue la anterior, mismo mecanismo del presente caso4. Werner et al, en 2014, en Virginia, reportaron 23 pacientes con trauma de ultra baja energía clasificando las luxaciones según Schneke, presentando 5 casos KD I; ningún caso KD II; 6 casos KD III, de estos 5 casos con lesión del LCL al igual que el presente caso y 1 con lesión del LCM; y 12 casos KD IV, siendo este último el patrón de lesión ligamentario más frecuente22.
Andrew G et al, en 2013, en EE.UU., compararon las lesiones asociadas según la energía del trauma de 53 pacientes, de los cuales 25 presentaron trauma de baja energía, el cual corresponde con el mecanismo de trauma presentado por nuestra paciente; los pacientes que presentaron trauma de baja energía y tenían un IMC <30 kg/m2 no presentaron lesiones vasculares asociadas, sin embargo, en aquellos con un IMC >30 kg/m2, el 33 % presentó lesiones vasculares asociadas, y en el caso del trauma de alta energía, el 11 % presentaron lesiones vasculares asociadas, en nuestro caso se realizó vigilancia clínica, Doppler arteriovenoso y valoración por cirugía vascular sin evidencia de lesión vascular a pesar de que la paciente tenía un IMC >30 kg/m212.
Peskun et al, en 2011, en Toronto, realizaron un estudio de cohorte retrospectivo en el cual encontraron factores de riesgo para presentar lesiones nerviosas asociadas a luxación de rodilla describiendo el índice de masa corporal aumentado, fracturas de la cabeza del peroné y la presencia de lesión vascular10; en nuestro caso, a pesar de que la paciente tenía obesidad grado I y fractura de la cabeza del peroné, no presentaba signos clínicos de lesión nerviosa asociada al nervio ciático poplíteo externo o nervio tibial.
Las fracturas asociadas se presentan generalmente en aquellas luxaciones secundarias a traumas de alta energía11; llama la atención que a pesar de presentar un caso de luxación de ultra baja energía, la paciente presentó fractura de la cabeza del peroné. Peltola et al, en 2008, en Helsinki, realizaron un estudio retrospectivo con pacientes que presentaron luxación de rodilla distribuidos en dos grupos: uno con pacientes con trauma de alta energía con un IMC <25 kg/m2 y un segundo grupo con pacientes con IMC >25 kg/mV y luxación por trauma de ultra baja energía, reportando un total de 10 pacientes con luxación de rodilla posterior a caídas desde su polígono de sustentación, solo 2 pacientes presentaron fracturas asociadas, en contra parte con el grupo de pacientes con luxación de alta energía, en el cual, de los 12 pacientes incluidos, 9 presentaron fracturas asociadas; las fracturas presentes en los pacientes estudiados fueron 6 fracturas por avulsión de la eminencia intercondílea de la tibia, 4 fracturas del peroné proximal y 1 fractura del platillo tibial, sin embargo, no especifican cual de estas presentaron los 2 pacientes incluidos en el grupo de ultra baja energía23. Edwards et al, en 2013, reportan cuatro casos de paciente con obesidad que presentaron luxación de rodilla secundaria a trauma de ultra baja energía; ninguno de estos presentó fracturas asociadas, lo que denota lo poco frecuente que es evidenciar estas lesiones en pacientes con trauma de ultra baja energía24.
Alistair P et al, en 2004, reportaron un caso de luxación de baja energía concordante con nuestro caso, se trataba de una paciente femenina de 22 años con un IMC de 45 kg/mV, con caída desde su propia altura, al examen físico pulso pedio presente, pero sin pulso tibial posterior, sin disfunción motora en su pie izquierdo, pero sí una disminución de la sensibilidad en la distribución del nervio peroneo común sobre su pierna izquierda. Las radiografías anteroposterior y lateral confirmaron la luxación anteromedial de la rodilla, por lo cual se realizó reducción cerrada, y las radiografías posreducción fueron normales. El déficit sensorial no mejoró, se realizó una angiografía con resultado normal y posteriormente se realizó una resonancia magnética que mostró una lesión del LCA, LCL y LCP con un desgarro parcial25. Este caso es muy similar a la de nuestra paciente, al tratarse de una paciente con obesidad y trauma de baja energía, donde la dirección de la luxación y las lesiones ligamentarias fueron similares; se realizó un manejo inicial con reducción cerrada exitosa, con un adecuado control radiográfico, al igual que en nuestro caso, y no presentó lesión vascular asociada, sin embargo, presentó lesión neurológica asociada, contrario a nuestro caso.
Georgiadis et al, en 2014, en Detroit, realizaron el reporte de caso de un paciente con obesidad mórbida, con caída desde su polígono de sustentación, con dolor en rodilla, sin deformidad clínicamente evidente, por lo cual se subestimó la gravedad de la lesión en el triage inicial; la primera radiografía fue realizada 5 horas posterior al ingreso del paciente y al momento de la consulta por ortopedia este presentaba ausencia de pulsos y de sensibilidad distal, fue llevado a procedimiento de revascularización, fasciotomías y presentó una estancia hospitalaria prolongada con múltiples complicaciones. Esta es una clínica atípica que no corresponde a la presentada por el presente caso, sin embargo, es de importancia resaltar que en los pacientes con obesidad la clínica puede ser atípica y no ir acompañada de deformidad evidente y, por tanto, puede generar demora en la atención, aumentando el riesgo de presentar complicaciones26.
Finalmente, en el presente caso, el seguimiento de la paciente no fue completo, dada la necesidad de una remisión a otro centro asistencial en contexto de limitaciones administrativas que no estaban sujetas o condicionadas por el acto médico en sí mismo; esta situación limita la realización de una discusión sobre el manejo final de las lesiones y la rehabilitación de la paciente, así como sobre las complicaciones que pudieran suceder.
Conclusiones
La luxación de rodilla es una entidad poco frecuente, aún más cuando se trata de traumas de ultra baja energía, cuya presentación clínica y lesiones asociadas están determinadas por el mecanismo del trauma y la dirección de la luxación, destacando entre estas las lesiones vasculares, ya que pueden comprometer la viabilidad de la extremidad; por lo que se hace necesario un diagnóstico oportuno y la realización de una búsqueda activa de estas complicaciones, con el fin de reducir la morbilidad y daño en la calidad de vida de estos pacientes, especialmente en pacientes obesos donde se puede subestimar la gravedad de la lesión, en primer lugar, por la simplicidad del trauma, y, en algunos casos, por la ausencia de una deformidad clínicamente evidente, debido al gran componente de tejidos blandos alrededor de la rodilla, lo que puede generar atraso en la atención inicial de estos paciente.















