Introducción
La práctica médica es susceptible de presentar errores y está constantemente expuesta al escrutinio público. A pesar de que la normativa colombiana busca preservar los derechos de los pacientes, las quejas han aumentado con los años, pasando en 1993 de 0,5 a 7,1 por cada 1000 médicos en 2001, sin que se sepa actualmente la cifra exacta (1,2). Ante el Tribunal de Ética Médica (TEM), una queja es aquella que presenta el paciente en contra del médico tras el proceso de atención y puede originarse por conductas que afectan de forma negativa la prestación del servicio, lo que promueve la aparición de fallas, altera la comunicación, genera insatisfacción e incluso lleva a efectos adversos (3,4).
Por otro lado, los errores médicos son aquellas equivocaciones cometidas por profesionales de la salud que traen como consecuencia un daño al paciente. Se diferencian de la “mala praxis” en que son considerados accidentes y no el resultado de negligencia, ignorancia o intención criminal (4,5). Durante los últimos años el error médico se ha establecido como la tercera causa de muerte en Estados Unidos (EE. UU.), el número total en 2016 fue de más de 250000, lo que representa 9,7 % de las muertes en todo el país, más del doble de lo informado en 1999 (6,7). En Taiwán, en 2013 se informó que 2,2 % de los errores médicos provocan lesiones graves o muerte y 50 % de los proveedores de atención médica habrían cometido algún error (7). Sin embargo, en la mayoría de los estudios solo se reportan los costos que implica para sistema de salud, pero no el proceso de queja e implicaciones para los profesionales (8-10). Hay pocos estudios que identifiquen las razones por las cuales se presentan quejas contra los médicos (11); en EE. UU., los datos completos son muy limitados y la evidencia disponible se basa en estudios retrospectivos (12). En Colombia, específicamente en Antioquia, no se hallaron estudios previos con relación a quejas interpuestas ni referentes a los errores cometidos. Con base en lo mencionado, el objetivo del presente estudio fue caracterizar las quejas acerca de los médicos y sus consecuencias, presentadas al Tribunal de Ética Médica de Antioquia (TEMA) entre 2008 y 2013 que a 2018 ya contaran con un pronunciamiento.
Metodología
Tipo de estudio: estudio descriptivo transversal
Contexto: el TEMA es una institución privada con funciones públicas encargada de conocer los procesos disciplinarios ético-profesionales que se presentan en el ejercicio medico en Antioquia. Cuando un usuario se considera mal atendido, puede presentar la queja. Las quejas pueden ser interpuestas por diferentes personas naturales o jurídicas (paciente, familiar, representante legal, director de una institución, representante de una entidad pública, autoridades públicas, entre otras). Una vez presentada, entra en revisión donde el tribunal define archivar o iniciar la fase de investigación, y se procede a evaluar en su totalidad el caso. Teniendo como guía para la toma de decisiones la Ley 23 de 1981, el Decreto 3380 de 1981 y la Resolución 1995 de 1999, que regulan las normas de la profesión médica desde el punto de vista ético (13-15).
Población: se seleccionaron 461 quejas presentadas al TEMA entre enero de 2008 a diciembre de 2013 que al segundo semestre de 2018 contaran con pronunciamiento del tribunal. Se tomaron todas las quejas y no se realizó muestreo. Los coinvestigadores YACV, MVG y TAZ recolectaron la información directamente en un cuestionario estructurado, con acompañamiento y asesoría de un abogado del TEMA para aclarar dudas legales y asegurar un correcto diligenciamiento. Se realizó una prueba piloto donde se utilizaron 10 quejas.
Variables: se dividieron en 3 grupos que incluían características del personal médico: sexo (femenino, masculino), tiempo de egresado (<1 año, 1-5 años, 6-10 años, 11-15 años, >15 años), especialidad (médico general, ginecología y obstetricia, cirugía, ortopedia, medicina interna, psiquiatría, pediatría, otra (donde se escribió cual otra especialidad diferente a las antes expuestas); características del evento: nivel de atención (baja complejidad: niveles I-II - alta complejidad: niveles III-IV), servicio en el que se presentó (urgencias, consulta, cirugía, hospitalización u otro servicio), zona geográfica (rural y urbana); características de la queja: motivo de la queja, quién la presentó, norma por la cual se abrió investigación, decisión final del tribunal que incluyó: archivo (en los casos que el TEMA decidió no continuar la investigación del caso), fenecimiento (en los casos que pasaran más de 5 años de abierto el proceso y vencieran los términos del tiempo), preclusión (en los casos para los que la sentencia era a favor del acusado por no encontrar cargos), sanción (para aquellos a los cuales se les encontró cargos tras la investigación, en esta a su vez se evaluó que tipo de sanción recibieron, que podría ser: suspensión del ejercicio médico (en el cual se definió el tiempo de suspensión), censura verbal pública, amonestación privada, censura escrita privada).
Análisis estadístico: dos investigadores, exmagistrados del TEMA, se encargaron de analizar, por separado, los motivos de las quejas, para agruparlos en aquellos descritos en la investigación, a los cuales se le aplicaron pruebas de concordancia. Un investigador fue el encargado de realizar el análisis de las leyes y decretos más vulnerados por los profesionales e identificar el número de artículos violados para cada uno para facilitar el análisis de las normas infringidas. Para el análisis de los datos se utilizaron frecuencias absolutas y relativas. Los análisis se realizaron en SPSSv24.0.
Aspectos éticos: aprobación escrita por parte del TEMA (oficio 1240 del 09 de septiembre de 2015, acta 44 de la Sala Plena) y aval del Comité de Ética de Investigación en Salud de la Universidad Pontificia Bolivariana.
Resultados
De 461 quejas recibidas en el TEMA entre 2008 y 2013 se encontró que en los implicados (n= 679), el sexo masculino fue predominante en 71,2 % (484/679). Los médicos generales fueron los más involucrados con 43,4 % (295/679). Del total de implicados, respecto al tiempo de egresados, 60,3 % (410/679) tenían menos de 15 años y 39,6 % (269/679) más de 15 años (Tabla 1). En relación con el evento que motivó la queja, se encuentra que el servicio de urgencias es donde mayor cantidad de quejas se generaron: 37,9 % (258/679).
Tabla 1: Características sociodemográficas de los implicados en las quejas interpuestas ante el Tribunal de Ética Médica de Antioquia. 2008-2013
| Caracterísaticas del médico* | n=679 | |
|---|---|---|
| n (%) | ||
| Sexo masculino | 484 (71,2) | |
| Años de egresado | ||
| <1 | 67 (9,8) | |
| 1-5 | 113 (16,6) | |
| 6-10 | 99 (14,5) | |
| 11-15 | 131 (19,2) | |
| >15 | 269 (39,6) | |
| Especialidad | ||
| Medicina General | 295 (43,4) | |
| Ginecología y Obstetricia | 60 (8,8) | |
| Cirugía Plástica | 50 (7,4) | |
| Cirugía General | 47 (6,9) | |
| Ortopedia | 28 (4,1) | |
| Otras especialidades | 199 (29,3) | |
| Características del lugar donde ocurrió el evento Ubicación geográfica | ||
| Rural | 103 (15,1) | |
| Urbana | 576 (84,8) | |
| Nivel de atención † | ||
| Baja complejidad | 509 (74,9) | |
| Alta complejidad | 170 (25) | |
| Servicio hospitalario | ||
| Urgencias | 258 (37,9) | |
| Consulta externa | 157 (23,1) | |
| Cirugía | 156 (22,9) | |
| Hospitalización | 67 (9,8) | |
| Otro servicio | 41 (6) |
* cada queja podía implicar a más de un médico y a más de una institución. †nivel de atención: baja complejidad: niveles I y II - alta complejidad: niveles III y IV. Fuente: creación propia
Otras especialidades del médico implicado fueron medicina laboral y salud ocupacional 3,5 % (24/679), especialidades administrativas 3,2 % (22/679), subespecialidades de cirugía y neurocirugía 3,1 % (21/679), urología 2,9 % (20/679), medicina interna 2,8 % (19/679), psiquiatría 2,8 % (19/679), anestesiología 1,8 % (12/679), pediatría 1,5 % (10/679), y oftalmología y subespecialidades 1,0 % (7/679). En cuanto a quien presentó la queja ante el TEMA, se encontró que en la mayoría de los casos fue el paciente 50,8 % (234/461), seguido de algún familiar 38,2 % (176/461). Otros quejosos fueron amigos, algún profesional de la salud, la IPS, abogados, jueces, policía, Supersalud, secretario municipal, procuraduría, o algún magistrado del TEMA.
El motivo de la queja se tomó explícitamente de cada expediente y posteriormente dos exmagistrados del TEMA de manera independiente lo clasificaron. La concordancia entre ellos tuvo un kappa de 0,855 (valor p <0.001). En la Figura 1 se muestran las principales y más relevantes situaciones que motivan a los quejosos a denunciar.
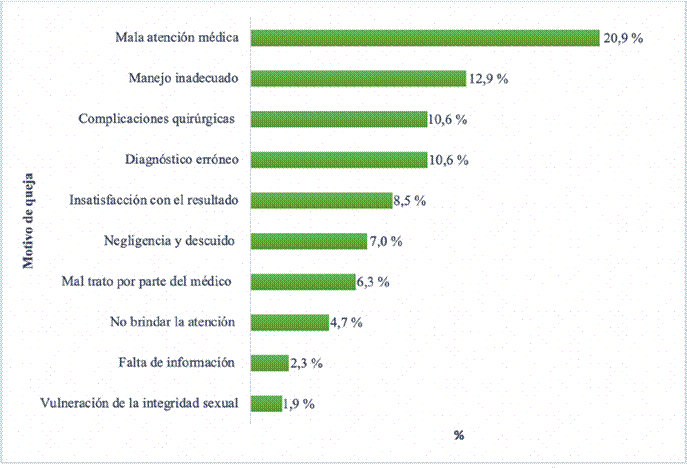
Figura 1: Motivo de la queja interpuesta ante el Tribunal de Ética Médica de Antioquia. 2008-2013. Mala atención médica: factores o circunstancias que llevan a que la atención no se dé, de manera adecuada y oportuna y, por ende, genere insatisfacción en el paciente. Fuente: creación propia
En la Figura 2 se hace referencia a la norma por la cual se abren los procesos de investigación de casos en el TEMA, resaltando que la Ley 23, Artículo 15, fue la norma por la cual se abrieron los procesos en su mayoría; norma que se relaciona con el consentimiento informado, seguida por el Articulo 10 de la misma Ley, que habla respecto a los tiempos de atención.
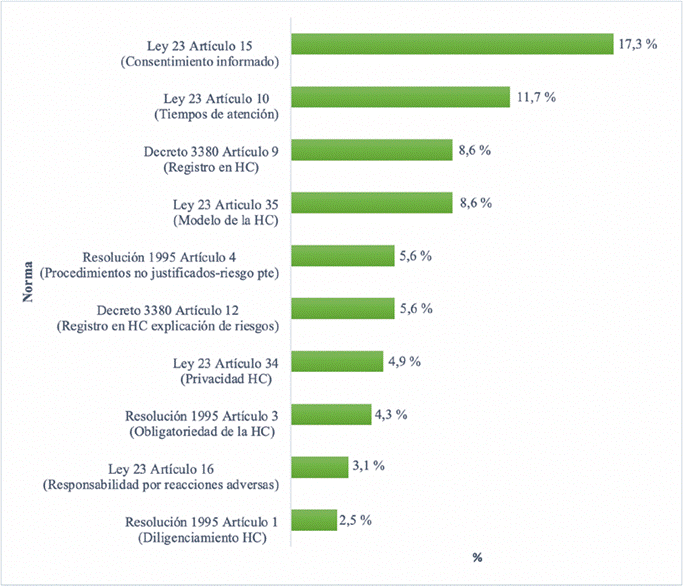
Figura 2 Normas por las cuales se abre investigación de las quejas interpuestas ante el Tribunal de Ética Médica de Antioquia. 2008-2013. HC: Historia clínica, pte: Paciente. Fuente: creación propia
De 679 médicos involucrados en 461 quejas analizadas, a 5,7 % (39/679) les fenecieron sus procesos, a 32,2 % (219/679) les dictaminaron preclusión y a 58,6 % (398/679) se les archivaron, dado que posterior a la revisión no se encontró fundamento en el motivo de queja. El resto de los médicos involucrados recibieron sanción: 3,4 % (23/679). Entre estos, a 60,8 % (14/23) se les suspendió el ejercicio de la medicina, a siete por 6 meses y al resto por 5 meses o menos tiempo, 17,4 % (4/23) tuvieron censura pública, 13 % (3/23) amonestación privada y 8,7 % (2/23) censura escrita privada o censura verbal pública. Ocho de los sancionados fueron médicos generales (34,8 %), cinco (21,7 %) cirujanos plásticos y el resto de especialidades fueron gerencia en salud, medicina estética, ortopedia, otorrinolaringología y urología. En la Tabla 2 se evidencia que la mayoría de las normas sancionadas estuvieron relacionadas con un manejo y registro inadecuado de la historia clínica. Las principales sanciones fueron por la no explicación o mal diligenciamiento del consentimiento informado en 16,2 % (11/679) y el no respeto a los tiempos óptimos y adecuados de atención en 11,8 % (8/679). Finalmente, en la Tabla 3 se detallan las normas sancionadas según especialidad.
Tabla 2: Principales normas sancionadas por el Tribunal de Ética Médica de Antioquia y su descripción. 2008 - 2013





Para mayor comprensión de la normativa remitirse a la Ley 23 de 1981, Decreto 3080 de 1981 y Resolución 1995 de 1999. (15-17). n=69. Corresponde a la frecuencia con la que es sancionada cada norma. (Un médico puede ser sancionado con múltiples normas a la vez). HC: historia clínica. Fuente: creación propia
Tabla 3: Normas sancionadas por el Tribunal de Ética Médica de Antioquia en relación con la especialidad de los médicos implicados. 2008 - 2013
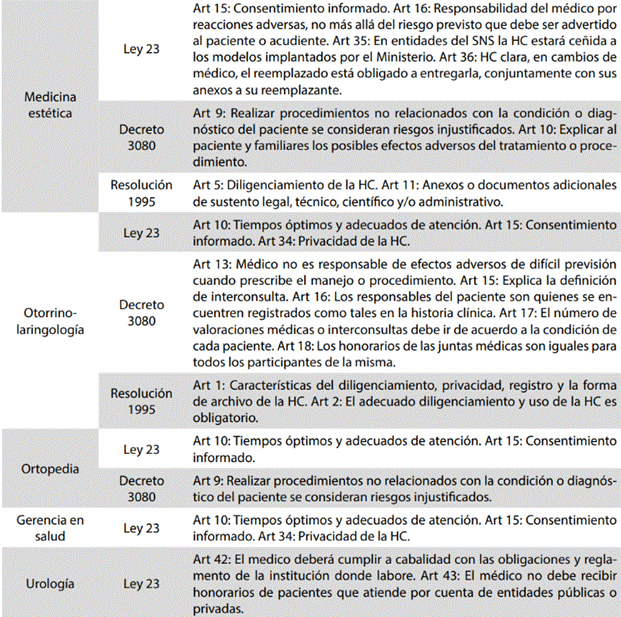


Para mayor comprensión de la normativa remitirse a la Ley 23 de 1981, Decreto 3080 de 1981 y Resolución 1995 de 1999. (15-17). SNS: sistema nacional de salud. Fuente: creación propia
Discusión
Este estudio evalúa el total de quejas presentadas en el TEMA que tuvieran pronunciamiento al momento de la recolección. Los principales hallazgos se resumen en que los médicos generales, de urgencias y con más tiempo de egresados, son los más frecuentemente implicados en las quejas; el principal motivo de queja es la mala atención médica y las principales faltas éticas fueron la no solicitud de consentimiento informado, los tiempos inadecuados de atención y fallas en el diligenciamiento de la historia clínica.
El burnout es una posible causa relacionada con errores en la atención; su prevalencia es variable, en un estudio irlandés fue 26,4 % (16,17) mientras que en EE. UU. se describe entre el 41 % y 76 % (18-22). Las largas jornadas, la complejidad de los pacientes, la falta de recursos, las presiones respecto a tiempos de atención y las dificultades propias del sistema de salud, hacen que los médicos estén expuestos a padecerlo y tener un impacto negativo en la práctica diaria (22,23). Los profesionales objeto de quejas presentan un mayor riesgo de ansiedad y depresión, incrementando pensamientos suicidas durante el proceso resolutivo de la queja; mayor deterioro funcional en la labor diaria, vida social y familiar, que pudieran desencadenar un aumento defensivo durante la práctica, actitud negativa hacia su trabajo y hacia los pacientes (24,25). Laarman BS y cols encontraron que posterior a la divulgación de las medidas disciplinarias, los médicos refirieron episodios depresivos, trastornos de ansiedad moderada a graves y agotamiento (26).
En el presente estudio el principal motivo de queja fue la mala atención médica, la literatura muestra cómo esta situación puede provocar insatisfacción del paciente, lo que conduce a presentación de quejas. En EE. UU., se evidenció que los principales motivos para presentar quejas fueron: menospreciar los pacientes, proferir insultos, murmurar amenazas, hablar con sarcasmo o insinuaciones, comportarse de mala manera, sabotear reuniones, incumplir la agenda, usar bebidas alcohólicas o drogas mientras se presta el servicio y sobrepasar límites sexuales (27). Entre tanto, otras investigaciones han relacionado la mala atención médica con motivos como la actitud del personal, el tiempo de espera y la negligencia (28-31). Källberg et al, encontraron que la mayoría de las reclamaciones en urgencias estaban relacionados con mala atención y tratamiento (48,8 %), procedimientos de diagnóstico (42,4 %) y mala atención en general (6,6 %) (32). Similar a lo registrado en México por Fajardo-Dolci et al, donde se indica que 73,6 % de los motivos de quejas están relacionados con el tratamiento, 20 % con el diagnóstico y sólo 1,9 % con la relación médico-paciente (33). En nuestro estudio, la mala atención estuvo relacionada con un servicio prestado de afán y falta de explicación al paciente, motivos relacionados con la mala comunicación. La evidencia coincide en que la mayoría de los motivos de queja están encabezados por dificultades o insatisfacción en lo referente a procedimientos de diagnóstico y tratamiento, que son condicionantes de la atención.
A nivel nacional es poca la literatura que evalúa cual fue el motivo que llevó al paciente a presentar una queja. En Bogotá encontraron que los motivos (evaluados según un diagnóstico médico CIE10) más frecuentes para presentar quejas fueron: muerte fetal por causa no especificada, punción o laceración accidental durante un procedimiento, infecciones consecutivas a procedimientos y algunas otras causas mal definidas de mortalidad (1,34). En Colombia la introducción de un modelo de salud de competencia regulada, definida como el manejo de servicios públicos por particulares con posibilidad de participación e intervención del estado, ha producido efectos adversos en los resultados tanto de salud pública como de atención a los pacientes implicando la vulneración de principios éticos (35,36). El deterioro en la relación médico paciente ha propiciado que se vea al médico como responsable del fracaso o retrasos en la atención y determinante de negación de servicios por parte de las EPS, lo que finalmente se ve reflejado en un aumento en el número de quejas y demandas (36,37). Otra investigación en Colombia encontró que antes de la adaptación de este modelo de salud (Ley100 de 1993), el número de demandas recibidas en el TEM era de 154 casos (12/año), pero a partir de la adaptación de este modelo de salud y hasta 2009, la cifra se elevó a 1291 casos, incremento del 838 % (38). En nuestra revisión, urgencias fue el escenario en el cual ocurrieron la mayoría de los hechos que motivaron la presentación de quejas. Estudios realizados en dicho escenario evidencian que la mitigación del riesgo de recibir quejas hacia el personal se logra a través de la comunicación, documentación inteligente, uso de guías de práctica clínica y manejo cuidadoso del alta (39-41).
Se ha demostrado que los médicos son conscientes de la importancia de la comunicación con el paciente, pero la educación sobre estas habilidades no es apropiada durante la formación, dejando en evidencia la necesidad por mejorar dichas habilidades comunicativas para un buen desempeño profesional. Lo anterior pone de manifiesto la necesidad de fomentar la formación en ética médica en las universidades y mejorar las aptitudes comunicativas; así como la educación médica continuada durante toda la vida (42,43).
Si bien todas las intervenciones y procedimientos realizados durante la atención tienen como objetivo el beneficio del paciente, es una realidad que de ellos pueden derivarse daños. La práctica médica debe estar siempre regida por los principios éticos fundamentales para tener en cuenta: beneficencia, no maleficencia, autonomía y justicia. Las principales fallas en cuanto a ética médica que fueron encontradas en nuestro estudio fueron la no solicitud de consentimiento informado y los tiempos inadecuados para la atención. Raeissi P et al, encontraron que las principales fallas fueron la falta de habilidad para la evaluación clínica (30,4 %), negligencia (29,2 %), imprudencia o indiscreción (26,3 %) y el incumplimiento de los requisitos gubernamentales (14,1 %) (44).
En un estudio español se analizaron las quejas por mala praxis, identificando que se absolvieron la mitad de los casos; observando, sin embargo, deficiencia de información en el 17 % de las demandas. Demostrando la importancia de invertir tiempo para tratar los pacientes, incluyendo el consentimiento informado verbal, que debe ser confirmado por el consentimiento informado escrito (45). En nuestro estudio 3,4 % de los médicos involucrados en las quejas analizadas recibieron una sanción, de estos el 60,8 % fue suspendido del ejercicio médico. Con respecto a los motivos de queja podría decirse que hay similitud con nuestros hallazgos pues la norma por la cual más procesos de investigación se abrieron en el TEMA es aquella que hace referencia al consentimiento informado. El proceso de proporcionar buena información y asegurar el consentimiento del paciente se considera un factor relevante en la atención. Es importante tener en cuenta que no es el documento firmado lo que constituye el consentimiento informado, sino el consentimiento verbal del paciente a la información detallada recibida y el documento firmado es solo una prueba de ello. Por tanto, el consentimiento informado no tiene validez ni fuerza en ausencia de una relación fluida paciente-médico, por lo que es importante insistir en la educación médica, no solo sobre los aspectos legales del consentimiento, sino también sobre los aspectos éticos.
Conclusión
La omisión o mal diligenciamiento del consentimiento informado constituye el principal motivo de sanción a los médicos; sin embargo, el verdadero detonante que lleva a los pacientes a presentar una queja es la percepción de una mala atención, que con frecuencia está sujeta a condicionantes organizacionales del sistema de salud. La educación ética transversal al ejercicio profesional e involucrar al paciente, familia o acompañantes de forma activa en el proceso de salud-enfermedad, son fundamentales en la reducción de demandas por mala praxis.














