Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista de la Facultad de Medicina
Print version ISSN 0120-0011
rev.fac.med. vol.63 no.4 Bogotá Oct./Dec. 2015
https://doi.org/10.15446/revfacmed.v63.n4.48120
DOI: http://dx.doi.org/10.15446/revfacmed.v63.n4.48120
ARTÍCULO DE ACTUALIZACIÓN
Diarrea en el paciente con diabetes mellitus
Diarrhea in patients with diabetes mellitus
Jainer Méndez-Flórez1,2, Laura García-Muñoz2
1 Universidad de Antioquia - Facultad de Medicina - Medellín - Colombia.
2 Universidad Nacional de Colombia - Sede Bogotá - Facultad de Medicina – Departamento de Medicina Interna - Bogotá, D.C. - Colombia.
Correspondencia: Jainer Méndez-Flórez. Calle 22 B No. 54-21, apartamento 604, torre 4. Teléfono: +57 3013648761. Bogotá, D.C. Colombia. Correo electrónico: jainer87@hotmail.com
Recibido: 01/04/2015 Aceptado: 13/09/2015
Resumen
La diabetes mellitus es una enfermedad de gran prevalencia a nivel mundial que conlleva a muchas complicaciones, de las cuales las gastrointestinales son las mayormente olvidadas por el personal médico. Hasta el 22% de los pacientes con diabetes mellitus pueden tener diarrea y la causa de ello es multifactorial, pues incluye la neuropatía, efectos adversos de la terapia antidiabética, el aumento de la miocrobiota intestinal, entre otras.
El tratamiento más efectivo es el control estricto de la glucemia; sin embargo, algunos medicamentos han sido utilizados con algún tipo de beneficio en estos pacientes.
Palabras clave: Diarrea; Diabetes mellitus; Complicaciones de la diabetes; Enfermedades gastrointestinales; Terapéutica (DeCS).
Méndez-Flórez J, García-Muñoz. Diarrea en el paciente con diabetes mellitus. Rev. Fac. Med. 2015;63(4):727-32. Spanish. doi: http://dx.doi.org/10.15446/revfacmed.v63.n4.48120.
Summary
Diabetes mellitus is a highly prevalent disease worldwide leading to many complications of which gastrointestinal ones are largely neglected by physicians. Up to 22% of the patients suffering diabetes mellitus may have diarrhea, and this may be caused by multiple factors, including neuropathy, adverse effects of anti-diabetic therapy, intestinal miocrobiota increase, among other factors.
The most effective treatment against these complications consists of a strict glycemic control, however, some medicines have been used in these patients achieving some benefits for them.
Keywords: Diarrhea; Diabetes Mellitus; Diabetes Complications; Gastrointestinal Diseases; Therapeutics (MeSH).
Méndez-Flórez J, García-Muñoz. [Diarrhea in patients with diabetes mellitus]. Rev. Fac. Med. 2015;63(4):727-32. Spanish. doi: http://dx.doi.org/10.15446/revfacmed.v63.n4.48120.
Introducción
La diabetes es una enfermedad crónica que aparece cuando el páncreas no produce suficiente insulina o cuando los tejidos no utilizan eficazmente la insulina producida, incrementándose así los niveles de glucosa en sangre (1,2).
Se estima que actualmente hay más de 347 millones de personas con diabetes mellitus (DM), convirtiéndose en el tercer problema de salud pública más importante en el mundo; datos en nuestro país reportan una prevalencia estimada del 7.5% (3). Esta enfermedad es responsable de más de 3 millones de muertes al año, el 80% se registran en países de ingresos bajos y medios como Colombia (4).
La DM lleva consigo complicaciones a nivel de múltiples sistemas como el cardiovascular, neurológico, urinario y gastrointestinal, este último muchas veces olvidado por el personal médico, pero no menos importante, ocasionando aumento en la morbilidad e incluso en la mortalidad de los pacientes.
Dada la importancia que suscita la enfermedad diarreica en el contexto del paciente con diabetes mellitus, hemos realizado una búsqueda en las más importantes bases de datos médicas: PubMed, Embase, Cochrane, Ovid, SciencieDirect, Clinicalkey, utilizando la siguiente estrategia de búsqueda basada en términos Mesh: (((("Diabetes Mellitus"[Mesh] OR "Diabetes Complications"[Mesh]) OR "Diabetes Mellitus, Type 2"[Mesh]) OR "Diabetes Mellitus, Type 1"[Mesh]) AND "Diarrhea"[Mesh]) AND "Therapeutics"[Mesh]); con el fin de actualizar conceptos sobre la etiología y el tratamiento de la diarrea en el paciente con DM.
De todos los pacientes con diabetes, el 76% tienen síntomas gastrointestinales (5), siendo la diarrea uno de los principales, pero muchos otros también pueden experimentar distención, náuseas y estreñimiento (6). La diarrea, condición definida como la disminución de la consistencia y el aumento en la frecuencia de las deposiciones —mayor de 3 veces al día— (7), se presenta más frecuentemente en pacientes diabéticos que en sanos, con un OR de 2.06 al comparar estos grupos (8); la prevalencia de este síntoma varía entre 4 y 22% en las personas con diabetes (9), es mayor en mujeres que en hombres (10) y es más frecuente en pacientes con descontrol de la DM2 que en aquellos que cumplen metas establecidas de glucemia (8,11).
Los episodios de diarrea por lo general son acuosos, intermitentes, no dolorosos, tienen un predominio nocturno (12) y en muchos casos pueden prolongarse y ser refractarios a los diversos tratamientos (13,14).
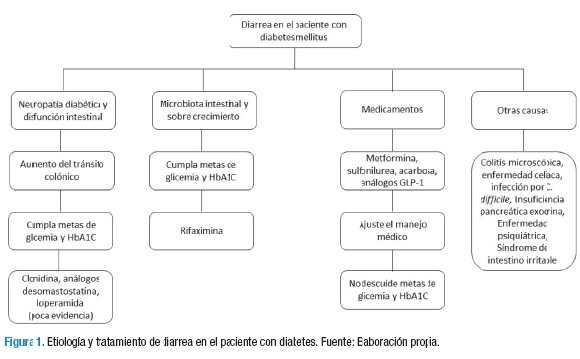
Los mecanismos por los cuales se produce diarrea en el paciente con diabetes son múltiples, a continuación señalamos los más importantes:
Neuropatía diabética y disfunción intestinal
La diabetes mellitus puede producir neuropatía proximal, periférica, focal y autonómica (15), esta última podría explicar algunos casos de diarrea en los pacientes con DM (16).
Dentro de los mecanismos que explican el daño celular a nivel de sistema nervioso inducido por hiperglucemia se encuentran varias hipótesis: aumento del flujo de polioles y el estrés oxidativo (17); incremento de los productos finales de glicosilación, por formación de radicales libres, y activación de la isoforma de la proteína c cinasa por afección de la vasa nervorum debido a la disminución en la permeabilidad y gracias a la acumulación de proteínas en la matriz (18).
Teniendo en cuenta el daño neurológico producido, esta teoría se basa en que la alteración de la motilidad gastrointestinal en los pacientes con neuropatía diabética es debida a la reducción en el número de plexos neuronales (19) y cambios en la inervación vagal, así como a nivel de neurotransmisores como adrenalina y noradrenalina (8).
Werth et al. demostraron cómo los pacientes diabéticos con neuropatía tenían un tránsito colónico mucho menor que los pacientes sin neuropatía (20), quizás estos cambios sean vistos tanto en diabéticos tipo 1 como tipo 2, sin embargo hay estudios que demuestran que la neuropatía diabética no se comporta como un factor de riesgo para síntomas gastrointestinales en niños y jóvenes (21), mientras otros estudios demuestran una mayor prevalencia de diarrea en diabéticos tipo 1 que en tipo 2 (22), posiblemente debido a causas distintas a la neuropatía o a una exposición más prolongada a la hiperglucemia.
Otro mecanismo propuesto para disfunción intestinal en los pacientes diabéticos es el aumento de la motilidad como respuesta a la hipoxemia e isquemia intestinal secundaria a afección micro vascular (8).
Microbiota intestinal y sobrecrecimiento
La microbiota hace referencia al conjunto de bacterias que normalmente conviven en nuestro intestino en una relación de simbiosis. Se estima que hacen parte de nuestra microbiota más de 500 especies de bacterias, aproximadamente 104 por gramo en el intestino delgado, pero siendo más representativas en el colon donde alcanzan una población del 1011-1012 de bacterias por gramo de contenido colónico (23).
El sobrecrecimiento bacteriano intraluminal está presente en el 80% de los diabéticos que presentan diarrea (24) y podría explicar esta sintomatología teniendo en cuenta tres mecanismos principales: el primero es la des-conjugación de las sales biliares por lo que la formación de micelias, a partir de los ácidos grasos, disminuye; un segundo mecanismo es el aumento del consumo intraluminal de carbohidratos que disminuye, de manera refleja, las disacaridasas de los enterocitos, y el tercer mecanismo es el aumento de toxinas y citoquinas inflamatorias que contribuyen al daño de la mucosa intestinal que disminuye la absorción de los alimentos (25,26).
Es importante señalar que existe una estrecha relación entre el aumento de la microbiota y el desarrollo de diabetes mellitus, obesidad y síndrome metabólico (27,28); así mismo, el síndrome de sobrecrecimiento bacteriano intestinal se asocia a una duración mayor de los episodios de diarrea y mayor gasto fecal en este tipo de pacientes (29).
Causas menos comunes
Otra causas de enfermedad diarreica, que con menor frecuencia ocurre en pacientes con DM, es la colitis microscópica, la cual se relaciona en un 40-50% con enfermedades autoinmunes incluyendo la diabetes (38); como causa aguda o subaguda de diarrea en el paciente con diabetes está el riesgo mayor a desarrollar infección por Clostridium difficile (39); por otro lado, causas de diarrea crónica en estos pacientes encontramos la enfermedad celiaca, cuya prevalencia en diabéticos tipo 1 asciende hasta 5%, lo que presume un aumento de 7 veces más que en la población general (40), la coexistencia con insuficiencia pancreática exocrina (41,42) y enfermedades psiquiátricas como depresión y ansiedad (43).
Medicamentos
Para lograr el control metabólico y cumplir las metas de glicemia en los pacientes diabéticos se han desarrollado múltiples medicamentos, entre ellos podemos señalar las biguanidas, sulfonilureas, tiazolindinedionas, inhibidores de enzimas digestivas, inhibidores de DPP-IV, agonistas del GLP-1, inhibidores de la SGLT2 y las insulinas; sin embargo, muchos fármacos de los anteriormente mencionados tienen efectos adversos gastrointestinales, entre ellos la diarrea.
Actualmente, la metformina es el principal medicamento utilizado para la diabetes (30) y unos de los que más se relaciona con deposiciones diarreicas como efecto adverso.
Aunque la diarrea inducida por metformina usualmente ocurre en las etapas tempranas del tratamiento, es leve, transitoria y resuelta en poco tiempo; en muchos pacientes, aproximadamente el 4% de los que usan metformina, la diarrea si se convierte en causa de la suspensión de la administración de este medicamento (31).
Dentro de los factores de riesgo para desarrollar diarrea con el uso de metformina se han identificado los siguientes: altas dosis iniciales, OR 2.7 (IC 1.1-6.9); sexo femenino, OR 3.6 (IC 1.3-10.1); índice de masa corporal mayor de veinticinco, OR 2.5 (IC 1.02-6.2); ALT mayor de treinta, OR 2.9 (IC 1.1-7.4); fosfatasa alcalina mayor de 270, OR 3.3 (IC 1.1-9.0), y con respecto a la edad hay estudios que demuestran que es mayor la incidencia en personas jóvenes mientras que otros afirman que es mayor en personas de edad avanzada dada las comorbilidades y la polifarmacia que la población geriátrica presenta (32).
El mecanismo por el cual la metformina produce efectos gastrointestinales podría ser explicado por disminución en la absorción de la glucosa, incremento en la secreción gástrica, aumento del péptido intestinal vasoactivo, interacción con el sistema serotoninérgico intestinal, modificación en la secreción de grelina y aumento de la secreción del péptido similar al glucagón tipo 1 (33).
El presentar diarrea por otra causa también puede desencadenar efectos adversos de las biguanidas, puesto que existe evidencia de la presentación de acidosis láctica asociada a metformina precipitada por episodios diarreicos (34). La acidosis láctica, aunque es poco frecuente, es la complicación más seria asociada al uso de la metformina.
Otros medicamentos utilizados para el tratamiento de la diabetes, y que pueden ocasionar diarrea, son las sulfonilureas, la acarbosa y los análogos del GLP-1 con un OR de 3.41 (IC 1.29-9.0) cuando se comparan con placebo (35).
Es importante tener en cuenta que algunos edulcorantes artificiales, por su contenido de manitol o sorbitol, pueden también ocasionar deposiciones diarreicas de características osmóticas (36,37).
Tratamiento
La piedra angular del tratamiento de la diarrea en el paciente diabético es el control estricto de la glucemia.
Se deben vigilar constantemente efectos adversos de los medicamentos antidiabéticos, preguntar en cada consulta a cerca del hábito intestinal del paciente y evitar al máximo la polifarmacia.
Algunos medicamentos que con efecto variable se han utilizado en el tratamiento de la diarrea del diabético son la clonidina (44); los análogos de la somatostatina (45); la rifaximina (46) y la amoxicilina/clavulanato en el contexto de sobrecrecimiento bacteriano (47); loperamida, si existe concomitantemente incontinencia fecal (48), y recientemente antagonistas de los receptores de serotonina 5-HT3 (49, 50); sin embargo, la evidencia al respecto es limitada.
Conclusion
En conclusión, la diabetes mellitus es una de las enfermedades más prevalentes a nivel mundial; un alto porcentaje de pacientes con DM tiene síntomas gastrointestinales, incluyendo la diarrea. Las causas de diarrea en el paciente con diabetes son múltiples y deben ser identificadas oportunamente para lograr un tratamiento efectivo. Figura 1.
Conflicto de intereses
Ninguno declarado por los autores.
Financiación
Ninguna declarada por los autores.
Agradecimientos
Ninguno declarado por los autores.
Referencias
1. Inzucchi S. Diagnosis of Diabetes. N. Engl. J. Med. 2012;367(6):542-50. http://doi.org/8nj. [ Links ]
2. American Diabetes Association. Standards of medical care in diabetes 2015. Diabetes care. 2015;38:S5-87. [ Links ]
3. Asociación Latinoamericana de Diabetes. Guias ALAD del diagnóstico, control y tratamiento de la diabetes mellitus tipo 2. ALAD; 2013. [ Links ]
4. Organización Mundial de la Salud Media centre. Diabetes. Nueva York: OMS [updated 2012 Sep, cited 2014 Feb 13]. Available from: http://goo.gl/IMYVjS. [ Links ]
5. Feldman M, Chiller L. Disorders of Gastrointestinal Motility Associated with Diabetes Mellitus. Ann. Intern. Med. 1983;98(3):378-84. http://doi.org/8np. [ Links ]
6. Bytzer P, Talley NJ, Leemon N, Young LJ, Jones MP, Horowitz M. Prevalence of gastrointestinal symptoms associated with diabetes mellitus: a population-based survey of 15000 adults. Arch. Intern. Med. 2001;161(16):1989-96. http://doi.org/fmwtrt. [ Links ]
7. Guerrant RL, Van Gilder T, Steiner TS, Thielman NM, Slutsker L, Tauxe RV, et al. Practice guidelines for the management of infectious diarrhea. Clin. Infect. Dis. 2001;32-(3):331-51. http://doi.org/bwfqnz. [ Links ]
8. Gould M, Sellin JH. Diabetic Diarrhea. Curr. Gastroenterol. Rep. 2009;11(5):354-9. http://doi.org/dcwn7m. [ Links ]
9. Vinik AI, Erbas T. Recognizing and treating diabetic autonomic neuropathy. Cleve Clin. J. Med. 2001;68(11):928-30. http://doi.org/fxcvkk. [ Links ]
10. Camilleri M, Bharucha AE, Farrugia G. Epidemiology, mechanisms and management of diabetes gastroparesis. Clin. Gastroenterol. Hepatol. 2011;9(1):5-12. http://doi.org/fjd6dv. [ Links ]
11. Bytzer P, Talley NJ, Hammer J, Young LJ, Jones MP, Horowitz M. GI symptoms in diabetes mellitus are associated with both poor glycemic control and diabetic complications. Am. J. Gastroenterol. 2002;97(3):604-11. http://doi.org/fvj6g6. [ Links ]
12. Marulanda-Sierra VA. Manifestaciones gastrointestinales de la diabetes mellitus. Rev. Col. Gastroenterol. 2006;21(1):39-56. [ Links ]
13. Farthing MJ. The patient with refractory diarrhea. Best Pract. Res. Clin. Gastroenterol. 2007;21(3):485-501. http://doi.org/b2pnrb. [ Links ]
14. Pineda Ovalle LF, Otero W, Arbeláez V. Diarrea crónica. Diagnóstico y evaluación clínica. Rev. Col. Gastroenterol. 2004;19(2):115-26. [ Links ]
15. Gatopoulou A, Papanas N, Maltezos E. Diabetic gastrointestinal autonomic neuropathy: current status and new achievements for everyday clinical practice. Eur. J. Intern. Med. 2012;23(6):499-505. http://doi.org/8nq. [ Links ]
16. Bagyánszki M, Bodi N. Diabetes-related alterations in the enteric nervous system and its microenvironment. World J. Diabetes 2012;3(5):80-93. http://doi.org/8nr. [ Links ]
17. Chadrasekharan B, Anitha M, Blatt R, Shahnavaz N, Kooby D, Staley C, et al. Colonic motor dysfunction in human diabetes is associated with enteric neuronal loss and increased oxidative stress. Neurogastroenterol. Motil. 2011;23:131-38. http://doi.org/dbdgs6. [ Links ]
18. Franco R. Complicaciones microvasculares de la DM. Asociación Colombiana de Endocrinología. [Cited 2015 Feb 10] Available from: http://goo.gl/1Tc9h0. [ Links ]
19. Chadrasekharan B, Srinivasan S. Diabetes and the enteric nervous system. Neurogastroenterol. Motil. 2007;19(12):951-60. http://doi.org/cfjpfj. [ Links ]
20. Werth B, Meyer-Wyss B, Spinas GA, Drewe J, Beglinger C. Non-invasive assessment of gastrointestinal motility disorders in diabetic patients with and without cardiovascular signs of autonomic neuropathy. Gut. 1992;33(9):1199-203. http://doi.org/cwn9j8. [ Links ]
21. Vazeou A, Papadopoulou A, Papadimitriou A, Kitsou E, Stathatos M, Bartsocas C. Autonomic neuropathy and gastrointestinal motility disorders in children and adolescents with type 1 diabetes mellitus. J. Pediatr. Gastroenterol. Nutr. 2004;38(1):61-5. http://doi.org/fcb2x7. [ Links ]
22. Lysy J, Israeli E, Goldin E. The prevalence of chronic diarrhea among diabetic patients. Am. J. Gastroenterol. 1999;94(8):2165-70. http://doi.org/bhdhs4. [ Links ]
23. O'hara AM, SHanahan F. The gut flora as a forgotten organ. EMBO Rep. 2006;7(7):688-93. http://doi.org/c9mkr4. [ Links ]
24. Zietz B, Lock G, Straub RH, Braun B, Schölmerich J, Palitzsch K. Small-bowel bacterial overgrowth in diabetic subject is associated with cardiovascular autonomic neuropathy. Diabetes Care. 2000;23(8):1200-1. http://doi.org/b8q4hh. [ Links ]
25. Dukowicz AC, Lacy BE, Levine GM. Small intestinal bacterial overgrowth: a comprehensive review. Gastroenterol. Hepatol. 2007;3(2):112-22. [ Links ]
26. Brigid S, Steven V, James D. Gastrointestinal complications of diabetes. Endocrinol. Metab. Clin. N. Am. 2013;42(4):809-32. http://doi.org/2p7. [ Links ]
27. Vaarala O. Human intestinal microbiota and type 1 diabetes. Curr. Diab. Rep. 2013;13(5):601-7. http://doi.org/8ns. [ Links ]
28. Pernet A, Petriccioli N. Intestinal microbiota, obesity and insulin resistance. Rev. Med. Suisse. 2011;7(317):2236-8. [ Links ]
29. Virally-Monod M, Tielmans D, Kevorkian JP, Bouhnik Y, Flourie B, Porokhov B, et al. Chronic diarrhoea and diabetes mellitus: prevalence of small intestinal bacterial overgrowth. Diabetes Metab. 1998;24(6):530-6. [ Links ]
30. Holman R. Metformin as first choice in oral diabetes treatment: the UKPDS experience. Journ. Annu. Diabetol. Hotel Dieu. 2007;13-20. [ Links ]
31. Lefeber GJ, Jansen P, van Puijenbroek EP. Severe and long-lasting diarrhea not recognized as adverse effect of low dose Metformin. Eur. Geriatr. Med. 2011;2(6):373-4. http://doi.org/ctx93c. [ Links ]
32. Okayasu S, Kitaichi K, Hori A, Suwa T, Horiwaka Y, Yamamoto M, et al. The Evaluation of Risk Factors Associated with Adverse Drug Reactions by Metformin in Type 2 Diabetes Mellitus. Biol. Pharm. Bull. 2012;35(6):933-7. http://doi.org/8nt. [ Links ]
33. Bouchoucha M, Uzzan B, Cohen R. Metformin and digestive disorders. Diabetes. Metab. 2011;37(2):90-6. http://doi.org/d8zc5g. [ Links ]
34. EL-Hennawy AS, Jacob S, Mahmood AK. Metformin-Associated Lactic Acidosis Precipitated by Diarrhea. Am. J. Ther. 2007;14(4):403-5. http://doi.org/b5fh7d. [ Links ]
35. Sun F, Yu K, Yang Z, Wu S, Zhang Y, Shi L, Ji L, et al. Impact of GLP-1 receptor agonists on major gastrointestinal disorders for type 2 diabetes mellitus: a mixed treatment comparison meta-analysis. Exp. Diabetes Res. 2012;2012(1):1-14. http://doi.org/8nv. [ Links ]
36. Badiga MS, Jain NK, Casanova C, Pitchumoni CS. Diarrhea in diabectics: the role of sorbitol. J. Am. Coll. Nutr. 1990;9(6):578-82. http://doi.org/8nw. [ Links ]
37. Brelian D, Tenner S. Diarrhoea due a pancreatic disease. Best Pract. Re.s Clin. Gastroenterol. 2012;26(5):623-31. http://doi.org/f2hdz7. [ Links ]
38. Karayiannakis AJ, Bolanaki H, Kouklakis G, Dimakis K, Memet I, Simopoulos C. Ischemic colitis of the left colon in a diabetic patient. Case Rep. Gastroenterol. 2011;5(1):239-45. http://doi.org/b2rswp. [ Links ]
39. Shakov R, Salazar RS, Kagunye SK, Baddoura WJ, Debari VA. Diabetes mellitus as a risk factor for recurrence of Clostridium difficile infection in the acute care hospital setting. Am. J. Infect. Control. 2011;39(3):194-8. http://doi.org/fgpw9n. [ Links ]
40. Aktay AN, Lee PC, Kumar V, Parton E, Wyatt D, Werlin SL. The prevalence and clinical characteristics of celiac disease in juvenile diabetes in Wisconsin. J. Pediatr. Gastroenterol. Nutr. 2001;33(4):462-5. http://doi.org/dkfsd3. [ Links ]
41. Hardt PD, Hauenschild A, Nalop J, Marzeion AM, Jaeger C, Teichmann J, et al. High prevalence of exocrine pancreatic insufficiency in diabetes mellitus. A multicenter study screening fecal elastase 1 concentrations in 1.021 diabetic patients. Pancreatol. 2003;3(5):395.402. http://doi.org/b9vhvq. [ Links ]
42. Maciejewski R, Burski K, Baj J, Madej B, Burdan F, Dabrowski A, et al. Changes in pancreatic lysosomal enzymes activity as the potential factors leading to diabetic entheropathy. J. Physiol. Pharmacol. 2001;52(4):823-34. [ Links ]
43. de Kort S, Kruimel JW, Sels JP, Arts IC, Schaper NC, Masclee AA. Gastrointestinal symptoms in diabetes mellitus, and their relation to anxiety and depression. Diabetes Res. Clin. Pr. 2012;96(2):248-55. http://doi.org/f2jv38. [ Links ]
44. Fedorak RN, Field M, Chang EB. Treatment of diabetic diarrhea with clonidine. Ann. Intern. Med. 1985;102(2):197-9. http://doi.org/8nx. [ Links ]
45. Mourad FH, Gorard D, Thillainayagam AV, Colin-Jones D, Farthing MJ. Effective treatment of diabetic diarrhoea with somatostatin analogue, octreotide. Gut. 1992;33(11):1578-80. http://doi.org/dzz239. [ Links ]
46. Pimentel M. Review of rifaximine as treatment for SIBO and IBS. Expert. Opin. Investig. Drugs. 2009;18(3):349-58. http://doi.org/d885mh. [ Links ]
47. Shakil A, Church RJ, Rao SS. Gastrointestinal complications of diabetes. Am. Fam. Physician. 2008;77(12):1697-702. [ Links ]
48. Bharucha A. Fecal incontinence. Gastroenterology. 2003;124:1672-85. [ Links ]
49. Lee TH, Lee JS. Ramosetron might be useful for treating diabetic diarrhea with a rapid small bowel transit time. Korean J. Intern. Med. 2013;28(1):106-7. http://doi.org/8nz. [ Links ]
50. Sanger GJ, Alpers DH. Development of drugs for gastrointestinal motor disorders: translating science to clinical need. Neurogastroenterol. Motil. 2008;20(3):177-84. http://doi.org/cnvmdt. [ Links ]