Introducción
El cáncer colorrectal es la tercera neoplasia más diagnosticada en el mundo, además es la tercera causa de muerte por cáncer en mujeres y la cuarta en hombres. En Colombia se estima que se diagnosticaron 9140 casos en el 2018, con una tasa de mortalidad de 9,1 por 100.000 habitantes 1. La edad media al momento del diagnóstico es de 72,4 años y rara vez se presentan antes de los 40 años 2. En los últimos 20 años, la incidencia en personas menores de 55 años ha aumentado a razón de 2 % por año, y se estima que, en Estados Unidos, para el 2030, el 10 % de los cánceres de colon y el 20 % de los cánceres de recto serán diagnosticados en pacientes menores de 50 años 3.
Aproximadamente, el 15 a 25 % de los pacientes presentan metástasis a distancia al momento del diagnóstico 2,4, siendo éste un determinante fundamental para decidir la mejor estrategia terapéutica y el pronóstico de la enfermedad. Las metástasis hepáticas (70 % en cáncer de colon y 70 % en cáncer de recto) y las metástasis torácicas o pulmonares (32 % en cáncer de colon y 47 % en cáncer de recto) son las más comunes, seguidas por las metástasis al peritoneo (21 % en cáncer de colon y 8 % en cáncer de recto) y a hueso (8 % en cáncer de colon y 12 % en cáncer de recto) 2. La sobrevida promedio a 5 años es del 60 %, sin embargo, una vez se presentan metástasis, la sobrevida a 5 años disminuye al 14 % 3.
A continuación, se presenta el caso de una paciente joven, quien consulta por síntomas respiratorios y cuyo diagnóstico final fue muerte como consecuencia de cáncer de colon sigmoide perforado con metástasis a pulmón.
Caso clínico
Se trata de una mujer de 26 años quien consulta por cuadro clínico de un mes de síntomas respiratorios, consistentes en tos seca, rinorrea verdosa, disnea de pequeños esfuerzos (escala de disnea mMRC, del inglés modified Medical Research Council, de 3 puntos), asociados en la semana previa a sensación febril no cuantificada, hiporexia y malestar general. Además, refería pérdida de peso de 3 kg en el último mes y cambios en el hábito intestinal dados por ausencia de deposiciones en los últimos 5 días. Había recibió manejo antibiótico ambulatorio de primera línea para posible foco pulmonar, con escasa mejoría.
Ingresa estable hemodinámicamente, sin signos de respuesta inflamatoria sistémica, sin dificultad respiratoria, sin agregados pulmonares u otras particularidades al examen físico. El hemograma de ingreso sin leucocitosis o anemia, solo trombocitosis (455.000 por microlitro). Se consideró inicialmente paciente sintomática respiratoria, con neumonía adquirida en la comunidad por germen bacteriano atípico versus viral; las pruebas para VIH y baciloscopia para tuberculosis fueron negativas.
Se contaba con radiografía de tórax tomada en otra institución en la que se documentaron extensas opacidades parenquimatosas mixtas y ocupación alveolar, involucrando predominantemente los lóbulos inferiores, correspondiente a edema pulmonar evolutivo de origen no cardiogénico. Se decidió tomar tomografía computarizada de tórax de alta resolución (TCAR) (figura 1), cuyos hallazgos anormales se reportaron como consolidaciones bibasales confluentes y en lóbulo medio por probable neumonía multilobar y consolidaciones en lóbulos superiores; no se identificaron masas pulmonares ni derrame pleural, lo cual era concordante con la impresión diagnóstica inicial de neumonía.

Figura 1. Tomografía de tórax de alta resolución con imagen de consolidaciones bibasales confluentes.
Continuó hospitalizada para completar estudios y al decimoprimer día de hospitalización presenta dolor abdominal epigástrico asociado a náuseas, dos episodios eméticos y ausencia de deposiciones, por lo que es valorada por cirugía general quienes solicitan radiografía de abdomen en bipedestación (figura 2), en la que se observa abundante materia fecal en todo el marco cólico por probable estreñimiento, sin signos de obstrucción intestinal, neumoperitoneo, ascitis, ni calcificaciones patológicas, y ecografía de abdomen que reporta leve engrosamiento de las paredes del colon sigmoide, probablemente de origen inflamatorio, e interposición de gas en marco cólico derecho.

Figura 2. Radiografía simple de abdomen con abundante cantidad de material fecal en el marco cólico por probable estreñimiento, sin signos de obstrucción intestinal ni neumoperitoneo.
Se decidió realizar una tomografía de abdomen (figura 3) que mostró engrosamiento concéntrico de las paredes del colon sigmoide de 7 mm de espesor, de aspecto inespecífico, de probable etiología inflamatoria, asociado a coprostasis en el colon ascendente y transverso, sin observarse adenomegalias, y endoscopia de vías digestivas altas, cuyo único hallazgo fue gastritis crónica. En la radiografía de tórax de control (figura 4) se aprecian cambios dados por opacidades reticulares bilaterales en 4 cuadrantes y aumento del proceso reticular previo, por lo que se hace necesario la toma de biopsia pulmonar por parte de cirugía de tórax.
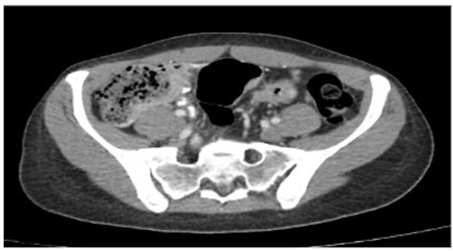
Figura 3. Tomografía de abdomen con imagen de engrosamiento concéntrico de las paredes del colon sigmoide.

Figura 4. Radiografía de tórax proyección AP y lateral con opacidades reticulares bilaterales en 4 cuadrantes.
Fue llevada a lobectomía segmentaria por toracoscopia (segmento anterior del lóbulo superior derecho y lateral de lóbulo medio) apreciando un pulmón de aspecto enfermo, friable, con múltiples lesiones en parches, blanquecinas, sin derrame pleural y sin compromiso de pleura parietal.
Luego de veinte días de hospitalización, presenta dolor abdominal en hemiabdomen inferior, progresivo en intensidad, asociado a tres días de ausencia de deposiciones. Nuevamente es valorada por cirugía general quienes indican manejo sintomático con sonda nasogástrica, líquidos endovenosos y antiespasmódico. La paciente empeora, con taquicardia, disminución en la saturación de oxígeno, defensa abdominal y signos de irritación peritoneal. Bajo sospecha de abdomen agudo, deciden llevar cirugía encontrándose peritonitis fecal de 4 cuadrantes, secundaria a transección completa del colon sigmoides, con salida activa de materia fecal, bordes severamente inflamados; no se palparon masas en recto, ni se observaron lesiones en hígado o intestino. Se toma muestra del tejido afectado y se realiza sigmoidectomía con colostomía tipo Hartmann vía abierta. Por contaminación fecal severa, se decide el cierre temporal de piel para nuevo lavado quirúrgico en 48 horas.
La paciente es trasladada a la unidad de cuidados intensivos en mal estado general, con soporte ventilatorio, soporte inotrópico a altas dosis y diagnóstico de shock séptico de origen abdominal. A las 48 horas vuelve a cirugía, se hace drenaje de peritonitis residual, lisis de adherencias peritoneales con maniobras romas y lavado peritoneal terapéutico y del tejido celular subcutáneo, dejando bolsa (Viaflex) de interfase entre las asas intestinales y la piel.
Después se recibe el reporte de patología de la biopsia pulmonar con hallazgos de tumor epitelial maligno, interpretado como adenocarcinoma moderadamente diferenciado. Se estudia mediante marcadores de inmunohistoquímica mostrando reactividad para CK20 y CDX2 y negatividad para CK7, TTF1, Napsina A, GATA3, WT1 y PAX 8. En relación con este perfil, la primera alternativa es un adenocarcinoma metastásico, más posiblemente originado en tracto digestivo bajo. Oncología y cuidados intensivos, en conjunto con los familiares, deciden reorientar el esfuerzo terapéutico e iniciar el protocolo de fin de vida. En su trigésimo día de hospitalización presentó asistolia y falleció.
En el reporte de patología de colon sigmoides se describen fragmentos de mucosa colorrectal comprometidos por tumor epitelial maligno ulcerado, con características de adenocarcinomas sincrónicos de tipo intestinal bien diferenciados, con invasión linfovascular, bordes negativos para malignidad y un ganglio linfático del mesenterio positivo para adenocarcinoma metastásico.
Discusión
Los tumores colorrectales suelen presentar síntomas en los estadios avanzados de la enfermedad. Los tres principales son cambios en el hábito intestinal (74 %), sangrado rectal (51 % en combinación con cambios en el hábito intestinal) y dolor abdominal. Sin embargo, son síntomas comunes, por lo que sólo 5,9 % de los pacientes que presentan uno de estos síntomas tiene, como diagnóstico final, cáncer colorrectal. Entre los pacientes que no presentan estos síntomas principales (2,6 %), se puede encontrar anemia ferropénica (27 %), masa rectal (7 %) o síntomas perianales (22 %) 5.
Las manifestaciones clínicas pueden entenderse a partir de la localización del tumor primario. Tanto los síntomas obstructivos, como el cambio en hábito intestinal, son más comunes en los tumores de colon izquierdo. De la misma forma, la hematoquezia es más común en tumores rectosigmoideos, y los tumores de colon derecho suelen manifestarse con síntomas sutiles, como anemia ferropénica y pérdida de peso 6.
Se entiende como cáncer colorrectal de inicio temprano (en inglés, Early Onset Colorectal Cancer - EOCRC) al tumor que se presenta en pacientes menores a 50 años. La edad media de diagnóstico en este grupo es de 44 años. La incidencia en Estados Unidos por 100.000 habitantes es de 0,85 en pacientes de 20-24 años y de 28,8 en pacientes de 45-49 años 7.
La epidemiología en la población colombiana es limitada por el aparente subregistro, sin embargo, se conoce que la mayoría de los pacientes diagnosticados antes de los 50 años de edad, eran mujeres (59 %). Así mismo, se identificaron ciertas diferencias en comparación con los pacientes mayores de 50 años, tales como la historia familiar de cáncer (17 % vs 10 %), los tumores rectales (49 % vs 40 %) y la prevalencia de tumores proximales o de colon derecho (21 % vs 30 %) 8.
En la mayoría de los casos el diagnóstico se hace por los síntomas referidos por el paciente; en menor frecuencia se hace de forma incidental o bajo los programas de tamización, en comparación al grupo etario mayor de 50 años (5,2 % versus 14,6 %) 9. Adicionalmente, los pacientes con EOCRC tienen un tiempo más prolongado hasta el diagnóstico en comparación con los pacientes de mayor edad (128 vs 79 días) y síntomas más persistentes (60 vs 30 días).
Los tumores en el grupo EOCRC son generalmente más agresivos, acarreando un peor pronóstico pues se diagnostican en un estadio más avanzado (Estadio III y IV) (72 % vs 63 %) 10,11.
En nuestro medio se establecieron los 50 años como la edad a partir de la cual se inicia la tamización para cáncer colorrectal en pacientes sin factores de riesgo, mediante colonoscopia o con la prueba de sangre oculta en materia fecal con la técnica inmunoquímica como alternativa 12. Ahora bien, en cuanto a los pacientes con sospecha o en riesgo de cáncer colorrectal, se indica igualmente la colonoscopia como método diagnóstico de elección. Es así como se reportó tejido neoplásico en el 10,7 % de las muestras obtenidas en colonoscopia por tamización, el 79,2 % de colonoscopia diagnóstica y el 7,1 % durante cirugía de urgencia 13.
En cuanto al estadio al momento de diagnóstico, también se encuentra una relación con el método utilizado, siendo los estadios menos avanzados (estadio I) los más prevalentes en las colonoscopias de tamización (38,5 %), en comparación con los estadios menos avanzados diagnosticados en colonoscopias diagnósticas (7,2 %) y cirugía de urgencia (0 %) 13.
La presentación de un tumor colorrectal como una emergencia quirúrgica no es rara, a pesar de los avances innegables de tamización y diagnóstico temprano. Se dice que alrededor del 33 % de los pacientes se manifestarán de esta manera, y dentro del espectro clínico se incluyen la obstrucción (hasta en el 77 %), la perforación (2,6 % a 12 %) y la hemorragia gastrointestinal aguda con repercusión hemodinámica, que es rara.
Como sucedió con nuestra paciente, la obstrucción es más frecuente en los tumores del colon sigmoide, por su calibre relativamente menor y su contenido de materia fecal sólida 14,15, y la perforación es la complicación que ocasiona mayor mortalidad (hasta 30-50 %), por estar asociada con peritonitis secundaria y shock séptico consecuente. Dentro de los factores de riesgo para esta complicación, se han descrito la edad avanzada y la hipotensión preoperatoria 14,16.
Al enfrentarnos a un tumor de colon sigmoide obstructivo, existe una alternativa particularmente útil y es el uso de endoprótesis (o stent), como puente hacia la cirugía electiva, al lograr descomprimir y garantizar una ventana de tiempo prudente, en promedio 7 días 17. Esto permite corregir una eventual depleción hídrica y desbalances electrolíticos, así como una preparación mecánica del colon fuera del contexto de una emergencia quirúrgica. Aunque la evidencia no es completamente concluyente y su indicación está fundamentada en las condiciones propias del paciente y la experticia del grupo quirúrgico, se reporta que su uso está asociado a una tasa más alta de éxito para la resección y anastomosis primaria (procedimiento de un sólo tiempo) sobre la ostomía (procedimiento de dos tiempos), sin aumentar el riesgo de fuga anastomótica o de absceso intraabdominal, así como a una menor morbilidad general a corto plazo, sin tener impacto en la mortalidad, en comparación con la cirugía de emergencia 18,19.
Respecto al abordaje quirúrgico inicial de un paciente con abdomen agudo no traumático, algunas series de casos apoyan el uso de la laparoscopia sobre la cirugía abierta, argumentando una tasa de éxito del 90 % y un diagnóstico certero en todos los casos 20. Así mismo, se reporta un margen apropiado de seguridad y efectividad, equiparable en el abordaje de patologías tales como apendicitis aguda, colecistitis aguda y úlcera péptica perforada, dejando en controversia, por falta de evidencia de alta calidad, su indicación en trauma cerrado o penetrante, obstrucción intestinal y enfermedad diverticular perforada. Se consideran como contraindicaciones relativas los pacientes con inestabilidad hemodinámica, dilatación abdominal marcada, peritonitis fecal y perforaciones secundarias a neoplasias, así es que, la decisión de tomar esta opción depende fundamentalmente de la experiencia particular del grupo quirúrgico con la técnica mínimamente invasiva 21.
Finalmente, con intención de evaluar las posibilidades que se tienen en los pacientes con heridas quirúrgicas abdominales abiertas, se conoce que en modelos in vitro, al evaluar la presión, las opciones de dispositivos artificiales de cierre difieren entre sí, siendo ABThera y V.A.C. (por sus siglas en inglés, Vacuum-assisted closure) superiores al sistema Barker, y la distribución de presión fue mejor con el sistema V.A.C. frente al resto. Sin embargo, al combinar los parámetros evaluados (entrega y distribución de presión, remoción de fluido y consistencia en el desempeño), se describe el sistema ABThera como el mejor 22.
Por otro lado, en la práctica in vivo, se recomienda optar por el abdomen abierto en pacientes con peritonitis severa y shock séptico en casos de necesidad para una anastomosis intestinal diferida, un segundo tiempo planeado por isquemia intestinal, falla en el control de la causa de la peritonitis y edema visceral extenso que cause preocupación de síndrome compartimental abdominal. Estos dispositivos permiten un cierre temporal con mecanismos de cierre asistidos por vacío o presión negativa y tracción continua de la fascia como primera opción, dejando como segunda opción las alternativas sin presión negativa (como la bolsa de Bogotá), particularmente en países de bajos recursos, que tienen en un mayor tiempo de cierre y una tasa más alta de fístulas intestinales 23.
Bajo una revisión retrospectiva del pronóstico y del desenlace de nuestra paciente, lo sucedido concuerda con la información reportada en la literatura. No solo la perforación como manifiesto del tumor colorrectal determina una alta tasa de recurrencia, sino también, se considera que, en pacientes con metástasis a distancia, al momento de la perforación no se puede esperar una sobrevida a largo plazo 24.
En cuanto a las características histológicas, el adenocarcinoma es la forma más frecuente de cáncer colorrectal, causando más del 90 % de los casos 25, si bien nuestra paciente difiere a lo reportado en la literatura, al tener en cuenta que son los adenocarcinomas pobremente diferenciados los que más se asocian a perforación. Lo anterior, por supuesto, no excluye la lógica de lo ocurrido en el caso descrito; dentro de los factores asociados como mal pronóstico, al analizar sobrevida y años libre de enfermedad, se encuentran la edad avanzada, pobre diferenciación y tamaño del tumor, estadio avanzado al momento del diagnóstico e invasión venosa y perineural 24,26.
Conclusión
Se hace necesario pensar en malignidad cuando nos enfrentemos a un paciente que se presente con una evolución clínica tórpida a pesar del uso de estrategias terapéuticas y ayudas diagnósticas aparentemente bien indicadas. Si bien nuestra paciente y su presentación clínica inicial no la clasificaban, de acuerdo con la evidencia clínica y epidemiológica clásica disponible, como una paciente en alto riesgo de presentar cáncer colorrectal, es importante resaltar el reciente y lento cambio epidemiológico de la neoplasia, por lo que eventualmente se debe redirigir o replantear el análisis clínico, así como la singularidad en la sospecha y los detalles de la evolución natural de este tipo de enfermedad en el paciente joven.














