Introducción
La enfermedad de Kawasaki (EK) -anteriormente llamada síndrome de los ganglios linfáticos mucocutáneos- ocupa el segundo lugar después de la vasculitis por inmunoglobulina A (IgA) (púrpura de Henoch-Schönlein) como la vasculitis más común de la infancia 1. Por lo general, es una enfermedad autolimitada, con fiebre y otras manifestaciones inflamatorias agudas que duran un promedio de 12 días, si no se tratan. Se desconoce la etiología subyacente. Las características clínicas de EK reflejan una inflamación generalizada de arterias musculares, principalmente de tamaño mediano. El diagnóstico se basa en la evidencia de inflamación sistémica (por ejemplo, fiebre) en asociación con signos de inflamación mucocutánea.
La conjuntivitis no exudativa bilateral característica, el eritema de los labios y la mucosa oral, la erupción, los cambios en las extremidades y la linfadenopatía cervical se desarrollan típicamente después de un breve pródromo inespecífico de síntomas respiratorios o gastrointestinales 2. El diagnóstico es netamente clínico y se basa en los criterios de Kawasaki que establecen presencia de fiebre con duración de ≥5 días, combinada con al menos cuatro de los cinco hallazgos al examen físico 2 (tabla 1).
Tabla 1 Criterios diagnósticos en la enfermedad de Kawasaki
Fuente: Sundel Robert. Enfermedad de Kawasaki: características clínicas y diagnóstico, (2020). Uptodate. Si están presentes ≥ 4 de los criterios anteriores, se puede hacer diagnóstico de EK el cuarto día de la enfermedad. Y en caso de estar presentes ≤ 3 de los criterios anteriores, se puede hacer el diagnóstico de EK incompleta.
Las complicaciones incluyen: anomalías de las arterias coronarias, síndrome de activación de macrófagos, alteración vascular no coronaria, anomalías urinarias y enfermedad renal, anomalías gastrointestinales, sistema nervioso central y pérdida auditiva neurosensorial 3. La terapia inicial recomendada incluye inmunoglobulina intravenosa (IVIG; 2 g/kg) administrada como una sola infusión de ocho a 12 horas. Todas las guías publicadas también incluyen aspirina (30 a 50 mg/kg diarios divididos en cuatro dosis).
En pacientes con EK refractaria existen alternativas terapéuticas en las cuales se describe el uso de glucocorticoides, inhibidores de la interleuquina 1 como anakinra (un inhibidor competitivo de acción corta de la unión de IL-1 al receptor de IL-1tipo 1) y canakinumab (un anticuerpo monoclonal contra IL-1beta). Inhibidores del factor de necrosis tumoral (TNF, por sus siglas en inglés) como infliximab y etanercept, además de otros agentes inmunosupresores como ciclofosfamida y ciclosporina 4.
Métodos
Se realizó la revisión de la historia clínica del paciente descrito, con consentimiento informado previo de la madre y aprobación del comité de ética. Posteriormente, se revisó la literatura sobre la EK en pediatría en motores de búsqueda como Up- toDate. Se realizó la descripción y presentación del reporte de caso basado en introducción, métodos, resultados y discusión (IMRaD).
Aspectos éticos
Según la Resolución 8430 de 1993, el presente estudio se considera un estudio sin riesgo, teniendo en cuenta que se realizó basado en la revisión retrospectiva de la historia clínica de un paciente, no se hizo ninguna intervención o modificación intencionada de las características biológicas, fisiológicas o psicológicas, porque se trata de un reporte de caso con revisión de la literatura. Se recibió la aprobación del comité de ética del Hospital Raúl Orejuela Bueno. Los datos tomados de la historia clínica fueron analizados de forma agrupada, protegiendo la confidencialidad y privacidad del paciente. Se tomó el consentimiento informado al familiar.
Caso clínico
Paciente masculino, lactante de 22 meses de edad, sin antecedentes patológicos y de hospitalizaciones previas, residente en Palmira, Colombia. Ingresó a urgencias con cuadro clínico evolutivo de 14 días consistente en alzas térmicas cuantificadas, pico máximo de 38,3 %, episodios eméticos y dolor abdominal. Al día siguiente su madre administró acetaminofén con una dosis de 15 mg/kg en respuesta al tratamiento convencional. No presentó episodios eméticos, pero persistió febril y se adicionó presencia de deposiciones diarreicas.
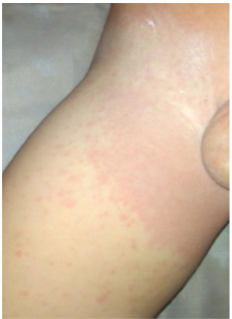
Al cuarto día de evolución manifestó presencia de exantema generalizado en la región inguinal derecha (figura 1) que se diseminó a piel anexa en testículo derecho, espalda y tórax (figura 2), por lo cual consultó con su pediatra, quien indicó manejo sintomático con hidrocortisona tópica y ceftirizina, una dosis cada 24 horas, con lo que presentó mejoría progresiva de lesiones en la piel. Se practicaron pruebas de dengue y el resultado fue negativo.
Al quinto día de evolución presentó último cuadro febril (durante cinco días). Posteriormente registró edema y eritema palpebral bilateral durante tres días con resolución espontánea e inició edema en testículo derecho con descamación bilateral en manos (figura 3) y pies (figuras 4 y 5). Se encontró a la exploración física presión arterial de 108/63 mmhg, frecuencia cardiaca de 97, frecuencia respiratoria de 26, Sat O2 97 %, T° de 36,6 °C, peso 11.9 kg, talla 78 cm, IMC 15,7, escleras anictéricas, conjuntivas rosadas, no conjuntivitis y lengua sin eritemas, edema testicular derecho y descamación en manos y pies. Durante la estancia en el hospital presentó como hallazgo ganglios palpables < de 1 cm de diámetro a nivel cervical izquierdo y lesión descamativa junto con leve eritema en región inguinal sin descamación anal (figura 6).
En ese momento se decidió manejo antiparasitario con albendazol suspensión 400 mg vía oral, dosis única a la espera de realización de ecocardiograma transtorácico. Al día siguiente se agregó cuadro de inyección conjuntival bilateral no purulenta (figura 7) y persistió descamación inguinal, edema en testículo derecho y descamación en manos y pies
Cardiología pediátrica definió en el momento síndrome de Kawasaki resuelto no tratado sin indicación de inmunoglobulina (tiempo de consulta mayor de diez días de haber iniciado la fiebre). Se dio egreso con ácido acetilsalicílico (AAS) 4mg/kg/ día, control con ecocardiograma cada seis a ocho semanas con recomendaciones y signos de alarma para reconsultar en urgencias.
Discusión
La EK es una causa importante de enfermedad cardiaca que afecta principalmente a lactantes y niños pequeños, aunque puede presentarse en adolescentes y adultos. El proceso inflamatorio suele resolverse de forma espontánea en la mayoría de los pacientes. El tratamiento inadecuado en los pacientes desarrolla un 25 % de probabilidad de afectación de las arterias coronarias y, por tanto, una evolución más tórpida. Se reduce a menos de 5 % en los niños tratados con inmunoglobulina intravenosa a altas dosis por un mecanismo que aún resulta desconocido.
Tabla 2 Reporte de paraclínicos
| Paraclínicos | Resultados |
|---|---|
| Hemograma | Leucocitos: 9,66 x10^3/uL |
| Neutrófilos: 57,3 % | |
| Linfocitos: 21,7 % | |
| Monocitos:6,2% | |
| Eosinófilos: 11,6% | |
| Basófilos: 0,05% | |
| Plaquetas: 685.00010^3/uL | |
| Hemoglobina: 13,3 g/dL | |
| Electrolitos en suero | Cloro: 106 mmol/L |
| Potasio: 5 mmol/L | |
| Sodio: 140 mmol/L | |
| Proteína C reactiva | <5,00 mg/L |
| Rango normal: 0-10 mg/L | |
| Uroanálisis | Color: amarillo |
| Aspecto: claro | |
| Densidad: 1.015 | |
| PH: 7.5 | |
| Leucocitos: negativo | |
| Nitritos: negativo | |
| Glucosa: negativo | |
| Sangre: negativo | |
| Anticuerpos SARS-C0V2 | IgM: negativo |
| IgG: negativo | |
| Albúmina | 4,10 g/dL VN: 3,5-5 g/dL |
| Ferritina | 27 ug/ml VN:17,9-464 ug/ml |
| Dímero-D | 0,19 mg/L VN: 0-0,55 mg/L |
| Fibrinógeno | 2,87 mg/dL VN:180-350 mg/dL |
| BUN | 14,9 mg/dL VN: 9-20 mg/dL |
| Creatinina | 0,32 mg/dL VN: 0,17-0,36 mg/dL |
| Ecocardiograma transtorácico | Aparato valvular normal |
| Aorta normal | |
| Pulmonar normal | |
| Mitral normal | |
| Tricúspidea normal | |
| Fracción de acortamiento: 33 % | |
| Fracción de eyección: 63% | |
| Sin presencia de anormalidades coronarias |
Fuente: datos suministrados por el Hospital Universitario del Valle
Se plantea que probablemente un agente infeccioso puede ser el desencadenante de la enfermedad; sin embargo, aún no ha sido identificado el agente etiológico infeccioso único. Según Tascón et al. 5 el 85 % de los casos sucede en menores de 5 años, con máxima incidencia entre los 18 y 24 meses, menos frecuente en menores de 3 meses o mayores de 5 años. En ambos grupos es mayor el riesgo de desarrollo de aneurismas de arterias coronarias.
Como consecuencia de la presente pandemia por SARS-COV-2 han resultado casos de SARS-COV-2 en asociación con la EK en niños. Beth y Friedman et al.6 establecen por su parte que en abril de 2020 informes del Reino Unido documentaron una presentación en niños similar a la EK incompleta o al síndrome de choque tóxico. Desde entonces ha habido informes de niños de otras partes del mundo infectados de manera similar. La afección se ha denominado síndrome inflamatorio multisistémico en niños (MIS-C, por sus siglas en inglés); también conocido como síndrome inflamatorio multisistémico pediátrico (PMIS, por sus siglas en inglés).
Si bien, según Beth y Friedman et al. 6 la incidencia de MIS-C es incierta, parece ser una complicación rara de COVID-19 en niños. Muchos infantes con MIS-C cumplen con los criterios para la EK completa o incompleta, la epidemiología difiere de la EK clásica. La mayoría de los casos de MIS-C se ha producido en niños mayores y adolescentes que anteriormente estaban sanos. Las manifestaciones más frecuentes del PMIS se registran en la tabla 3.
Tabla 3 Manifestaciones clínicas del síndrome inflamatorio multisistémico asociado a covid-19 en niños y adolescentes
| Síntomas | Frecuencia (%) |
|---|---|
| Fiebres persistentes (duración de cuatro a seis días) | 100 |
| Síntomas gastrointestinales (dolor abdominal, vómito, diarrea) | 60-100 |
| Erupción | 45-76 |
| Conjuntivitis | 30-81 |
| Afectación de las mucosas | 27-76 |
| Síntomas neurocognitivos (dolor de cabeza, letargo, confusión) | 29-58 |
| Síntomas respiratorios (taquipnea, dificultad respiratoria) | 21-65 |
| Dolor de garganta | 10-16 |
| Mialgias | 8-17 |
| Edema en manos y pies | 9-16 |
| Linfoadenopatía | 6-16 |
Fuente: Beth M, Friedman K. Enfermedad por coronavirus 2019 (COVID-19): características clínicas, evaluación y diagnóstico del síndrome inflamatorio multisistémico en niños (MIS-C). UpToDate.
El diagnóstico de la EK es netamente clínico y aún no existe un examen específico que confirme la presencia de la enfermedad en un paciente.
Para el tratamiento de estos pacientes se justifican terapias agresivas inicialmente con inmunoglobulina intravenosa que, junto con la administración de ácido acetilsalicílico, logra una respuesta favorable porque disminuye la duración de la sintomatología y presencia de futuros aneurismas coronarios.
El paciente de este caso debuta con el cuadro clínico a los 22 meses de edad, lo cual es similar a lo postulado en la literatura, que reporta que el 85 % de los casos sucede en menores de 5 años, con máxima incidencia entre los 18 y 24 meses 4. Este niño es un lactante mayor de sexo masculino, en quien las manifestaciones clínicas consistieron en fiebre con duración de cinco días sin ninguna otra explicación; edema, eritema y descamación en manos y pies, inyección conjuntival bilateral no purulenta y exantema polimorfo.
Estos hallazgos concuerdan con los descritos en el consenso realizado por la Sociedad Argentina de pediatría y cardiología et al. 7 que reportan fiebre en el ciento por ciento de los casos, eritema bilateral palmo-plantar con 72 %, exantema polimorfo 90-92 %, afectación de labios y cavidad bucal 92 % y afectación ocular presente del 90 al 95 % de los casos. Además, Saguil y Fargo et al. 8 establecen un porcentaje de 75.6 % para descamación de las manos y pies.