Introducción
La tuberculosis (TB) es una enfermedad infectocontagiosa, problema de salud pública, y se estima un aproximado de 10 millones de muertes por año. Su presentación es más frecuente en países en vía de desarrollo (15-20%). Aunque afecta principalmente los pulmones, también puede producir compromiso del tracto genitourinario, con una incidencia de hasta el 20%. En Colombia, en un esfuerzo por mejorar el diagnóstico y el tratamiento de esta enfermedad, desde 2015, con la adaptación del plan estratégico «Unidos para poner fin a la tuberculosis», se identificó que la TB tenía una incidencia de 27,31 casos por cada 100.000 habitantes y la TB genitourinaria (TBGU) ocupaba el octavo lugar dentro de la TB extrapulmonar; no obstante, no se descarta un subregistro1-3. Por lo anterior, teniendo en cuenta el impacto en la salud pública y el subregistro, aunado al hecho de no contar con guías de práctica clínica sobre TBGU en el país, se da la necesidad del desarrollo de esta guía para brindar una herramienta en el diagnóstico clínico, paraclínico e imagenológico a los especialistas urólogos, los médicos generales y demás profesionales que participen activamente en el diagnóstico y el tratamiento de la TBGU.
Método
Esta guía fue desarrollada por un equipo conformado por miembros del grupo de investigación de urología avanzada del servicio de urología de la Fundación Universitaria Sanitas. Se realizó una revisión sistemática de la literatura en bases de datos (Medline, Embase, Lilacs, Scielo, Cochrane, Clinical Trials, Epistemonikos y literatura gris), sobre TBGU, con definición previa de preguntas clínicas clave con el esquema PICO (Paciente, Intervención, Comparador y Resultado) para búsqueda y desarrollo de las recomendaciones de la guía mediante la aplicación del sistema GRADE (Grade of Recommendation, Assessment, Development, and Evaluation) para medicina basada en la evidencia. Los temas evaluados incluyeron epidemiología, fisiopatología, diagnóstico, tratamiento médico y quirúrgico, así como secuelas e impacto en salud de los pacientes. Se realizó socialización de la guía en el LVI Congreso Internacional de Urología de la Sociedad Colombiana de Urología.
Resultados
Epidemiología, factores de riesgo y manifestaciones
La TB es causada por el complejo Mycobacterium tuberculosis, y la TBGU principalmente por la cepa M. tuberculosis1-3. Aunque se trata de una enfermedad de salud pública, se estima que existe un subregistro y en los países en vía de desarrollo puede llegar a tener una mayor presentación debido a condiciones de salubridad relacionadas, con estimaciones de 15-20% frente al 2-10% en los países desarrollados4-6. Aunque principalmente afecta los pulmones, se ha identificado una incidencia de TBGU de hasta el 20% en los países desarrollados, llegando a ocupar el tercer lugar en frecuencia dentro de las TB extrapulmonares; en algunos países en vía de desarrollo puede llegar a ocupar el segundo puesto1,5,7. En Colombia se estima una incidencia de 27,31 casos por cada 100.000 habitantes, donde del 17% de la presentación extrapulmonar aproximadamente el 2,2% corresponde a TBGU, ubicándola en el octavo lugar, con un riesgo alto de subregistro8. Dentro de los factores de riesgo para TBGU se encuentran la inmunosupresión como factor determinante en la aparición de TB extrapulmonar1,2, por el virus de la inmunodeficiencia humana (VIH) o por trasplante de órganos1-3. Otros estados de inmunosupresión pueden ser diabetes, corticoterapia, enfermedad renal crónica, cáncer y edad avanzada1,9. Hasta en el 25% de los pacientes mayores se puede dar un compromiso genitourinario por reactivación del bacilo latente pulmonar2. Otras condiciones relacionadas específicamente con la infección primaria por tuberculosis son el bajo nivel socioeconómico, condiciones precarias de salubridad, hacinamiento, y contactos estrechos con pacientes bacilíferos, dado que la transmisión principalmente se da por vía aérea, aunque también puede ser congénita, sexual, por vacunación, por instilación terapéutica de BCG y por contigüidad vía anterógrada o retrógrada dentro del tracto genitourinario, siendo poco frecuente en niños10.
La TBGU presenta un compromiso orgánico muy amplio y con diversa gravedad. El principal órgano afectado es el riñón2,10, donde presenta cuatro etapas: no destructiva, escasa destrucción o papilitis tuberculosa, destructiva o cavernosa; la de mayor daño tisular es la destructiva generalizada o de múltiples cavernas6. Adicionalmente, también puede existir lesión en los sistemas colectores y los uréteres, con un espectro que incluye pionefrosis, extensa fibrosis, estrecheces y uropatía obstructiva7,11.En la vejiga, la infección puede ocasionar un espectro de afectación que va desde la infiltración de tubérculos en la mucosa, el desarrollo de úlcera erosiva hasta la formación de contractura vesical, luego una tercera etapa con vejiga hiperactiva y vejiga dolorosa, conocida como vejiga espástica, y finalmente llegar hasta la vejiga «en dedal» o compromiso grave por una importante disminución de la capacidad funcional y anatómica12-14. También se pueden ver afectados órganos genitales como la próstata (caracterizada por prostatitis crónica o abscesos prostáticos)12,13, las vesículas seminales (puede causar trastornos de la fertilidad o hemospermia)1, la uretra (con síntomas inespecíficos de uretritis o estrecheces, o fístulas de difícil manejo)13,15 y el epidídimo (presentando dolor, eritema o edema escrotal con o sin formación de abscesos y fístulas)7,13,15. También puede afectar los testículos (con clínica de orquialgia crónica, hidrocele o nódulos)3,7 y el pene (extremadamente raro), donde puede presentar tres etapas denominadas pustulosa, ulcerativa y necrotizante (esta última suele ser destructiva)13,14,16,17. En la mujer, puede generar compromiso genital en la vulva y la vagina, lo cual es importante sospechar ante la ausencia de mejoría y requiere ser evaluado junto a ginecología por poderse comportar como una «enfermedad de transmisión sexual» que perpetúa la condición en la pareja2,7.
Diagnóstico
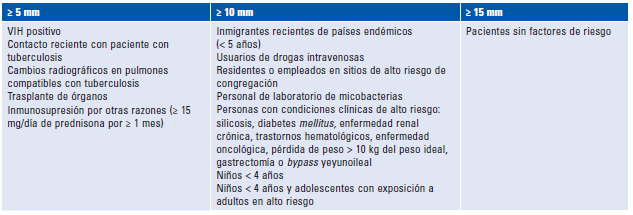
La TBGU se debe sospechar en pacientes con clínica de infección urinaria u orquiepididimitis a repetición, que no responden al tratamiento farmacológico inicial convencional y en quienes no se tiene una causa clara16,18. El antecedente de TB pulmonar o extrapulmonar puede reforzar la sospecha, teniendo en cuenta que la latencia puede ser de hasta 30 años7. En el examen de orina pueden encontrarse proteinuria, hematuria micro- o macroscópica, piuria sin bacteriuria o urocultivo negativo19,20.La prueba de tuberculina (Tabla 1) puede ser útil en el abordaje diagnóstico, aunque no diferencia entre TB latente, TB activa, estado de infección o inmunizado; no obstante, una prueba positiva puede estar en relación con la posible presencia del bacilo, encontrándose positiva hasta en el 85-95% de los pacientes con TBGU19-21.
IMÁGENES DIAGNÓSTICAS
Se recomienda realizar una urografía por tomografía computarizada como estudio imagenológico de elección ante la sospecha de TBGU, debido a su mejor rendimiento diagnóstico y evaluación anatómica que permite estudiar en conjunto otros diagnósticos diferenciales, teniendo en cuenta que en los pacientes alérgicos al medio de contraste iodado o con alteración de la función renal con una tasa de filtración glomerular > 30 ml/min/1,73 m2 el estudio a elegir debería ser la urografía por resonancia magnética7,22,23. En estos estudios se podrán observar signos de compromiso renal, como formaciones cavernosas, calcificaciones, uréteres «arrosariados», hidroureteronefrosis sin aparente causa obstructiva, engrosamiento vesical o vejiga «en dedal» con importante compromiso de su capacidad, entre otros24-27. Ante la sospecha de TB ureteral se recomienda realizar una cistografía miccional debido a la posibilidad de presentar reflujo vesicoureteral19,27. En TB de próstata y vesículas seminales, el uso de ultrasonografía transrectal o resonancia magnética es de gran utilidad para el diagnóstico28,29, pues se pueden identificar lesiones de abscesos, calcificaciones o solidoquísticas, entre otros30-33. En caso de sospecha de lesión testicular, la ecografía está indicada para evaluar colecciones o masas34,35, y finalmente, para el estudio de TB uretral se recomienda la evaluación por medio de cistoscopia y uretrografía retrógrada7,36. El uso de imágenes en la sospecha de TB peneana no está indicado, dado que se confirma mediante una biopsia y observación histológica de granulomas; no obstante, usualmente estos pacientes ya presentan múltiples estudios al momento de su valoración, y es de valor adicional para realizar un tratamiento completo y adecuado la evaluación de compromiso secundario o primario descartando la presencia de TB pulmonar o extrapulmonar en otra localización37.
LABORATORIOS
En los demás órganos, adicional al uso de imágenes, el diagnóstico se debe realizar mediante el aislamiento del bacilo tuberculoso en cultivos de orina seriada en tres muestras consecutivas matutinas como método de referencia38, con una sensibilidad del 80-90% y una especificidad mayor del 97%7,38. La prueba de reacción en cadena de la polimerasa (PCR) para tuberculosis en orina o en tejido, como estudio inicial de diagnóstico presuntivo, debe ser realizada mientras se obtiene el resultado del cultivo, dada su mayor rapidez26, con una sensibilidad en orina del 87-95% y una especificidad del 95-100%2,3,39. Esta última no permite diferenciar entre infección tuberculosa activa o latente. El uso de PCR en tejido puede tener un rendimiento diagnóstico con una sensibilidad del 87,5% y una especificidad del 86,7%34.
HISTOPATOLOGÍA
Finalmente, el diagnóstico puede ser histopatológico por la presencia de granulomas caseificantes, con una sensibilidad del 86-94%; sin embargo, es importante interpretar estos resultados de acuerdo con el contexto clínico de cada paciente38. No se recomienda la tinción con Ziehl-Neelsen en orina (baciloscopias). En el momento, los biomarcadores del antígeno lipoarabinomanano o de anticuerpos no se consideran pruebas con diseños fiables y no se recomiendan para el diagnóstico de TBGU40. En esta guía se propone un algoritmo para el diagnóstico en caso de sospecha de TBGU (Fig. 1 ).
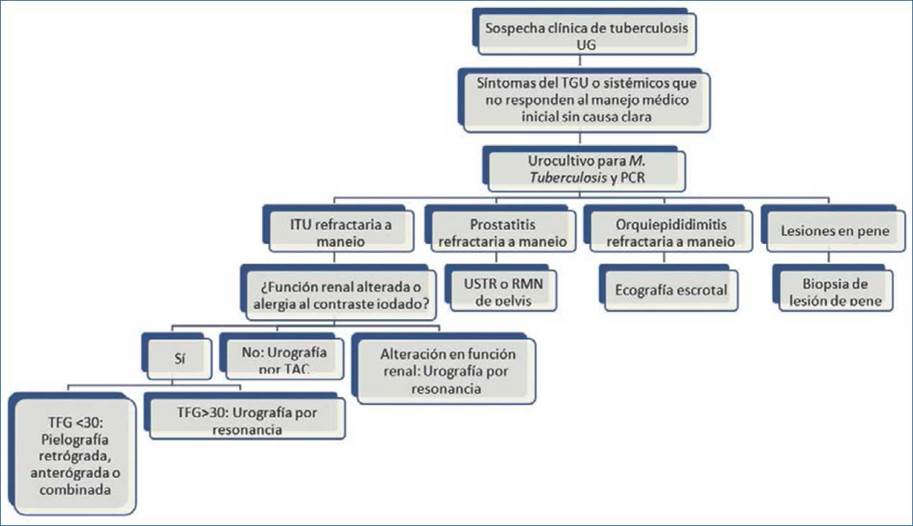
Figura 1 Algoritmo para el diagnóstico en caso de sospecha de tuberculosis genitourinaria. ITU: infección del tracto urinario; PCR: reacción en cadena de la polimerasa; RMN: resonancia magnética nuclear; TAC: tomografía axial computarizada; TFG: tasa de filtración glomerular; TUG: tracto urogenital; UG: urogenital; USTR: ultrasonografía transrectal.
TRATAMIENTO FARMACOLÓGICO
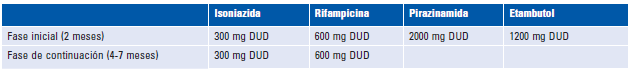
El tratamiento médico de la TBGU es similar al de la TB pulmonar41. De acuerdo con la Organización Mundial de la Salud, estos pacientes deben recibir inicialmente el tetraconjugado diario de manera empírica (isoniazida, rifampicina, pirazinamida, etambutol), previo al cultivo, durante 2 meses. Posteriormente, 4 meses de solo isoniazida y rifampicina, para un total de 6 meses. El esquema de 9 meses se reserva únicamente para casos especiales3,4. Es importante administrar piridoxina de manera concomitante a la isoniazida para evitar la encefalopatía secundaria, a dosis de 20 mg al día o 50 mg cada 2 días2,7,42. En la Tabla 2 se detallan las dosis del esquema.
En pacientes con VIH, el tratamiento debe ser por 9 a 12 meses9, y la rifampicina puede reemplazarse por rifabutina para evitar interacciones farmacológicas con los antirretrovirales2.El etambutol y la pirazinamida requieren ajuste según la función renal2, como se indica en la Tabla 3.
En casos multidrogorresistentes (MDR), definidos como aquellos bacilos resistentes a antituberculosos primarios como rifampicina e isoniazida, se recomienda el manejo por 6 meses con un agente inyectable (aminoglucósido, de elección kanamicina) más cinco agentes con efectividad contra la TB (pirazinamida, cicloserina, etambutol, etionamida; en caso de resistencia a etambutol se debe usar ácido paraaminosalicílico) con al menos una fluoroquinolona antituberculosa (de elección levofloxacino), seguido de una fase de mantenimiento por 18 meses con cuatro agentes orales antituberculosos (con al menos una fluoroquinolona antituberculosa), realizando vigilancia del tratamiento para evitar una TB extensamente resistente (XDR)41,43. Según la literatura, se estima que en los casos de TBGU nuevos aproximadamente el 3.9% son MDR y el 21% tuvieron algún tratamiento previo, mientras que el 9.5% de los MDR pueden tener riesgo de ser XDR41.
No hay evidencia suficiente para recomendar el uso sistemático adyuvante de corticosteroides con el fin de disminuir la incidencia de lesiones secundarias al manejo antituberculoso instaurado en TBGU7,11,44,45.
TRATAMIENTO QUIRÚRGICO
En la TBGU, las terapias invasivas son necesarias en algunos casos especiales; no obstante, cualquier cirugía reconstructiva se debe realizar con el cumplimiento mínimo de 6-12 semanas de tratamiento antituberculoso adecuado previo2. En la TB renal y ureteral se indica derivación urinaria con nefrostomía o catéter doble J en el momento en que se inicie el tetraconjugado en el caso de hidronefrosis o estrechez asociada, debido al riesgo de cólico o nefrectomía simple si hay exclusión funcional renal, hipertensión arterial o urolitiasis secundaria a la TB, la cual debe realizarse dentro de los primeros 2 meses de tratamiento médico intensivo antituberculoso7,46-50. La heminefrectomía solo se indica en lesiones polares únicas sin respuesta después de 6 semanas7. Las estrecheces residuales posterior a cumplir el tratamiento médico deben manejarse con reconstrucciones abiertas o laparoscópicas, dependiendo de su longitud y gravedad. Las estrecheces simples (segmento corto < 2 cm y con función renal/vesical conservada) pueden ser manejadas con catéter doble J, dilataciones ureterales endoscópicas, endoureterotomía o reconstrucciones. Por otro lado, las estrecheces complejas (múltiples, segmentos largos, función renal alterada, bilateral) son consideradas para reconstrucción abierta o laparoscópica desde el inicio, y esta debe ser realizada por personal con experiencia en este tipo de reconstrucciones, dado que inclusive puede llegar a requerirse autotrasplante o sustitución ureteral ileal11.
Cuando existe compromiso vesical se recomienda completar el manejo antituberculoso por 6 meses, teniendo en consideración que aquellos pacientes en estadio 1 y 2 de enfermedad por TB vesical van a presentar una respuesta adecuada en la gran mayoría sin necesidad de manejos adicionales7,13, caso contrario a lo que puede suceder en los estadios 3 y 4, en los que se podría requerir cistectomía con derivaciones urinarias o posterior cistoplastia de aumento13,51,52.
En la TB prostática se recomienda completar el esquema antituberculoso inicial de 6 meses, excepto en pacientes con prostatitis cavernosa o inmunosuprimidos, en quienes se debe extender la terapia por 9 meses53-55. La realización de drenaje percutáneo como manejo adyuvante solo se indica en TB cavernosa o abscedada. No existe evidencia para recomendar la resección transuretral de próstata34,51,55. En los casos de TB uretral el manejo es preferencialmente médico, pero posterior al menos a 12 semanas se pueden considerar alternativas reconstructivas56,57) La TB testicular o epididimaria con refractariedad al manejo médico, con abscesos o atrofia grave, tiene como indicación el manejo con drenaje quirúrgico, epididimectomía u orquiectomía13. Por último, en la TB peneana, la más rara de todas, se recomiendan el diagnóstico temprano (a veces aportado por la resección o la biopsia de la lesión peneana) y el manejo antituberculoso, dado que evita las secuelas destructivas de la enfermedad16,20,54; no obstante, pueden requerirse cirugías de resección o reconstructivas en casos complejos como adyuvancia al manejo estético, funcional y anatómico del pene. En este último escenario, si al cabo de 3 semanas de manejo farmacológico supervisado y adecuado no existe una respuesta adecuada de la lesión presente en el pene, se puede iniciar con las opciones quirúrgicas reconstructivas. En casos graves puede haber una cavernositis que genere deformidad o disfunción eréctil secundaria, por lo que pueden requerir próstesis peneana, con un tiempo mínimo de 6 semanas al tratamiento médico34,37,58,59.
Seguimiento
En el manejo de la TBGU se recomienda realizar un seguimiento individualizado de cada paciente según el compromiso orgánico establecido, haciendo énfasis en la detección lo más temprana posible debido al gran potencial de daño tisular en esta enfermedad. En todos los casos, el manejo interdisciplinario con infectología debe ser el pilar para lograr los mejores resultados, y debido a la importancia en salud pública en nuestro país se realiza una supervisión del cumplimiento del tratamiento, ejecutado por el grupo de vigilancia epidemiológica de cada institución donde se realiza el tratamiento. Estos pacientes requieren un seguimiento cercano con su especialista o grupo de trabajo de acuerdo con su evolución y el manejo quirúrgico complementario acorde a cada escenario.
Conclusiones
La TBGU es una condición infectocontagiosa y un problema de salud pública, que concierne con gran interés a Colombia. La presente guía constituye un esfuerzo mancomunado para desarrollar un documento que sirva de herramienta para el abordaje diagnóstico y el manejo médico-quirúrgico que pretende estandarizar recomendaciones para mejorar los resultados clínicos, la calidad de vida y la oportunidad del paciente con sospecha de TBGU. La TBGU puede afectar cualquier órgano del tracto genitourinario femenino y masculino, por lo que sus actores son diversos y deben trabajar conjuntamente. El tratamiento médico oportuno ofrece los mejores resultados clínicos y las menores tasas de necesidad de intervenciones quirúrgicas o reconstructivas, y evita la morbilidad por secuelas.