Introducción
El síndrome de Leriche, también conocido como enfermedad oclusiva aortoilíaca, es una entidad en la que se presenta una oclusión de las ramas principales de la aorta abdominal por debajo de la bifurcación de las arterias renales, comprometiendo arterias ilíacas, femorales y tibiales de ambos miembros inferiores (1). Es consecuencia de una lesión de la pared arterial inducida por arterioesclerosis y conduce a la alteración de los tres factores involucrados en la tríada de Virchow: el daño endotelial, la trombosis (2) y menos frecuentemente la embolia (3). Puede presentarse de forma subaguda o súbita, la cual se asocia con alta tasa de mortalidad (4,5).
Clínicamente, se caracteriza por la tríada de claudicación, impotencia y disminución de los pulsos femorales (6-8). Una presentación menos frecuente, y en ocasiones subdiagnosticada, es la paraplejia aguda debida a la reducción del flujo sanguíneo de la arteria de Adamkiewicz, que causa isquemia en la médula espinal. Sin embargo, es un verdadero desafío clínico diferenciar entre el origen vascular y el neurogénico de la paraplejía dolorosa de inicio agudo; por tal razón, el conocimiento de esta enfermedad, asociado a una alta sospecha clínica y un exhaustivo examen físico, hace la diferencia en los enfoques diagnóstico y terapéutico (3,9).
El objetivo de este artículo es presentar el caso clínico de un paciente quién consultó a urgencias con déficit neurológico motor en miembros inferiores, de inicio súbito, secundario a un síndrome de Leriche, siendo una manifestación poco común de esta entidad.
Presentación del caso
Un paciente masculino de 61 años consultó por dolor en región lumbar. Ingresó a un servicio de urgencias de tercer nivel en la ciudad de Popayán, Colombia, con cuadro clínico de aproximadamente 24 horas de evolución consistente en dolor lumbar de inicio súbito, progresivo en intensidad, irradiado a miembros inferiores y asociado a hipotonía, disestesias, parestesias simétricas y paraparesias. Posterior a su ingreso, el paciente se deterioró rápidamente presentando incremento del dolor lumbar, franca paraplejia con ausencia de pulsos femorales, poplíteos y pedios, llenado capilar prolongado, frialdad y livideces en miembros inferiores (imagen 1). Al momento de su llegada al servicio el paciente presentaba adecuado control de esfínteres; sin embargo, por su deterioro clínico se decidió pasar una sonda vesical.
Adicionalmente, reportaba antecedentes de diabetes mellitus tipo 2, hipertensión arterial, miocardiopatía dilatada de origen mixto: isquémico-esclero-hipertensiva con fracción de eyección disminuida (28 %), trombosis venosa profunda en miembro inferior derecho hace cinco años y tabaquismo hasta hace 20 años (no se pudo precisar por historia clínica el índice paquete/año). Al momento se encontraba en tratamiento farmacológico con sacubitril/valsartán, carvedilol, digoxina y había suspendido warfarina tres meses antes de su ingreso.
Después de su descompensación, le fue realizada una angiotomografía de abdomen que evidenció oclusión aórtica por gran trombo a nivel infra-renal, con interrupción del flujo hacia las arterias ilíacas y sus ramificaciones, además de escaso medio de contraste endoluminal en arterias femorales por llenado mediante circulación colateral (imágenes 2 y 3).
Debido a los hallazgos fue llevado de emergencia a sala de angiografía para manejo endovascular, en donde se le realizó trombectomía mecánica de aorta abdominal, arterias ilíacas y femorales, además de trombólisis intraarterial con alteplase, logrando recuperación del flujo distal. En el post operatorio inmediato, el paciente presentó dos episodios de paro cardíaco con reanimación cardiopulmonar exitosa; fue llevado luego a la unidad de cuidados intensivos donde presentó falla multiorgánica con bloqueo AV completo, requiriendo soporte eléctrico (marcapasos), vaso activo e inotrópico sin respuesta favorable y siete horas más tarde falleció.
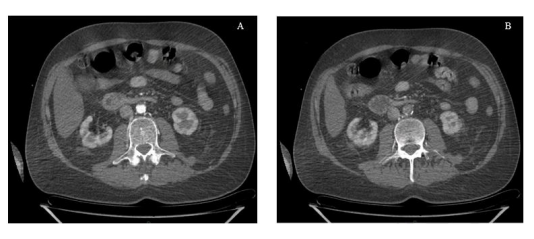
magen 2 Angiotomografía abdominal. A: corte axial con evidencia de medio de contraste en la aorta abdominal. B: corte axial con interrupción abrupta del flujo de medio de contraste.
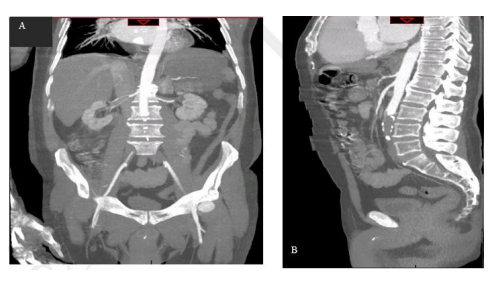
Imagen 3 Angiotomografía de abdomen. A: corte coronal, evidencia interrupción del flujo de la aorta abdominal por debajo de las arterias renales. B: corte sagital, interrupción del flujo de la aorta abdominal a nivel de L3 aproximadamente.
Discusión La enfermedad aortoilíaca oclusiva completa consiste en la obstrucción total de la aorta abdominal y sus ramas principales, como las arterias ilíacas, femorales e incluso tibiales (1), siendo una variante rara de la enfermedad oclusiva aterosclerótica clásica, descrita por primera vez en 1814 por Robert Graham; sin embargo, solo hasta 1940 el cirujano francés René Leriche logró intervenir quirúrgicamente un paciente de 29 años, en quien describió la triada clásica de claudicación, impotencia y disminución de los pulsos femorales, por lo cual la enfermedad recibió el nombre de síndrome de Leriche (10,11).
El síndrome de Leriche tiene una incidencia, estimada de 0,15 % en toda la población mundial (12), con una mortalidad que varía entre el 25 y el 75 % (4,5); otros autores, registran prevalencias en la población entre 25-65 años del 0,7 % en mujeres y 1,3 % en hombres (13). La etiología más común es la trombosis en lugar de la embolia (14); se presenta más frecuentemente en hombres, entre la tercera y sexta década de vida (7,15), como en el caso descrito.
Los factores de riesgo comúnmente reportados son la hipertensión arterial, hiperlipidemia, diabetes mellitus, edad, raza, historia familiar y tabaquismo (2,7,15), este último presente hasta en el 90 % de los casos (4). Otros factores de riesgo menos comunes son los defectos de desarrollo del crecimiento aórtico, exposición a radiación, infección congénita por rubéola, aortitis lúetica, arteritis de Takayasu, fibrosis retroperitoneal y enfermedades autoinmunes como lupus eritematoso sistémico, síndrome antifosfolípido primario o secundario (16).
Por otro lado, aunque la triada de claudicación, impotencia y disminución de los pulsos femorales está presente en el 73 % de los pacientes con síndrome de Leriche (4); también se describen otros síntomas menos frecuentes como entumecimiento o dolor intenso en región lumbar, paraparesia o paraplejia de miembros inferiores, además de palidez o apariencia moteada de los mismos, identificados en el paciente reportado (5,9,15).
Los síntomas neurológicos son explicados por la reducción del flujo sanguíneo de la arteria espinal magna o de Adamkiewicz, que irriga las raices espinales que forman el plexo lumbosacro; adicionalmente, esta arteria tiene un origen muy variable a lo largo de la médula espinal pudiendo originarse entre T5 y T8 en el 15% de los casos, entre T9 y T12 en el 60% y en L1 en el 25% restante, lo que puede desencadenar isquemia de la médula espinal (17). Este caso es de gran importancia dada su presentación atípica, convirtiéndolo en un verdadero desafío clínico al requerir establecer la diferencia entre el origen vascular o el neurogénico de la paraplejía dolorosa de inicio agudo (3,7,13).
El paciente presentó dolor lumbar intenso, asociado a paraparesia de inicio súbito que evolucionó a paraplejía con livideses de miembros inferiores, además de ausencia de pulsos en los mismos, que son el sello distintivo del síndrome de Leriche (2,13). La sospecha clínica temprana permitió dar manejo oportuno y confirmar el diagnóstico mediante angiografía por tomografía computarizada que, junto con la ecografía Doppler abdominal, resultan los métodos de elección para la confirmación de la oclusión aorto-ilíaca (15).
Respecto al tratamiento, generalmente es quirúrgico y consiste en la recuperación del flujo distal a la oclusión (4). Las intervenciones endovasculares o las reparaciones quirúrgicas abiertas son los tratamientos clásicos (19); así pues, la revascularización por medio de intervenciones endovasculares ha reemplazado a la cirugía de derivación aortofemoral como terapia de primera línea, motivo por el cual el paciente fue llevado a terapia endovascular.
No obstante, en los casos donde las técnicas endovasculares no tienen éxito o son inapropiadas, el bypass aorto-femoral ha mostrado mejores resultados a largo plazo, pudiendo considerase el estándar de oro, debido a que cuenta con excelentes tasas de permeabilidad (entre el 72 y 90 % a los 10 años) (4,15,19).
Aunque las tasas de permeabilidad primaria a largo plazo con el bypass abierto son superiores a las de la intervención endovascular (4), la reconstrucción abierta tiene mayor morbimortalidad, hospitalización más prolongada y mayores costos, a diferencia de los procesos endovasculares. Por ello se ha sugerido que, incluso en casos complejos, debería intentarse una terapia endovascular antes de llevar al paciente a cirugía abierta (4). Esto basado en que casi todas las oclusiones aorto-ilíacas se pueden tratar con éxito por medio del enfoque endovascular (4) y que el pronóstico o la permeabilidad a cinco años han sido adecuadas (18).
Por otra parte, se reportan resultados favorables en pacientes sometidos a trombolisis intra-arterial local con posterior colocación de stent; sin embargo, no es una terapia estandarizada o avalada de uso rutinario (20,21). Adicionalmente, no se encontró información sobre la utilidad de la trombolisis sistémica por vía intravenosa ni de la terapia anticoagulante inicial. No obstante, en la práctica clínica siempre se debera tener cuenta la fisiopatología trombo-oclusiva y evaluar los beneficios de iniciar dicho tratamiento.
Finalmente, el paciente evolucionó hacia la disfunción multiorgánica y muerte, probablemente a consecuencia del fenómeno de reperfusión, entidad que genera la mayor parte de las complicaciones no asociadas con trombosis aguda del stent o bypass (23) y que excede el propósito de este reporte de caso.
Conclusiones
El sindrome de Leriche es una enfermedad aorto-ilíaca oclusiva completa, que se produce por trombosis local sobre una base de enfermedad aterosclerótica y menos frecuentemente por embolia. Su presentación clásica se define por la triada de claudicación, impotencia y disminución de los pulsos femorales, aunque en menor proporción se asocia con lumbalgia y síntomas neurológicos motores de miembros inferiores, de aparición súbita. Debido a su alta mortalidad, es importante la sospecha clínica temprana que permita un adecuado enfoque terapeútico para mejorar su pronóstico, teniendo en cuenta que a pesar del tratamiento quirúrgico o endovascular oportuno, existe un alto riesgo de muerte.















