INTRODUCCIÓN
Los papilomas invertidos son neoplasias rinosinusales que despiertan un importante interés debido a su comportamiento agresivo, a su propensión a recidivar y al riesgo de malignización. A pesar de ser considerado por la literatura médica como una neoplasia benigna, por no poseer la capacidad de dar metástasis, su comportamiento biológico preocupante lo reviste de ''característica sutiles de malignidad'' o de ''malignidad intermedia'' por su predisposición a la invasión en las estructuras adyacentes a las cavidades nasales y senos paranasales, como la órbita y el SNC, incluso en ausencia de malignidad. El compromiso intracraneal e intraorbitario del papiloma invertido es inusual y por lo general se presenta en casos de enfermedad recurrente. Muchos aspectos de los papilomas invertidos nasosinusales son motivo de investigación activa en la actualidad. El manejo actual de este tipo de neoplasias contempla la resección quirúrgica endoscópica completa de la lesión y el seguimiento posoperatorio de por vida. En las lesiones no resecadas completamente o con extensión intracraneal y/o intraorbitaria, la radioterapia de intensidad modulada es de gran utilidad, en el control de la enfermedad.
PRESENTACIÓN DEL CASO
Hombre de 50 años remitido a nuestra unidad con historia de obstrucción nasal de predominio derecho de 20 años de evolución, acompañada de secreciones nasales, tratado médicamente en varias oportunidades. La sintomatología aumentó progresivamente y se acompañó de cefaleas. En febrero del 2014 fue tratado por un otorrinolaringólogo quien decidió operarlo y, según el informe médico, le practicó una septoplastia, con resección de poliposis nasal del lado derecho. En aquel momento el resultado del estudio histopatológico fue ''Poliposis nasal, metaplasia escamosa del epitelio, congestión vascular intensa en la submucosa, edema e infiltrado inflamatorio inespecífico con predominio de polimorfonucleares, aumento de grosor de la membrana basal, edema severo de la submucosa y pérdida de algunas células de revestimiento epitelial''.
Seis meses después de la intervención el paciente comenzó a presentar obstrucción nasal bilateral, acompañada de cefaleas, algias craneofaciales y deformidad progresiva del tercio medio facial (hipertelorismo, exoftalmos bilateral, hipotropia bilateral (más acentuada del lado izquierdo), exotropia ocular izquierda y aumento de volumen fluctuante en la región frontoorbitaria derecha (Pott's puffy tumor) (Figura 1A y Figura 1B). La endoscopia mostró una masa intranasal de aspecto polipoide vegetante en ambas cavidades nasales con extensión hacia la coana ipsilateral. El tabique nasal se encontró desviado hacia la izquierda. No se halló alteración de la agudeza visual ni de los movimientos extraoculares y el examen neurológico no reveló alteraciones significativas.
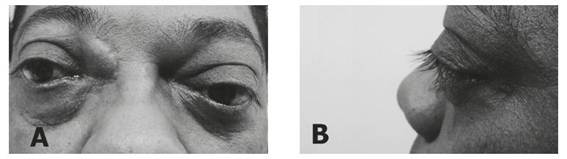
Figura 1A Imagen frontal del tercio medio facial del paciente. Se observan las siguientes alteraciones: hipertelorismo, aumento de volumen fluctuante en la región órbito-frontal derecha (Pott’s puffy tumor) e hipotropia con exotropia del globo ocular izquierdo. Figura 1B. Imagen lateral izquierda del tercio medio facial. Hay protrusión del globo ocular (exoftalmos) más acentuado al lado izquierdo
La tomografía computarizada de senos paranasales (TCSPN) reveló un importante velamiento en todos ellos, ocasionado por una masa que se expandía hacia la base del cráneo y las paredes orbitarias, ocasionando una seria alteración de la arquitectura rinosinusal, con borramiento de algunas paredes sinusales e invasión evidente de la lesión hacia las cavidades orbitarias y la base del cráneo (Figura 2A, Figura2B y Figura 2C).
La correlación de estos hallazgos con los de la resonancia magnética reveló la presencia de una extensa masa sólida que comprometía todos los senos paranasales, con cambios de señal en T2weighted, de aspecto contorneado en el interior de la lesión (estrías hipointensas e hiperintensas), con invasión intraorbitaria e intracraneal, sin signos de infiltración ni diseminación a las estructuras blandas intraorbitarias y cerebrales (Figura 2D).

Figura 2A TC coronal de los senos paranasales. Revela un importante velamiento en todos los senos paranasales, ocasionado por una masa que se expande hacia la base del cráneo y las paredes orbitarias, ocasionando una seria alteración de la arquitectura rinosinusal, con desplazamiento lateral de las paredes mediales de ambas órbitas. Son evidentes las áreas de borramiento y engrosamiento óseo focal (hiperostosis) en las paredes orbitarias de ambos lados y en la base anterior del cráneo. Igualmente se observa una invasión evidente de la lesión desde el seno frontal izquierdo hacia la cavidad orbitaria, que ocasiona un notable desplazamiento hacia afuera y hacia abajo del globo ocular correspondiente. Figura 2B. TC coronal. Se observa velamiento significativo del seno esfenoidal, con borramiento de la pared látero-superior. Figura 2C. TC sagital. Muestra opacificación completa del seno frontal, las celdillas etmoidales y el seno efenoidal; es notorio un defecto extenso de la pared posterior del seno frontal, con marcada distorsión y áreas de engrosamiento de la pared ósea (hiperostosis focal) del área naso-frontal. Figura 2D. RM axial T2weighted. Muestra una masa sólida en el seno frontal, con extensión intracraneal, que ejerce efecto de masa en ambos lóbulos frontales cerebrales, sin infiltrarlos; en el interior de dicha masa se evidencian cambios de señal de aspecto contorneado (estrías hipointensas e hiperintensas)
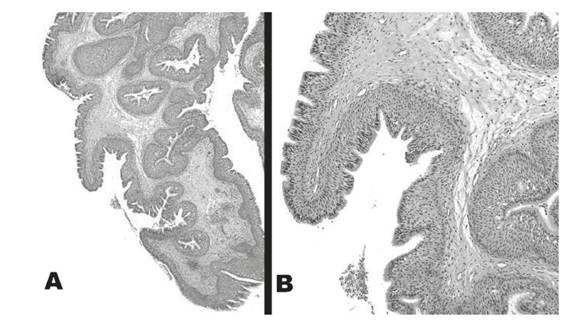
Figura 3 Cortes histológicos con coloración de hematoxilina-eosina y aumentos bajo (A) e intermedio (B). Notable crecimiento de células escamosas en la superficie epitelial, con invaginaciones crípticas hacia el estroma, características del papiloma invertido. A mayor aumento se detallan células vacuoladas y microquistes entre las células escamosas. La membrana basal, de densidad normal, se encuentra respetada
Se solicitó una nueva evaluación histopatológica de los bloques parafinados de la intervención llevada a cabo un año atrás y los hallazgos discreparon del diagnóstico de entonces, y fueron compatibles con el de PI sin malignización asociada. En este diagnóstico coincidieron tres patólogos diferentes, cada uno de los cuales desconocía la opinión de los demás.
En vista de la presentación inusual de esta enfermedad, en la que se combinaba el compromiso bilateral con un comportamiento extremadamente agresivo con extensión intraorbitaria e intracraneal, se decidió enfocar el caso de manera interdisciplinaria, con participación del equipo de cirugía endoscópica de base de cráneo (otorrinoendocopista, neuroendoscopista) y el servicio de radioterapia.
En el plan de tratamiento quirúrgico se propuso una resección endoscópica combinada (endonasal y externa por minitrepanación frontal en ambos lados), resecando de la manera más completa posible la mayor cantidad de tejido neoplásico y drenando los mucoceles frontales y maxilares. Se evitó la resección profunda del tejido neoplásico firmemente adherido a la base del cráneo y a las paredes orbitarias erosionadas, a fin de no violentar aún más estas paredes, con el objeto de evitar reconstrucciones y obliteraciones con injertos, que pudieran obstaculizar el seguimiento posoperatorio endoscópico y radiológico a largo plazo.
El paciente, después de la cirugía, recibió un tratamiento coadyuvante con radioterapia de intensidad modulada (RTIM), con un esquema de 6.600 cGy, con 9 campos de irradiación, 3 sesiones/semana, durante 6 semanas y media.
La recuperación no tuvo complicaciones y el paciente ha tenido un estricto seguimiento posoperatorio. Hasta el sexto mes del posoperatorio no ha presentado enfermedad recurrente y se seguirá el control endoscópico de por vida.
DISCUSIÓN
El PI es una neoplasia rinosinusal benigna generalmente unilateral cuyo comportamiento biológico es inquietante por su tendencia agresiva a invadir estructuras adyacentes, su alta tasa de recurrencia y el riesgo de degeneración maligna 1) (2.
Excepcionalmente se ha informado la enfermedad bilateral con tasas que oscilan entre 2 % y 7 % 3) (4) (5.
Se desconoce si la enfermedad bilateral es producto de la extensión directa de una lesión inicialmente unilateral o se debe a la presencia de dos lesiones independientes 6. Se ha sugerido que la presentación del PI en ambos lados podría ser el resultado de la extensión de la lesión por metaplasia de la mucosa adyacente, pero no se ha informado que la afectación bilateral venga acompañada de una violación del tabique nasal o de las paredes sinusales mediales.
En el caso que presentamos, se pudo observar, tanto en los estudios de radiología como intraoperatoriamente, que la lesión recurrente bilateral era extensión de una lesión unilateral, posiblemente resecada de manera incompleta, no diagnosticada correctamente desde el punto de vista histopatológico y que no tuvo el seguimiento posoperatorio apropiado.
La extensión intracraneal del PI es extremadamente rara y se asocia sobre todo con la enfermedad recurrente 7) (8. Cuando la invasión es extradural, se controla eficazmente con la resección craneofacial, pero cuando es intradural su pronóstico es malo, independientemente del tratamiento aplicado 8.
Los sitios comunes de propagación extrasinusal son la lámina cribosa, el techo etmoidal y las paredes orbitarias 9.
El tratamiento quirúrgico del PI combina distintos abordajes según el tamaño, la extensión y el compromiso del tumor.
La radioterapia (RT) está indicada cuando el PI está asociado con malignización, pero también ha sido utilizada en pacientes sin malignización histológica 10. En el pasado se afirmaba que la RT aumentaba el riesgo de transformación anaplásica de los PI.
Sin embargo, este argumento ha sido rebatido por algunos autores 11) (12) (13.
Las técnicas de RT moderna como la de intensidad modulada han sido de gran utilidad en el tratamiento de pacientes que no quieren o no pueden someterse a cirugía, en pacientes con lesiones avanzadas, agresivas o incompletamente resecadas, cuando hay malignización asociada o en pacientes con recurrencias tempranas. Con la RTIM disminuyen los efectos colaterales y la toxicidad relacionados con este tipo de tratamiento, ya que es posible aumentar la dosis de radiación al tumor u objetivo definido, reduciendo la dosis en los órganos adyacentes en situación de riesgo (ojos, nervio y el quiasma ópticos, vasos importantes, tallo cerebral y el resto del sistema nervioso central) 12,13.
La capacidad de recurrencia de los PI y el riesgo de la malignidad asociada enfatizan la importancia de la escisión amplia y el seguimiento de por vida en los pacientes afectados. Las recidivas pueden presentarse precoz o tardíamente con respecto a la extirpación inicial, por ello es importante el seguimiento endoscópico riguroso, con estudios de TCSPN periódicos, de por vida 2) (5.














