INTRODUCCIÓN
El síndrome de Wallenberg o síndrome medular lateral se produce por un infarto lacunar de la porción dorsal lateral del bulbo raquídeo, fue descrito por Adolf Wallenberg en un paciente en el cual observó la presentación de 3 signos clínicos: hemianestesia cruzada, ataxia cerebelosa y parálisis bulbar. Se ha postulado desde entonces que la causa del cuadro es la oclusión de la arteria cerebelosa postero-inferior; pero con la información actual provista por estudios de necropsia se ha determinado que la arteria comprometida no siempre es la anteriormente mencionada e incluso se ha documentado que la lesión causante puede ser diferente a una oclusión vascular. Actualmente se reconoce que el espectro clínico es variable y no se observa siempre la presencia de la triada descrita originalmente, incluso se han descrito dos variables poco frecuentes, el síndrome de Opalski y el síndrome de Babinski-Nageotte, los cuales se diferencian por el lado en el que se observa el déficit motor del individuo.
A continuación se presenta el caso de un paciente con un cuadro del síndrome de Opalski, se revisa las potenciales causas y la semiología del cuadro.
Presentación del caso
Hombre de 50 años de edad que ingresa a la institución de salud consultando por cuadro clínico que inicia 3 días antes consistente en vértigo rotatorio asociado a emesis en seis oportunidades, sensación de inestabilidad cuando está sentado y al caminar, además de disfonía e imposibilidad para deglutir líquidos y sólidos. Los síntomas iniciaron de forma súbita posterior a un giro brusco de la cabeza a la derecha mientras realizaba actividad física. Concomitante con el inicio de los síntomas, tuvo cefalea hemicraneana izquierda de tipo punzada y tirante, intermitente, que mejoró con la toma de ibuprofeno, no presentó síntomas visuales o sensitivos ni limitación de la actividad física. Desde el día previo al ingreso observó que la mitad izquierda de la cara no sudaba y presentaba visión borrosa por el ojo ipsilateral. Como único antecedente, el paciente presenta hipertensión arterial sin tratamiento, diagnosticada 2 años antes del ingreso, niega fumar tabaco, ser diabético o tomar algún tipo de medicamento de uso crónico.
En la valoración inicial en el servicio de urgencias, presenta los siguientes signos vitales: presión arterial de 142/92 mmHg, frecuencia cardiaca de 73/minuto, frecuencia respiratoria de 18/minuto, saturación de oxígeno de 93 % al ambiente. Tuvo un examen cardiopulmonar, abdominal y osteomuscular normal.
Al examen físico neurológico a nivel de pares craneanos se halló pupila derecha de 4 mm normorreactiva e izquierda de 2 mm fija, enoftalmos izquierdo, hipoestesia hemicara izquierda y anhidrosis, simetría facial, elevación simétrica del velo del paladar, disfonía. En el examen sensitivo-motor se evidenció hipoestesia al tacto superficial y dolor del hemicuerpo derecho con fuerza 5/5, en el hemicuerpo izquierdo fuerza 4+/5 proximal y 4/5 distal con respuesta plantar indiferente. El examen cerebeloso detectó dismetría izquierda de rápida corrección y disdiadococinesia izquierda leve, sin disartria y con latero-pulsión izquierda y ataxia; el signo de Romberg era no concluyente.
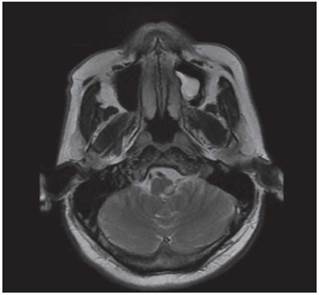
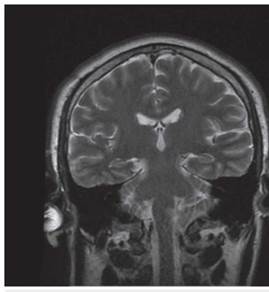
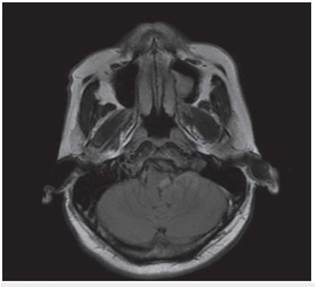
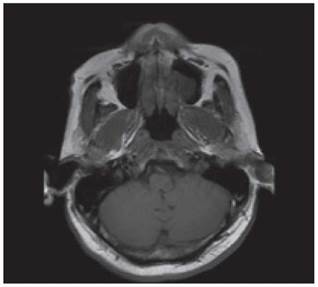
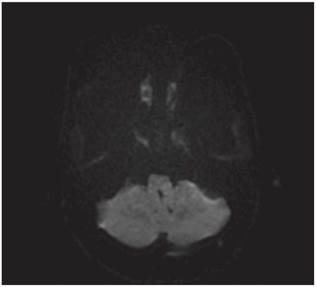
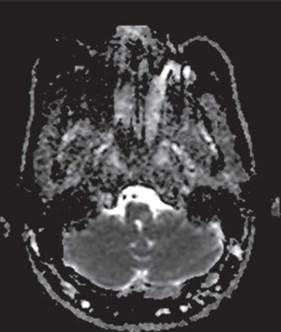
Los estudios de hemograma, nitrógeno ureico, creatinina, glucemia y electrolitos se encontraron dentro de los rangos normales, el perfil lipídico mostró: colesterol total 160 mg/dl, colesterol HDL 50 mg/dl, colesterol LDL 89,8 mg/dl, triglicéridos 101 mg/dl. La tomografia de cráneo simple no mostró sangrado ni signos de isquemia. Se realizó una resonancia magnética cerebral simple que permitió evidenciar en las secuencias de T2 y FLAIR (Fluid Attenuation Inversion Recovery) una zona de hiperintensidad de señal a nivel del bulbo raquídeo en la región dorso-lateral caudal izquierda que es hipointensa en T1 (figuras 1,2,3,4). En la secuencia de difusión se observa restricción de la misma en la zona descrita con fenómeno de pseudonormalización al igual que en el mapa ADC (Apparent Coefficient Diffusion} (figuras 5,6). Los anteriores hallazgos se interpretaron como compatibles con un infarto bulbar lateral izquierdo.
Se inició tratamiento de antiagregación plaquetaria con ácido acetilsalicílico 100 mg/día, así como esquema de alta intensidad de estatina con atorvastatina 80 mg/ día. Teniendo en cuenta el grupo etario del paciente, se realizaron estudios adicionales y se descartó un estado de hipercoagulabilidad, de aumento de la agregabilidad plaquetaria y de vasculitis; se realizó la panangiografía cerebral de 4 vasos y no se evidenció lesión arterial según la lectura de radiología (las imágenes no fueron entregadas al paciente por el centro de diagnóstico radiológico).
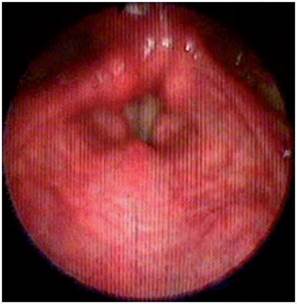
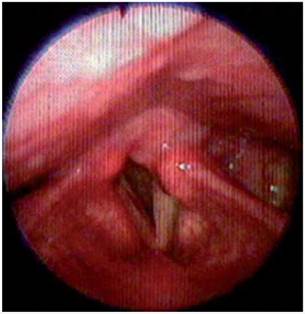
El paciente paulatinamente presentó mejoría de la visión borrosa y principalmente de la disfagia y vértigo, hacia la semana siguiente ya podía alimentarse sin dificultad y mejoró la fuerza del hemicuerpo izquierdo completamente. Se dio egreso del hospital solo con leve disfonía, anhidrosis hemicara izquierda y marcha atáxica leve lográndose desplazar con bastón. En el seguimiento, luego de 1 y 3 meses posterior al inicio de los síntomas, el paciente retornó a su estado funcional previo y solo persistió con disfonía, la cual se explicó por la parálisis de la cuerda vocal izquierda que se confirmó por estudio de nasofibrolaringoscopia (figuras 7,8). El paciente dio su consentimiento para realizar la publicación de su caso.
DISCUSIÓN
El síndrome de Wallenberg o síndrome medular lateral se produce por un infarto lacunar de la porción dorsal lateral del bulbo raquídeo que puede afectarlo en toda su extensión e incluso puede presentarse concomitantemente con infarto hemisférico cerebeloso en su porción posterior e inferior. Fue descrito por primera vez en 1895 por Adolf Wallenberg, neurólogo alemán 1,2 en un único paciente. Basándose en el caso postuló la triada clínica del síndrome compuesta por: hemianestesia cruzada, ataxia cerebelosa y parálisis bulbar 3. Unos años después, cuando el paciente falleció por broncoaspiración secundaria a la disfagia severa, el Dr. Wallengberg realizó la autopsia y halló que la causa fue la oclusión de la arteria cerebelosa postero-inferior (PICA por sus siglas en inglés), con lo cual durante muchos años se determinó que esta era la causa principal del síndrome. De acuerdo a diferentes reportes de caso 4 se ha podido determinar una frecuencia variable de causas por medio de estudios de angioresonancia cerebral y cervical y arteriografía convencional; dentro de éstas, el infarto de origen aterotrombótico corresponde con el 44 % de los casos, disección de la arterial vertebral 22 %, enfermedad de pequeño vaso penetrante 18 % y cardioembólico 6,5 %; se debe tener en cuenta que de acuerdo al grupo etario las incidencias cambian, ya que en pacientes menores de 50 años con trauma cervical, la disección de la arteria se vuelve más frecuente. Por otro lado, si en la resonancia cerebral no hay lesión cerebelosa concomitante, es muy probable que la causa sea la oclusión de una arteria perforante al bulbo raquídeo cuyo ostium se ubique en la arteria vertebral o en la cerebelosa postero-inferior, lo anterior siendo más frecuente en pacientes mayores de 50 años con factores de riesgo como diabetes mellitus, tabaquismo e hipertensión arterial. En cuanto a la disección arterial se ha determinado que el origen del infarto no es propiamente un fenómeno embolico, si no la oclusión de los ostium de las arterias penetrantes en el momento en que la pared se lesiona.
La manifestación clínica es variada dentro de un espectro de hallazgos clínicos que se determinan según la extensión del infarto bulbar (tabla 1); entre los principales síntomas están las náuseas y emesis 88 %, ataxia 88 %, síndrome de Horner 88 %, nistagmo 71 %, emesis 65 %, disfagia 62 %, disfonía 41 % 5.
Tabla 1 Manifestación clínica de cada una de las estructuras lesionadas en el síndrome medular lateral.
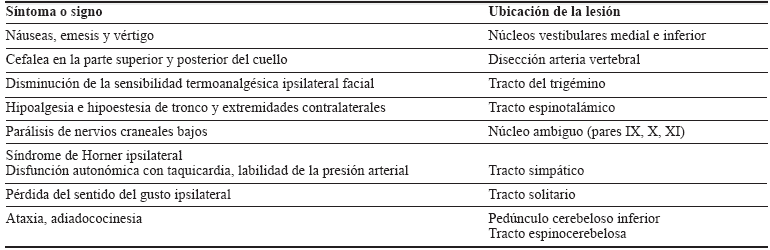
El diagnóstico se basa en la historia clínica con una anamnesis completa, adecuado y detallado examen físico neurológico y el apoyo de imágenes diagnósticas como resonancia cerebral simple con secuencia de difusión y mapa ADC (Apparent Coefficient Diffusion). Para determinar la lesión vascular es importante la ayuda de angiografía por tomografía o resonancia magnética, así como por método convencional, siendo este último el método más importante y eficiente puesto que evidencia la ateromatosis de los vasos y la amputación de las ramas arteriales que dependen de la pared disecada.
Una de las variantes del síndrome medular lateral, es el síndrome de Opalski cuya incidencia no es reportada pero que en la práctica clínica no es infrecuente verla. fue descrito inicialmente por Adam Opalski, neurólogo polaco en 1948 6,7, se presenta con síntomas y signos similares a los ya descritos previamente, pero en el paciente además se evidencia hemiparesia o hemiplejía que es ipsilateral a la lesión bulbar 8. Se han planteado diferentes hipótesis para explicar este fenómeno: 1. Lesión de fibras cortico-espinales que no se decusan en las pirámides; 2. Extensión caudal del infarto y por consiguiente lesión de fibras cortico-espinales ya decusadas 9-12; 3. Hipotonía muscular por lesión del tracto espino-cerebeloso; siendo la más plausible la segunda como lo demuestran algunos estudios por resonancia magnética con secuencias de tensor de difusión y anisotropía fraccional. Las causas son similares a las descritas para el síndrome medular lateral puro 13-15, y pocas veces se documenta infarto cerebeloso asociado 16.
Correlación clínica
El paciente se caracterizó por tener principalmente dis-fagia, disfonía, vértigo, ataxia y hemiparesia ipsilateral, las cuales rápidamente mejoraron, siendo llamativo la ausencia de nistagmo el cual se reporta en una incidencia importante. El estudio por resonancia magnética se logró realizar 1 semana posterior al inicio de los síntomas, lo cual generó la limitante de observar pseudo-normalización en la secuencia DWI (Diffusion Weighted Imaging) y por ende ausencia de una clara restricción de la difusión. En el T2 corte coronal se puede ver extensión hacia zonas caudales de la unión bul-bomedular, lo cual explicaría por qué presentó compromiso del tracto cortico-espinal siendo la primera causa, la lesión de las fibras ya decusadas provenientes del hemisferio contrala-teral ya sea por isquemia o por efecto de masa por el edema adyacente, este hallazgo se correlaciona con lo mayormente reportado en otras publicaciones. Un elemento importante en el paciente fue el inicio súbito de los síntomas posterior a realizar una rotación brusca del cuello con dolor cervical asociado, lo cual debe ubicar al clínico en un contexto cuya principal etiología a estudiar sea la disección cervical dada además la ausencia de factores de riesgo cardiovasculares y la edad cercana a los 50 años, sin embargo, en una angiografía convencional tomada 3 semanas después, no se evidenció esta etiología según lo informado por radiología. A pesar del compromiso motor, no todos los pacientes que cursan con síndrome de Opalski tienen una afectación marcada de la funcionalidad e independencia 17 y la debilidad evidenciada es leve y transitoria permitiendo su recuperación hasta el 100 % previo, como se observó en este caso. Por otro lado, es importante evitar complicaciones tempranas como la broncoaspiración y neumonitis secundaria y, por ende, se hace imperativo plantear desde el ingreso de estos pacientes una vía alterna de alimentación a través de sonda naso u orogástrica o gastrostomía mientras se lleva a cabo el proceso de rehabilitación de la disfagia de forma paralela.
Casos como este realmente no son infrecuentes como lo anotan las publicaciones extranjeras; se hace necesario informar su incidencia y caracterizar sus causas, así como su evolución clínica, para que con esta información se pueda aportar al conocimiento sobre las diversas formas de presentación del ataque cerebro vascular y se piense en otros diagnósticos diferenciales.
CONCLUSIONES
El síndrome de Opalski es una variante del síndrome medular lateral faltando aún determinar su incidencia en la población. Los síntomas y signos que presentan son cruciales para el diagnóstico y el uso de imágenes diagnósticas y estudios de extensión contribuye en aclarar la etiología, estos deben hacerse en la mayor brevedad posible. La principal característica del síndrome es la hemiparesia o hemiplejía ipsilateral al lado de la lesión, con lo cual se hace el diagnóstico de la variante respecto a la forma clásica del síndrome de Wallenberg. Su abordaje diagnóstico no cambia y el plan terapéutico variará según el compromiso clínico y las necesidades del paciente.