Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Colombian Journal of Anestesiology
Print version ISSN 0120-3347On-line version ISSN 2256-2087
Rev. colomb. anestesiol. vol.49 no.3 Bogotá July/Sept. 2021 Epub June 12, 2021
https://doi.org/10.5554/22562087.e952
Imágenes
Alteraciones del ritmo cardíaco en esclerosis sistémica
a Departamento de Anestesiología Cardiotorácica, Departamento de Anestesiología General y Departamento de Investigación de Resultados, Instituto de Anestesiología, Cleveland Clinic Foundation. Cleveland, Ohio, EE.UU.
b Departamento de Anestesiología Cardiotorácica y Departamento de Anestesiología General, Instituto de Anestesiología, Cleveland Clinic Foundation. Cleveland, Ohio, EE.UU.
La esclerosis sistémica es un trastorno inmunológico caracterizado por fibrosis tisular y disfunción multiorgánica1. Las imágenes adjuntas ilustran los cambios electrocardiográficos que se observan en la esclerosis sistémica grave. El bloqueo auriculoventricular 3:1 avanzado, el cual se observa mejor en la derivación I, refleja fibrosis extensa del sistema de conducción (Imagen A). Aunque una de las ondas P está oculta dentro de la onda T (flechas negras), hay dos que son evidentes (flechas rojas) a lo largo del trazado isoeléctrico. La bradiarritmia relacionada con una prolongación del intervalo QT, mejor medida en la derivación II, representa un mayor riesgo de torsades-de-pointes (puntas retorcidas), una taquiarritmia ventricular polimórfica. Además, el bloqueo de la rama derecha del haz con grandes ondas T invertidas (profundidad de la onda T > 10 mm) en las derivaciones precordiales V2-4 sugiere hipertensión pulmonar. Después de la inducción, el ritmo cambia abruptamente a torsades-de-pointes (Imagen B) haciendo necesaria la desfibrilación.
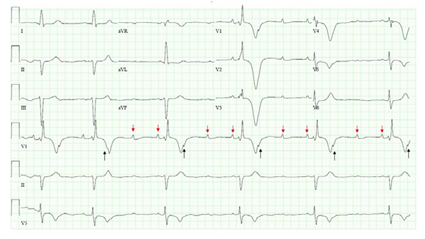
FUENTE: Autores.
IMAGEN A Bloqueo auriculoventricular 3:1 avanzado, el cual se observa mejor en la derivación V1, sugiere fibrosis del sistema de conducción.

FUENTE: Autores.
IMAGEN B Después de la inducción, el ritmo cambia abruptamente a torsades-de-pointes, haciendo necesaria la desfibrilación.
La desregulación inmune y la injuria por isquemia-reperfusión recurrente en la esclerosis sistémica se traducen en disfunción vascular, alteración sistólica y diastólica del miocardio y fibrosis del sistema de conducción. Por consiguiente, es frecuente ver en la enfermedad grave la presencia de hipertensión arterial pulmonar, insuficiencia cardíaca, enfermedad coronaria y arritmias. Los pacientes suelen presentar disnea, fatiga y síncope.
Los bloqueos auriculoventriculares avanzados merecen consulta con un profesional experto para evaluar la necesidad de estímulo transvenoso, puesto que la progresión a bloqueo cardíaco completo y/o torsades-de-pointes incrementa el riesgo de muerte súbita2. La hipertensión pulmonar en la esclerosis sistémica aumenta la deformación del ventrículo izquierdo y eleva la presión de fin de diástole con desplazamiento del tabique interventricular hacia la izquierda, comprometiendo el llenado y la eyección del corazón izquierdo. La disminución del gasto cardíaco y la hipotensión inducida por la anestesia comprometen la perfusión coronaria y perpetúan la isquemia ventricular derecha. Además de causar taquiarritmias ventriculares, la isquemia miocárdica puede empeorar la conducción auriculoventricular y dar lugar a un bloqueo completo del corazón.
Por consiguiente, es prudente establecer monitorización arterial invasiva y estímulo transvenoso antes de la inducción. Entre las metas anestésicas están disminuir la resistencia vascular pulmonar mediante vasodilatadores pulmonares como el epoprostenol y mantener la resistencia vascular sistémica con vasoconstrictores como la norepinefrina para garantizar una adecuada perfusión coronaria. Si bien la presencia de torsades-de-pointes en situación de estabilidad hemodinámica se suprime con la administración de magnesio y el estímulo a mayor frecuencia (overdrive), en los casos de taquiarritmia ventricular sin pulso es preciso proceder a la desfibrilación3.
REFERENCIAS
1. Roberts JG, Sabar R, Gianoli JA, Kaye AD. Progressive systemic sclerosis: Clinical manifestations and anesthetic considerations. J Clin Anesth. 2002;14:474-7. doi: https://doi.org/10.1016/S0952-8180(02)00380-X. [ Links ]
2. Kusumoto FM, Schoenfeld MH, Barrett C, Edgerton JR, Ellenbogen KA, Gold MR, et al. 2018 ACC/AHA/HRS Guideline on the Evaluation and Management of Patients With Bradycardia and Cardiac Conduction Delay: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society. Circulation. 2019;140:e382-e482. doi: https://doi.org/10.1161/CIR.0000000000000627. [ Links ]
3. O'Hare M , Maldonado Y , Munro J , Ackerman MJ, Ramakrishna H, Sorajja D. Perioperative management of patients with congenital or acquired disorders of the QT interval. Br J Anaesth. 2018;120:629-44. doi: https://doi.org/10.1016/j.bja.2017.12.040. [ Links ]
Recibido: 29 de Septiembre de 2020; Aprobado: 10 de Octubre de 2020; Aprobado: 11 de Noviembre de 2020











 text in
text in 



