Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Colombian Journal of Anestesiology
Print version ISSN 0120-3347On-line version ISSN 2256-2087
Rev. colomb. anestesiol. vol.49 no.3 Bogotá July/Sept. 2021 Epub June 12, 2021
https://doi.org/10.5554/22562087.e964
REPORTE DE CASO
Penectomía radical, consideraciones anestésicas y manejo del dolor postoperatorio: Reporte de un caso
a Especialidad de Anestesiología y Reanimación, Escuela de Medicina, Universidad de Valparaíso. Valparaíso, Chile.
b Hospital Naval Almirante Nef. Viña del Mar, Chile.
c Escuela de Medicina, Universidad de Talca. Talca, Chile.
La penectomía radical (PR) es una cirugía infrecuente, reservada para casos específicos de cáncer de pene, por lo que hay escasos informes sobre sus consideraciones quirúrgicas y anestésicas. Se ha documentado dolor agudo postoperatorio, dolor crónico posquirúrgico y alteraciones del estado de ánimo concomitantes, así como un profundo impacto en la calidad de vida posterior del paciente. Se presenta el caso de un paciente diabético y cardiópata coronario con cáncer de pene avanzado y sobreinfectado, trastorno depresivo y dolor previo de características neuropáticas, que recibe técnica combinada espinal-peridural para cirugía de penectomía radical. Se le trata también con pregabalina preoperatoria, sulfato de magnesio y transfusión por sangrado quirúrgico. Se otorgó una adecuada analgesia intra y postoperatoria, mediante catéter peridural con L-bupivacaína hasta por una semana. El paciente tuvo una buena recuperación, estabilización del dolor a niveles preoperatorios, controles y apoyo farmacológico por psiquiatría de enlace y equipo del dolor.
Palabras clave: Penectomía radical; cáncer de pene; anestesia peridural; dolor postoperatorio; dolor neuropático
Radical penectomy (RP) is infrequently performed as it is reserved for specific cases of penile cancer, hence the paucity of reports regarding surgical and anesthetic considerations. Acute postoperative pain, chronic post-surgical pain, concomitant mood disorders as well as a profound impact on the patient's quality of life have been documented. This case is of a patient with diabetes and coronary heart disease, who presented with advanced, over infected penile cancer, depressive disorder and a history of pain of neuropathic characteristics. The patient underwent radical penectomy using a combined spinal-epidural technique for anesthesia. Preoperatively, the patient was treated with pregabalin and magnesium sulphate, and later received a blood transfusion due to intraoperative blood loss. Adequate intra and postoperative analgesia was achieved with L-bupivacaine given through a peridural catheter during one week. Recovery was good, pain was stabilized to preoperative levels and the patient received pharmacological support and follow-up by psychiatry and the pain team.
Keywords: Radical penectomy; penile cancer; combined spinal-epidural anesthesia; acute postoperative pain; post-surgical pain
INTRODUCCIÓN
El cáncer de pene es uno de los tumores urológicos menos frecuentes, representa entre el 2-3 % de los tumores urogenitales masculinos, y es en el 95 % de los casos un carcinoma escamoso 1. Su incidencia tiende a ser mayor en países subdesarrollados y está asociado a factores de riesgo como higiene defectuosa, tabaquismo e infecciones como el virus del papiloma 2. Generalmente es de crecimiento lento, su diseminación es preferentemente linfática y el tratamiento estándar es la cirugía; esta consiste en la resección total del tumor tratando de preservar la mayor longitud posible de tejido sano que sea funcional para la micción y que permita mantener contacto sexual. Cuando el nivel de sección no permite lograr estos puntos, se practica una penectomía radical (PR) con uretrostomía perineal 1.
Es una cirugía infrecuente, con indicaciones precisas e incluso cada vez más cuestionadas, ya que la preservación del meato resulta fundamental para la calidad de vida posterior 3. No obstante, últimos reportes señalan que la PR representa la cirugía y tratamiento principal en un 15-20 % de los cánceres de pene primarios 4.
Actualmente no existe mayor información sobre las consideraciones anestésicas y perioperatorias de esta cirugía, algunas vienen de presentaciones de casos aislados y otras se extrapolan de cirugía de prótesis peneana. Algunas de las consideraciones perioperatorias de la PR son dolor agudo significativo postoperatorio, sangrado, infección de herida operatoria y alteraciones del estado de ánimo 5-8.
Se presenta el caso de un paciente cardiópata coronario portador de un cáncer de pene avanzado sobreinfectado, con patología psiquiátrica, quien fue sometido a una penectomía radical bajo una técnica combinada espinal-peridural, transfusión intraoperatoria y controles diarios por equipo del dolor.
REPORTE DE CASO
Paciente de 65 años, con antecedentes de hipertensión arterial, diabetes mellitus tipo 2, no insulinorrequirientes, dislipidemia y cardiopatía coronaria revascularizada por angioplastia percutánea con dos stents hace 5 años. Se encontraba en tratamiento con enalapril, metformina, bisoprolol, rosuvastatina y aspirina. Como antecedentes quirúrgicos tenía apendicectomía y vasectomía, sin incidentes durante la anestesia. Tenía capacidad funcional I y en la ecocardiografía preoperatoria de 4 meses antes presentaba buena función sistólica global y segmentaria. Se obtuvo la firma del consentimiento informado quirúrgico y anestésico del paciente, con autorización de la toma de fotografías y la aprobación del Comité de Ética Científico del Hospital Naval Almirante Nef (julio de 2017).
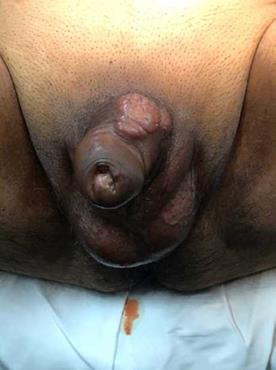
En julio de 2017 el paciente consultó por tumoración peneana, se le realizó biopsia incisional con anestesia local, con resultado de carcinoma escamoso bien diferenciado erosionado e infiltrante, pero rechazó la cirugía y optó por terapias de medicina alternativa. Acudió en agosto de 2019 por dolor genital grado 4, punzante y quemante, - según la Escala Visual Análoga (EVA)- con secreción purulenta por el pene y aumento de volumen en el glande (Figura 1), fiebre y afectación del estado general. En el laboratorio de ingreso sobresalía una Hb de 7,2; creatinemia de 1,73; ascenso de parámetros inflamatorios (proteína C reactiva y recuento leucocitario), hiperglicemia y sedimento de orina inflamatorio con bacterias abundantes. Se decidió manejo con antibiótico, optimización de su hematocrito con transfusión -glóbulos rojos- y compensación de la insuficiencia prerrenal y diabetes. De manera concomitante presentó anhedonia y labilidad emocional, que llevó al diagnóstico de trastorno depresivo mayor, el cual se trató con citalopram. Una semana después del ingreso se programó cirugía por cáncer de pene T3N2MO estadio IIIB, en dos tiempos: 1) penectomía radical y 2) linfadenectomía inguinal bilateral (intervalo de 1 mes), debido al compromiso infeccioso actual. En el examen preoperatorio se encontró al paciente con un edema de prepucio que impedía descubrir el glande, sumado a una masa pétrea adyacente a la base del pene (Figura 1). Como estudios complementarios se realizaron una gammagrafía, sin evidencias de compromiso óseo secundario, y una tomografía axial computarizada (TAC) de tórax, abdomen y pelvis, que evidenció la neoplasia de pene descrita y adenopatías inguinales bilaterales. En la evaluación por el equipo de dolor-mediante la aplicación del cuestionario DN4 (Tabla 1), por dolor genital quemante-, se obtuvo un puntaje de 4, que lo clasificó como dolor somático y neuropático. Se inició la administración de pregabalina, 75 mg/día, cinco días antes de la cirugía.
TABLA 1 Cuestionario DN4.
| Parámetro | Descripción | Puntaje |
|---|---|---|
| Pregunta 1: ¿Tiene el dolor una o más de las siguientes características? |
1. Quemazón 2. Frío doloroso 3. Calambres eléctricos |
1 1 1 |
| Pregunta 2: ¿Está asociado el dolor con uno o más de los siguientes síntomas en la misma zona? |
4. Hormigueo 5. Alfileres y agujas 6. Entumecimiento 7. Picazón |
1 1 1 1 |
| Pregunta 3: ¿Está el dolor localizado en una zona donde el examen físico puede mostrar una o más de las siguientes características? |
8. Hipoestesia al tacto 9. Hipoestesia a los pinchazos |
1 1 |
| Pregunta 4: En la zona dolorosa el dolor es causado o incrementado por: |
10. Cepillado suave de la piel | 1 |
| Puntuación del paciente: /10 | ||
Por cada respuesta positiva se asigna un punto, por cada respuesta negativa se asigna valor 0. Se suman los puntos. Si es mayor o igual a 4 se considera que hay dolor neuropático.
FUENTE: Autores, a partir de Bouhassira 9.
A su llegada al pabellón se monitorizó el registro electrocardiográfico (ECG), la frecuencia cardiaca (FC), la presión arterial no invasiva (PANI) y la pulsioximetría (SatO2). Se instalaron dos vías venosas periféricas (# 16 y # 18), sin incidentes. Se aplicó, en posición sentada y previa infiltración con lidocaína al 2 %, una técnica combinada espinal-epidural (TCEE) espacio L3-L4, trocar 16 peridural y 27 largo para el componente espinal; se inyectaron 12,75 mg de bupivacaína hiperbárica y 15 ng de fentanilo, posteriormente el catéter peridural se fijó a 12 cm. El tiempo de instalación fue de 16 minutos. El paciente optó por no recibir sedación.
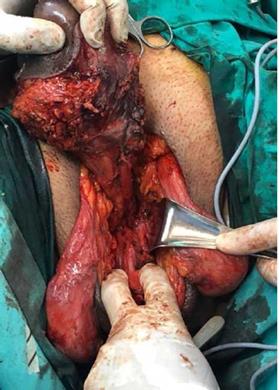
Luego, en posición de litotomía modificada, se realizó la PR (seccionando ambos cuerpos cavernosos) y se dejó uretrostomía perineal (Figuras 2, 3 y 4). Recibió ácido tranexámico, efedrina 6 mg, sulfato magnesio 1,25 gr y paracetamol 1 gr, además de la antibioticoterapia según horario. Sufrió una pérdida de sangre de 700 cm3, aproximadamente, por lo que se le transfundieron 2 unidades de glóbulos rojos. El tiempo quirúrgico fue de 115 minutos. Cursó el postoperatorio en unidad de cuidados intermedios, con signos al ingreso de PA 114/74, FC 67 y Sat02 98 % ambiental, afebril y EVA 0. Los días siguientes evolucionó estable, con dolor EVA 1 en reposo y 2 dinámico - promedio durante las primeras 96 hr-, el cual se trató con analgesia controlada por el paciente (PCA) vía peridural, con levobupivacaína 0,125 % en programación inicial de 5 (infusión mL/hr), 5 (bolo en mL requerido por el paciente) y 20 (bloqueo 20 min). Además, se mantuvo con paracetamol, pregabalina y citalopram. El registro de EVA e infusión peridural se detallan en la Figura 5. Debido a sus altos requerimientos diarios (demanda de 35 bolos diarios promedio y administrados 25), se mantuvo el catéter peridural por siete días, con una buena respuesta con medición de EVA diaria < 2. Luego del retiro de la PCA peridural, el dolor aumentó a EVA 4, que requirió la administración de analgesia endovenosa para su control y aumento de las dosis de pregabalina. También cursó con infección de la herida operatoria, para la que se le administró tratamiento antibiótico con amikacina por 10 días, así como controles con psicología diarios por reagudización de su patología psiquiátrica. Al día 16 postoperatorio fue dado de alta, con EVA 1 y DN4 2.
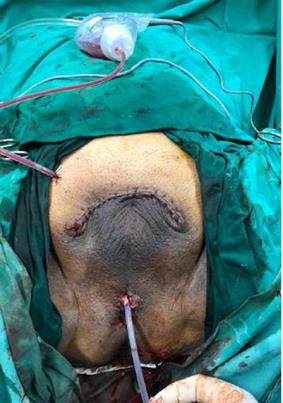
FUENTE: Autores.
FIGURA 3 Herida quirúrgica postoperatoria de penectomía radical con uretrostomía perineal y drenaje quirúrgico Jackson Pratt.
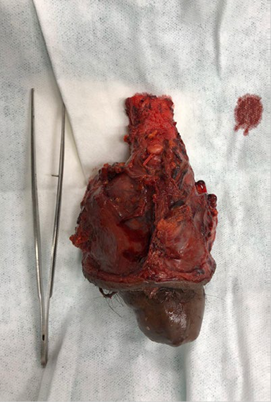
FUENTE: Autores.
FIGURA 4 Pieza quirúrgica de cáncer de pene, originado en el surco balanoprepucial, infiltrando la fascia, túnica albugínea y dartos, los cuerpos cavernosos y el tejido esponjoso periuretral.
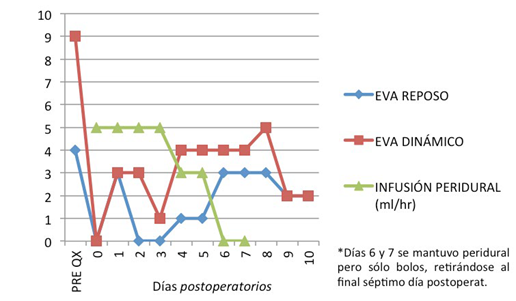
EVA: Escala Visual Análoga, PRE QX: dolor previo a la cirugía. FUENTE: Autores.
FIGURA 5 Evaluación del dolor postoperatorio PR 10 días después e infusión peridural.
Luego de un mes al paciente se le practicó linfadenectomía bilateral, nuevamente bajo TCEE, con buena recuperación y retiro de la PCA peridural al segundo día y alta a los 7 días. Posteriormente, inició ciclos de radioterapia.
Se le indican controles mensuales multidisciplinarios con psiquiatría de enlace, urología y equipo del dolor, se mantiene el tratamiento con citalopram 20 mg c/12 hr, pregabalina 150 mg c/12 hr y paracetamol 1 gr c/8 hr, con buena evolución, EVA 2, mejor ánimo y buen control de sueño.
A los 12 meses inició un cuadro febril y de hipotensión asociado a tumoración dolorosa en el muslo derecho; un TAC de abdomen y pelvis evidenció una masa pelviana recidivante, metástasis en la vejiga y adenopatías iliacas y periaórticas. En conversación con el paciente y su familia, rechazaron futuras intervenciones, y decidieron derivar a cuidados paliativos. Se mantuvo la indicación de pregabalina y se inició la aplicación de parches de buprenorfina. Dos meses después falleció en su domicilio.
DISCUSIÓN
La PR tiene un profundo impacto en la psicología, vida sexual y calidad de vida del paciente, como el de este caso que sufrió trastornos de angustia y síndrome depresivo 10. Las consideraciones perioperatorias y su respectiva estrategia extrapoladas de distintos casos clínicos empleadas en este reporte, se resumen en la Tabla 2.
TABLA 2 Consideraciones perioperatorias de penectomía radical y conducta.
| Consideraciones | Estrategia |
|---|---|
| Dolor agudo postoperatorio severo. | Analgesia multimodal, preferir técnicas regionales o mixtas. |
| Lesión nerviosa quirúrgica, riesgo de dolor crónico neuropático posquirúrgico. | Atención por unidades de dolor para control diario y evitar retiro anticipado de catéteres peridurales por cirugía. Analgesia multimodal/técnica regional. |
| Sangrado abundante. | Vías venosas gruesas, reserva de hemoderivados, transfusión individualizada según el paciente. Ácido tranexámico. |
| Alta incidencia de infección de herida operatoria. | Antibioticoterapia de amplio espectro. Analgesia multimodal. |
| Patologías psicosomáticas concomitantes. | Evaluaciones por psiquiatría, apoyo familiar y tratamiento farmacológico. Analgesia multimodal. |
| Estenosis uretrostomía perineal. | Controles periódicos por enfermería y urología. |
FUENTE: Autores, a partir de Savu et al., 5; Yadav et al., 6; Reinstatler et al., 7 y Croll et al. 8.
El pene está ricamente vascularizado e inervado. Los nervios frecuentemente involucrados en el dolor peneano vienen de terminaciones aferentes en la piel, glande, uretra y cuerpos cavernosos. Los principales bloqueos nerviosos utilizados para la cirugía de pene se dirigen al nervio dorsal del pene, nervio pudendo y raíces sacras 7. La TCEE a la altura lumbar baja permite bloquear estas raíces y tratar el dolor desde su origen. Además, en cirugía peneana los pacientes que recibieron anestesia regional en comparación con la anestesia general describieron menos dolor postoperatorio y requirieron menor consumo de opioides 11.
El dolor agudo posquirúrgico es la preocupación preoperatoria más frecuente del paciente 12, el cual, si no se trata correctamente puede cronificarse. El dolor neuropático posquirúrgico es un problema clínico muy subestimado. Se calcula que puede llegar incluso a un 10 % en cirugía oncológica y muchas de ellas son de la esfera urológica 13. Probablemente por permeación perineural y compromiso infeccioso, este paciente refería dolor preoperatorio con el subsecuente riesgo de dolor crónico posquirúrgico, lo que concuerda con estudios de cirugía urológica, en los que el 20 % de pacientes presentaba dolor previo 14. Los otros factores de riesgo de dolor crónico posquirúrgico son el distrés emocional previo, uso anterior de opioides, cirugía previa en el mismo sitio y dolor agudo postoperatorio 15. Este paciente presentaba dos de estos factores (dolor previo y distrés emocional), sumado a que en la PR hay sección de nervios, otro factor implicado en la cronificación del dolor 15. Así, el anestesiólogo juega un papel fundamental en la prevención y manejo del dolor pos-PR, ya que las estrategias profilácticas son más costo-efectivas que esperar a que el dolor se haga persistente. En este caso las técnicas utilizadas fueron:
Analgesia peridural. Minimizando la transmisión de señales hacia la médula espinal es posible prevenir la transmisión nociceptiva hacia el asta dorsal, para evitar la sensibilización central 15. Existe evidencia en toracotomías y cirugía de mama de que las técnicas regionales reducen el riesgo de dolor crónico pos-quirúrgico 16. La anestesia espinal en cesárea también ha logrado disminuir la incidencia de dolor crónico postcesárea al compararla con la anestesia general 17. Si bien no existe esta evidencia en PR, se puede suponer que el mecanismo de reducción del dolor crónico es similar. En este paciente, el uso de un catéter peridural favoreció una recuperación más rápida, mejor control de las patologías psiquiátricas y mayor satisfacción. También, representó una estrategia para disminuir la infección de la herida operatoria al modular la respuesta inflamatoria a la cirugía y mejorar la oxigenación tisular 18.
Pregabalina. Es un gabapentinoide que actúa en el canal de calcio presináptico. Hay evidencia en estudios de buena calidad de que su uso preventivo puede reducir el dolor crónico posquirúrgico 15.
Sulfato de magnesio y paracetamol, como parte de una analgesia multimodal, disminuyen la estadía hospitalaria, consumo de opiáceos y los efectos adversos de estos 19. El sulfato de magnesio antagoniza el receptor glutamatérgico N-metil-d-aspartato (NMDA), por lo que tiene un rol fundamental en el manejo del dolor postoperatorio y la hiperalgesia al reducir el fenómeno de hiperexcitabilidad y la sensibilización 15. Además, este paciente no era candidato a los antiinflamatorios no esteroideos por su falla prerrenal previa.
Factores psicosociales. El tratamiento farmacológico y la psicoterapia para optimizar el sueño y el ánimo previo a la cirugía fue un factor que incidió en una buena recuperación de este paciente.
Luego de grandes cirugías urológicas el dolor al segundo día postoperatorio se describe con un puntaje de 4 en una escala de 0-10, que va disminuyendo a 1 a los 6 meses, en los que cerca de un 2 % de los pacientes consume opioides orales 15. Si bien no existen mayores reportes de EVA postoperatorios en PR, se puede suponer que sería al menos equiparable.
Respecto a la sobrevida de la PR y debido a que generalmente se realiza en pacientes con estadios avanzados, más de un 40 % no sobrevive a 5 años y un 60 % tiene recurrencia tumoral 4,20. Este paciente no fue la excepción, pues falleció un año después de la cirugía. Sin embargo, a pesar del desenlace desfavorable, los informes de casos individuales como el descrito aportan respecto a las consideraciones perioperatorias y al manejo del dolor intra y postoperatorio de esta cirugía, para el desarrollo de recomendaciones basadas en estudios a mayor escala.
RESPONSABILIDADES ÉTICAS.
Aprobación por comité de ética Se obtuvo aprobación por parte del Comité de Ética Científico del Hospital Naval Almirante Nef (julio de 2017).
Protección de personas y animales Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes garantizando la confidencialidad conforme a los principios de la declaración de Helsinki.
Derecho a la privacidad y consentimiento informado Los autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Agradecimientos
Al paciente y su familia, especialmente a su hija. Al equipo de anestesia, psiquiatría y urología del Hospital Naval Almirante Nef.
REFERENCIAS
1. Neveu CR, Bórquez MP Trujillo LC, Fernández R, Buchholtz FM. Experiencia de 10 años en el manejo del cáncer de pene, Instituto Nacional del Cáncer (1997-2006). Rev Chil Cir [Internet]. 2008;60(2):103-7. doi: http://dx.doi.org/10.4067/S0718-40262008000200004. [ Links ]
2. Moses KA, Winer A, Sfakianos JP, Poon SA, Kent M, Bernstein M, et al. Contemporary management of penile cancer: greater than 15 year MSKCC experience. Can J Urol. 2014;21(2):7201-6. [ Links ]
3. Sosnowski R, Kulpa, M, Kosowicz M, Wolski J, Kuczkiewicz O, Moskal K, et al. Quality of life in penile carcinoma patients-post-total penectomy. Cen European J Urol. 2016;69(2);204-11. doi: https://doi.org/10.5173/ceju.2016.828. [ Links ]
4. Ghahhari J, Marchioni M, Spiess PE, Chipollini JJ, Nyirády P Varga J. et al. Radical penectomy, a compromise for life: results from the PECAD study. Transl Androl Urol. 2020;9(3):1306-13. doi: https://doi.org/10.21037/tau.2020.04.04. [ Links ]
5. Savu C, Surcel C, Mirvald C, Gíngu C, Hortopan M, Sinescu I. Atypical primary tuberculosis mimicking an advanced penile cancer. Can we rely on preoperative assessment? Rom J Morphol Embryol. 2012;53(4):1103-6. [citado 2020 ago 22]. Disponible en: Disponible en: https://rjme.ro/RJME/resources/files/53041211031106.pdf . [ Links ]
6. Yadav K, Minhas R. Radical penectomy: procedure details of an uncommonly performed procedure for carcinoma penis and review of literature. Cancer Rep Rev. 2018;2. doi: https://doi.org/10.15761/CRR.1000149. [ Links ]
7. Reinstatler L, Shee K, Gross MS. Pain management in penile prosthetic surgery: A review of the literature. Sex Med Rev. 2018;6(1):162-9. doi: https://doi.org/10.1016/j.sxmr.2017.05.005. [ Links ]
8. Croll B, Voznesensky M. A case of phantom penile pain following penectomy. J Uro Neph Re Cas Rep. 2018;101. [citado 2020 ago 22]. Disponible en: Disponible en: http://www.scientizepublishers.com/wp-content/uploads/2020/03/2018-JUNRCR-101.pdf . [ Links ]
9. Bouhassira D, Attal N, Alchaar H, Boureau F, Brochet B, Bruxelle J, et al. Comparison of pain syndromes associated with nervous or somatic lesions and development of a new Neuropathic pain diagnostic questionnaire (DN4). Pain. 2005;114:29-36. doi: https://doi.org/10.1016/j.pain.2004.12.010. [ Links ]
10. Maddineni SB, Lau MM, Sangar VK. Identifying the needs of penile cancer sufferers: a systematic review of the quality of life, psychosexual and psychosocial literature in penile cancer. BMC Urol. 2009;9:8. doi: https://doi.org/10.1186/1471-2490-9-8. [ Links ]
11. Henry GD, Saccà A, Eisenhart E, Cleves MA, Kramer AC. Subarachnoid versus General Anesthesia in Penile Prosthetic Implantation: Out-comes Analyses. Adv Urol. 2012 2012:696752. doi: https://doi.org/10.1155/2012/696752. [ Links ]
12. Shipton E. Post-surgical neuropathic pain. ANZ J Surg. 2008;78(7):548-5. doi: https://doi.org/10.1111/j.1445-2197.2008.04569.x. [ Links ]
13. Jain P, Padole D, Bakshi S. Prevalence of acute neuropathic pain after cancer surgery: A prospective study. Indian J Anaesth. 2014;58(1):36-42. doi: https://doi.org/10.4103/0019-5049.126788. [ Links ]
14. Laufenberg-Feldmann R, Kappis B, Mauff S, Schmidtmann I, Ferner M. Prevalence of pain 6 months after surgery: a prospective observational study. BMC Anesthesiol. 2016;16(1):91. doi: https://doi.org/10.1186/s12871-016-0261-7. [ Links ]
15. Reddi D, Curran, N. Chronic pain after surgery: pathophysiology, risk fac-tors and prevention. Postgrad Med J. 2014;90(1062):222-6. doi: https://doi.org/10.1136/postgradmedj-2013-132215. [ Links ]
16. Andreae MH, Andreae DA. Regional anaesthesia to prevent chronic pain after surgery: a Cochrane systematic review and meta-analysis. Br J Anaesth. 2013;111(5):711-20. doi: https://doi.org/10.1093/bja/aet213. [ Links ]
17. Nikolajsen L, S0rensen HC, Jensen TS, Kehlet H. Chronic pain following Caesarean section. Acta Anaesthesiol Scand. 2004;48(1):111-6. doi: https://doi.org/10.1111/j.1399-6576.2004.00271.x. [ Links ]
18. Sessler DI, Neuraxial Anesthesia and Surgical Site Infection. Anesthesiology. 2010;113(2):265-7. doi: https://doi.org/10.1097/ALN.0b013e3181e2cied. [ Links ]
19. Urman RD, Boing EA, Pham AT, et al. Improved outcomes associated with the use of intravenous acetaminophen for management of acute post-surgical pain in cesarean sections and hysterectomies. J Clin Med Res. 2018;10(6):499-507. doi:10.14740/jocmr3380w doi: https://doi.org/10.14740/jocmr3380w. [ Links ]
20. Montiel-Jarquín ÁJ, Contreras-Díaz AJ, Vázquez-Cruz E, Chopin-Gazga MA, Romero-Figueroa MS, Etchegaray-Morales I, et al. Análisis de supervivencia a cinco años en pacientes con cáncer de pene [Five-year survival analysis in patients with penile cancer]. Rev Med Inst Mex Seguro Soc. 2017;55(Suppl 1):S34-S43. Disponible en https://www.medigraphic.com/pdfs/imss/im-2017/ims171f.pdf. [ Links ]
Apoyo financiero Los autores no recibieron ningún patrocinio para la elaboración del presente artículo.
Recibido: 10 de Agosto de 2020; Aprobado: 17 de Octubre de 2020; : 15 de Febrero de 2021











 text in
text in