En la antigüedad, la mujer estaba relegada a las labores del hogar, al cuidado de los hijos y a las labores agrícolas y de recolección; existía inequidad en los salarios, y era escasa su participación en la sociedad, la política, la educación y la ciencia. Esta situación empezó a cambiar con el paso de los años; la mujer inició una lucha en pro de la igualdad, la justicia, la participación en la sociedad y el desarrollo íntegro; dichas manifestaciones surgieron especialmente en Europa, donde, a comienzos del siglo xx, reclamaron el derecho al voto y a gozar de mejores condiciones de trabajo y de igualdad de género. Fue así como las mujeres de clase media comenzaron a acceder cada vez más a trabajos más cualificados y mejor retribuidos, y se les permitió el ingreso a la educación superior.
Pese a ello, durante la década de los setenta, eran pocas las mujeres que trabajaban en las áreas de la salud o la ciencia y muchas creían que sus necesidades de salud tenían poca prioridad en tales campos. En consecuencia, algunos movimientos a favor de los derechos de la mujer fomentaron la inclusión de esta en la ciencia y la investigación.
La Administración de Drogas y Alimentos (FDA, su sigla en inglés), recomendó excluir a las mujeres en edad fértil de los ensayos clínicos fase I y fase II, y a aquellas que usaban métodos anticonceptivos, que eran solteras o que tuvieran esposos que habían sido vasectomizados. Una de las situaciones que llevó a esta decisión fueron las consecuencias de los efectos causados por la talidomida en los hijos de mujeres que consumieron este medicamento durante el embarazo. Esta exclusión condujo a no tener suficientes datos sobre la manera en que los medicamentos afectaban a las mujeres1.
En las décadas de los setenta y ochenta, se desconocían las condiciones más frecuentes que afectaban a las mujeres, de modo que no se beneficiaban por igual de los alcances de la investigación médica y la atención en salud1.
Las protestas no se hicieron esperar, pues muchas personas consideraban que cada mujer podía elegir si deseaba participar o no en los ensayos. Algunas activistas protestaron por su exclusión de los ensayos de medicamentos para el VIH. En 1985 el Grupo de Trabajo del Servicio de Salud Pública sobre Asuntos de Salud de la Mujer recomendó una investigación a largo plazo sobre cómo el comportamiento, la biología y los factores sociales afectaban la salud de la mujer1.
En 1986, los NIH establecieron una política que alentaba a los investigadores a incluir mujeres en los estudios, la cual se publicó por primera vez en la guía de los NIH de 19871.
En 1991, la Doctora Bernadine Healy fue elegida como la primera mujer directora de los NIH, quien emitió la iniciativa de Salud de la mujer, la cual constaba en un conjunto de ensayos clínicos y un estudio de observación que inscribieron a más de 150 000 mujeres posmenopáusicas durante un período de quince años, los cuales se diseñaron para probar los efectos de la terapia hormonal posmenopáusica, la modificación de la dieta y los suplementos de calcio y vitamina D en enfermedades cardíacas, fracturas y cáncer de mama y colorrectal1.
Aunque entre 1989 y 1993 la inclusión de mujeres en la investigación clínica fue una política de los NIH, pero no una ley, en 1993 el Congreso norteamericano redactó la política de inclusión de los NIH en la Ley federal a través de una sección de la Ley de Revitalización de los NIH de 1993, titulada “Mujeres y minorías como sujetos de investigación clínica”, la cual tiene como requisitos para la investigación los siguientes:
- Los NIH aseguran que las mujeres y minorías estén incluidas en todas las investigaciones clínicas.
- Los ensayos que incluyan mujeres y minorías deben diseñarse para que permitan a los investigadores realizar un análisis válido de los diferentes efectos de una intervención por sexo, raza o etnia.
- No se debe excluir a las mujeres y a las minorías por el costo.
- Los NIH inician y apoyan programas para reclutar y retener mujeres como voluntarias en estudios clínicos2.
Aunque las mujeres cada vez ingresan más al campo de la medicina, de la ciencia y la investigación, aún tienen menos probabilidades de ser reconocidas como líderes y expertas en estas áreas, menos probabilidades de recibir premios o de ser promovidas a roles de liderazgo, así como de participar en conferencias médicas internacionales. En una publicación de Chatterjee, et al.3 en la que se realizó una revisión de artículos académicos escritos por mujeres y hombres en revistas médicas de alto impacto, se concluyó que las mujeres tuvieron menos citas que los escritos producidos por hombres, particularmente cuando las mujeres escribieron juntas como autoras principales. Esto puede generar resultados negativos en el éxito y progreso de las mujeres en el campo académico, y agrandar la brecha de equidad de género.
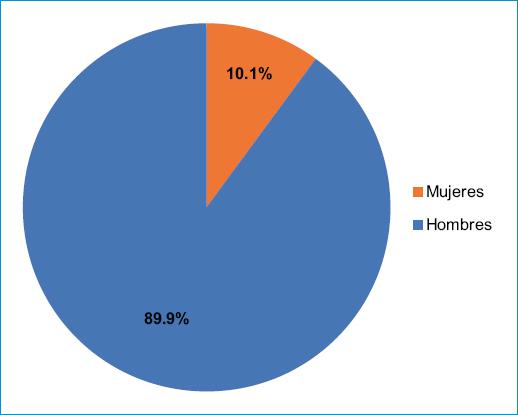
De igual forma, en el ámbito científico las mujeres se encuentran poco representadas. En un artículo editado en la revista del Colegio Americano de Cardiología4 informan sobre un análisis de ensayos cardiovasculares publicados durante los últimos cuatro años, en el que se encontró que solo el 10.1% de los miembros de los comités de liderazgo de ensayos clínicos eran mujeres (Fig. 1) y más de la mitad de los ensayos no tenían mujeres como parte del equipo de liderazgo; igualmente, cerca del 10% de los artículos publicados tenía a una mujer como autor principal, hecho que evidencia que las mujeres están subrepresentadas en el liderazgo de ensayos clínicos y también está correlacionado con el número de mujeres participantes en los ensayos clínicos, lo cual se ve reflejado en que la mayoría de las nuevas terapias siguen siendo probadas en hombres blancos con los subsecuentes problemas que esto puede acarrear, como hallazgos diferentes en eficacia y seguridad en mujeres o poblaciones minoritarias que no se detectan en los ensayos.
En un reciente artículo publicado en el World Journal of Surgery5, en Latinoamérica y el Caribe las mujeres son minorías en la publicación de los consejos editoriales de revistas científicas enfocadas en cirugía, anestesiología y ginecología y obstetricia, ocupando el 17% del total de puestos en estas áreas. Realizaron un análisis de 19 revistas en 5 países de Latinoamérica: Colombia, Brasil, Chile, México y Cuba, de las cuales 9 estaban enfocadas en cirugía, 3 en anestesiología y 7 en ginecología y obstetricia; analizaron 1.318 nombres de miembros del consejo editorial y los clasificaron en roles así: senior (por ejemplo, editor en jefe, puestos especializados, puestos honorarios), académicos (por ejemplo, revisor) y no académicos (por ejemplo, oficina administrativa). El estudio mostró que las mujeres tenían más roles de revisores que puestos en el consejo editorial, y no había mujeres en cargos honorarios en América Latina, lo que demostró que la proporción de mujeres disminuye en cada escalón académico.
La poca representación de las mujeres en los consejos editoriales también se observa en otras especialidades y países. En Estados Unidos revisaron 42 revistas científicas quirúrgicas y solo el 14% de los miembros del consejo editorial eran mujeres; otro estudio en el Reino Unido concluyó que la representación de las mujeres era solo del 17.2% en revistas de especialidades quirúrgicas.
Desde el punto de vista profesional, ser miembro de un consejo editorial da prestigio en medicina y ayuda a promover el avance profesional, por tanto, la poca representación de mujeres en los puestos editoriales afecta su progreso académico.
En otro estudio sobre la participación femenina en los comités editoriales de revistas médicas en Latinoamérica, Aquino-Canchari et al.6 observaron que, aunque la participación de estas profesionales ha venido aumentando paulatinamente en las últimas cuatro décadas, aún sigue siendo insuficiente. Realizaron un estudio descriptivo de tipo bibliométrico de revistas médicas de Latinoamérica en el que se incluyeron 113 revistas con 6.448 profesionales participantes; de estos, el 21.2% correspondía a mujeres. En lo referente a los cargos de liderazgo editorial, las mujeres representaban el 12.9% de 264 miembros; en los comités editoriales con 1.449 miembros el 28.9% era de sexo femenino y en el grupo de los comités consultivos, de 4.575 miembros, el 19.0% correspondía a mujeres (Fig. 2). Estos hallazgos concluyen que las funciones editoriales de las revistas médicas de Latinoamérica están mayormente a cargo de hombres; así mismo, las mujeres son una minoría en las diversas funciones editoriales en algunas especialidades y países y aunque más mujeres que estudian y laboran en el campo de la medicina están ausentes de los cargos de liderazgo editorial, lograr alcanzar uno de estos puestos las lleva a enfrentar muchas dificultades.
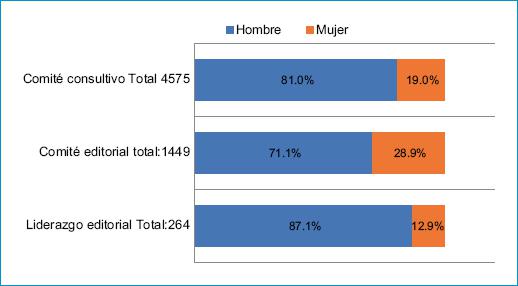
Figura 2 Funciones editoriales en revistas médicas de Latinoamérica, según sexo.Modificada de: Participación femenina en los comités editoriales de revistas médicas en Latinoamérica.
Si bien en las últimas décadas Colombia ha realizado avances enfocados en la equidad de género, aun se observa cómo las contribuciones científicas de las mujeres han sido poco valoradas y relegadas, pues siguen existiendo muchas brechas tanto en la representación de la mujer en posiciones de poder, como en el contexto científico7.
Según la Organización Mundial de la Salud (OMS)8, la principal causa de muerte en el mundo en los últimos veinte años son las enfermedades cardíacas, las cuales aumentaron de 2 millones al comienzo de este siglo, a casi 9 millones en 2019, lo que representa el 16% del total de muertes por todas las causas. La segunda causa de muerte en el 2019 fueron los infartos cerebrales; la tercera causa de muerte corresponde a la enfermedad pulmonar obstructiva crónica, de igual manera, la enfermedad de Alzheimer y otras formas de demencia se encuentran entre las diez principales causas de muerte en todo el mundo, ocupando el tercer lugar tanto en las Américas como en Europa.
En Colombia, las mujeres mueren en mayor proporción a causa de enfermedades cerebrovasculares, enfermedades hipertensivas y diabetes mellitus; mientras en hombres los mayores porcentajes se presentan en enfermedades infecciosas y parasitarias (COVID-19), agresiones (homicidios), infecciones respiratorias agudas, enfermedades isquémicas del corazón y enfermedades crónicas de las vías respiratorias inferiores9 (Fig. 3).

Figura 3 Primeras causas de muerte en Colombia por sexo.Modificada de: Estadísticas vitales del DANE.
En la literatura médica se describe que las mujeres desarrollan enfermedad cardiovascular siete a diez años después que los hombres y la sintomatología es muy diversa; la producción hormonal durante el ciclo reproductivo de las mujeres hace que tengan menor riesgo cardiovascular10, pero este beneficio desaparece en la menopausia, lo cual las expone a los factores de riesgo no tratados ni controlados, e incrementa la posibilidad de sufrir una complicación cardiovascular, como infarto de miocardio, insuficiencia cardíaca y muerte súbita, riesgo que en esta etapa de la vida se hace similar entre hombres y mujeres posmenopáusicas.
A pesar de que hombres y mujeres comparten factores de riesgo cardiovascular, existen diferencias no solo en cuanto a sexo, sino a género, pues no se trata nada más de diferencias fisiopatológicas, sino también de roles, normas culturales y comportamientos influenciados por la sociedad, que se evidencian en la presentación clínica de enfermedades de las cuales algunas se manifiestan en mayor proporción en la mujer y además pueden presentarse con síntomas diferentes, sobre todo las relacionadas con la salud cardiovascular. Por ejemplo, durante un ataque cardíaco, tanto en hombres como en mujeres, el síntoma más común es el dolor o la molestia en el pecho, pero en las mujeres se pueden identificar más que en los hombres síntomas como falta de aire, náuseas y vómitos, fatiga y dolor en la espalda, los hombros y la mandíbula11.
Las mujeres son dos veces más proclives a algunas enfermedades que los hombres, como es el caso de la depresión, y cuando ésta se presenta en los hombres, estos son menos propensos a admitir que tienen un estado de ánimo negativo y a buscar tratamiento para problemas de salud mental. Por otra parte, el riesgo de artritis en las mujeres aumenta después de la menopausia y la osteoporosis es más común en las mujeres que en los hombres, aunque continúa siendo un riesgo para los hombres a medida que envejecen; la gota es más común en los hombres; los problemas de visión o ceguera son frecuentes en mujeres mayores de 40 años y, así mismo, existen diferencias entre hombres y mujeres en cuanto a la respuesta al dolor11.
Esta limitada compresión de la influencia del sexo y el género en la presentación de las enfermedades crónicas hace que sea relevante conocer las diferencias entre hombres y mujeres en lo que respecta a las manifestaciones clínicas de las enfermedades, en la forma de responder a un tratamiento específico y en la sensibilidad y especificidad de las pruebas diagnósticas en las mujeres para ayudar a diagnosticar mejor las enfermedades y, por tanto, desarrollar tratamientos clínicos que beneficien a ambos sexos. De igual forma, existen diferencias entre grupos raciales y étnicos; por ejemplo, las mujeres negras tienen más probabilidad de morir por una enfermedad cardiaca que las mujeres blancas.
Sigue siendo un desafío en Colombia y en el mundo la escasez de investigación sobre las enfermedades más prevalentes en las mujeres, para lo cual se deben implementar programas y leyes en los que se logre involucrarlas mucho más en la política, la economía, la ciencia y la investigación. Para ello también es importante que la mujer se empodere de su salud y que haga parte de los estudios clínicos, de manera que pueda tener más conocimientos sobre enfermedades y tratamientos y así mejore su calidad y esperanza de vida y alcance una identidad como líder en la sociedad.