Introducción
El virus del COVID-19 fue inicialmente identificado en diciembre de 2019 en Wuhan China (1. Las manifestaciones clínicas más comunes incluyen fiebre, fatiga, dolor muscular, tos y síntomas gastrointestinales, que pueden progresar hasta neumonía, síndrome de dificultad respiratoria aguda y falla ventilatoria 2,3.
La infección por SARS-CoV-2/COVID-19 esta generada por un virus ARN de cadena simple, compuesto por 16 proteínas no estructurales llamadas NSP de la 1-16, cada una con funciones específicas en la replicación del virus. Dentro de ellas, la NSP3 es la proteína más grande y se encarga de bloquear la respuesta inmune innata del huésped promoviendo la expresión de citocinas. Las proteínas antivirales que son la primera línea de defensa inmune son el principal blanco del virus 4.
Clínicamente puede manifestarse desde una enfermedad pulmonar leve hasta una falla multisistémica. La piel también es uno de los órganos afectados, aunque no se conoce claramente cuál es la vía de infección. Hipotéticamente se cree que el virus puede infectar al paciente a través de heridas abiertas o infecciones cutáneas, o por el compromiso respiratorio, aunque es más probable que sea una combinación de ambas 5.
El virus SARS-CoV-2 parece tener un tropismo positivo por la piel. Algunos estudios lo han encontrado en las células basales de la epidermis y en los folículos pilosos. Sin embargo, la presencia de la enzima convertidora de angiotensina 2 (ACE2) en especímenes de piel está relacionada especialmente con expresión en las células endoteliales de los capilares cutáneos, pero no en los queratinocitos ni melanocitos, los que sugiere que las manifestaciones mucocutáneas pueden tener un origen indirecto. La activación de las células de Langerhans en la dermis produce vasodilatación y espongiosis, induciendo lesiones cutáneas diferentes 6,7.
Las dermatosis que se presentan en los pacientes con COVID-19 pueden estar directamente relacionadas con el virus como las erupciones eritematosas, los exantemas morbiliformes, las lesiones pápulo-escamosas, vesiculares, urticariales, vasculares, acro-isquémicas, livedo reticularis y hemorrágicas. Un segundo grupo corresponde a lesiones inducidas por los medicamentos para el tratamiento del COVID-19 o por sus enfermedades de base 6,8.
Las lesiones cutáneas pueden aparecer en cualquier momento de la enfermedad. Algunas de ellas anteceden la aparición de los síntomas generales y pueden anticipar el diagnóstico 5,9,10. La severidad de la enfermedad también está relacionada con las diferentes manifestaciones cutáneas, es decir, las formas leves se pueden presentar como pseudoperniosis y las formas graves en pacientes con neumonía o en unidad de cuidados intensivos pueden manifestar dermatosis tipo livedo reticularis o racemosa 10.
El presente estudio determinó la prevalencia de las lesiones mucocutáneas en pacientes hospitalizados por COVID-19 en un hospital de alta complejidad de Rionegro, Antioquia.
Metodología
Se realizó un estudio descriptivo transversal en el que se incluyeron todos los pacientes hospitalizados en sala general, unidad de cuidados especiales e intensivos con diagnóstico de COVID-19 en el Hospital San Vicente Fundación Rionegro, Colombia, desde el 1 de abril del 2021 hasta 30 de junio del mismo año. Se aceptaron pacientes de cualquier edad que se encontraran ingresados por esta enfermedad. Todos los pacientes debían tener una prueba confirmatoria para COVID-19, ya fuera por detección de antígeno o PCR para ser incluido en el estudio. La muestra de pacientes fue evaluada en búsqueda de lesiones mucocutáneas incluyendo: erupciones eritematosas, maculopapulares, vesiculares, urticariales, lesiones vasculares en el espectro de vasculitis, livedo racemosa, púrpura, necrosis, perniosis o pseudoperniosis.
Los pacientes incluidos aceptaron participar voluntariamente y firmaron un documento de consentimiento informado y solo fueron excluidos aquellos que no lo hicieron. Los casos fueron evaluados por los médicos investigadores (dos médicos generales de planta y un dermatólogo, quien hizo la clasificación de los patrones morfológicos de las lesiones cutáneas). Se realizó un examen físico completo de piel, mucosas y imagene. Se incluyeron todas las lesiones cutáneas presentes en los pacientes y se excluyeron las úlceras por presión o inducida por dispositivos médicos. Todas las lesiones fueron registradas fotográficamente con cámara de iPhone 12 pro-Max, protegiendo la identidad del paciente. El diagnóstico de las lesiones cutáneas fue clínico y no se tomó ningún tipo de muestras ya que el estudio era observacional sin intervenciones.
Los datos fueron recolectados en una en una tabla de Excel (Microsoft Excel 2010, Microsoft Corp.) en donde se incluyeron variables sociodemográficas como edad, sexo y lugar de procedencia, servicio de hospitalización, días de estancia, paciente vivo o fallecido, enfermedad activa o en remisión (la fase activa se consideraba desde el día uno del inicio de los síntomas hasta el día 21 y en resolución a partir del día 22), tiempo de aparición de las lesiones (previo - fase activa o fase de resolución), severidad de la enfermedad -definida por parámetros de laboratorio como marcadores de mal pronóstico como: dímero D >1000, LDH >300, ferritina >1000, Linfocitos < 1000, PCR >10, PAFI (PaO2/FIO2) <150, troponina positiva (técnica ultrasensible en rango > 45)-. Así mismo, la severidad de la enfermedad también se midió según escalas CALL Score y NEW2 Score, que miden el riesgo de progresión de la enfermedad y el requerimiento de unidad de cuidados intensivos. Los pacientes considerados con infección grave fueron aquellos que tenían marcadores de mal pronóstico positivos asociados a PAFI <150 mmHg que correspondía a hipoxemia severa clasificada como síndrome de dificultad respiratoria aguda (SDRA) y cambios radiográficos con evidencia de neumonía viral multilobar. Para las lesiones cutáneas se usó la clasificación de Galván et al19. Se incluyeron, además, los antecedentes personales de enfermedades e ingesta de medicamentos previos a COVID-19 y los administrados durante la hospitalización.
Se realizó un análisis descriptivo de los datos. Se usó la prueba de Shapiro-Wilk para evaluar si las variables cuantitativas tenían distribución normal y en ese caso se extrajeron los resultados como media y desviación estándar. Cuando la distribución no fue normal, se presentaron como medianas y rangos intercuartílicos. Las variables cualitativas se reportaron como números absolutos y porcentajes. Los análisis se hicieron en el programa SPSS 24®.
El proyecto fue avalado por el comité de ética médica del Hospital San Vicente Fundación, sede Rionegro, el día 12 de marzo 2021 según consta en el acta N° 07-2021 y se acogió a las normas bioéticas nacionales e internacionales para el estudio en seres humanos, incluyendo la Declaración de Helsinki, los principios éticos del Reporte Belmont y la resolución 8430 de 1993 del Ministerio de Salud para las investigaciones médicas.
Resultados
El estudio se realizó durante el tercer pico de pandemia por COVID-19 en Colombia, entre los meses de abril y junio del 2021. En estos tres meses fueron atendidos 719 pacientes con diagnóstico confirmado de COVID-19, de los cuales 600 requirieron hospitalización. De ellos, 16 presentaron lesiones mucocutáneas, obteniéndose una prevalencia del 2,6%, distribuidos así: 11 eran hombres y 5 mujeres, con edades comprendidas entre 1 y 89 años, con una media de 56,9 ± 25,5 para los hombres y de 66,4± 17,7 para las mujeres. Sólo se encontró un menor de edad (nueve meses), el cual se incluyó en el estudio dado el bajo número de casos.
Nueve pacientes fueron confirmados por PCR (56,25%) y siete por prueba de antígeno para SARS-CoV-2 (43,7%). El 81,25% de los pacientes con compromiso mucocutáneo requirió manejo en la unidad de cuidados intensivos por síndrome de dificultad respiratoria aguda severa o enfermedad severa, todos con marcadores de mal pronóstico elevados. De estos, 11 tenían indicación para ventilación mecánica invasiva, de los cuales dos firmaron disentimiento para intubación orotraqueal y fallecieron. El 12,5% (dos pacientes) fueron manejados en sala general por enfermedad leve, sin requerimiento de oxígeno a alto flujo y el último correspondió a un paciente con cáncer gástrico en estadio terminal al cual no se le realizó ninguna intervención y falleció.
La duración de la estancia hospitalaria osciló desde 6 hasta 109 días, con una media de 26,6 ± 27,7 días. Los marcadores de mal pronóstico más frecuentes fueron la PCR y LDH elevados y linfopenia (Figura 1).
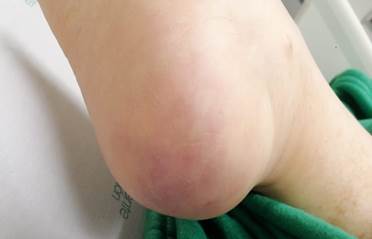
12 pacientes (75%) presentaron lesiones en piel en la fase activa de la enfermedad y el 25% en la fase de resolución, ninguno tuvo manifestaciones cutáneas previas a la aparición de los síntomas generales. 33 fue el número total de lesiones cutáneas en los 16 pacientes; es decir, 11 de ellos tenían más de una lesión. Las erupciones maculopapulares se presentaron de forma concomitante con las urticariales o vasculares. Estas últimas representaron el 48,4 %, las erupciones eritematosas y maculopapulares el 33,3%, las úlceras 9,1%, las urticariales 6,1% y las ampollas el 3,0% (Figura 2). Todas las dermatosis vasculares estuvieron asociadas a marcadores de mal pronóstico elevados.
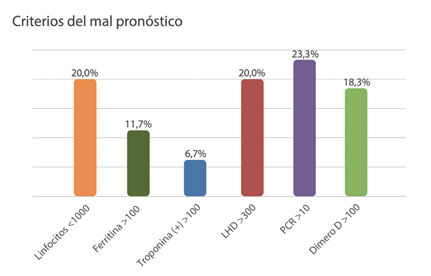
Figura 1 Criterios de mal pronóstico en pacientes con manifestaciones mucocutáneas asociadas a COVID-19.
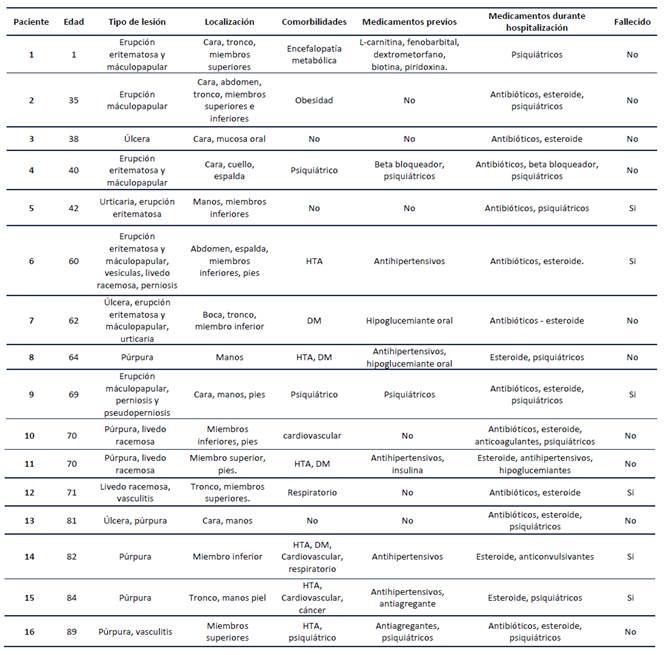
La localización de las lesiones, las diferentes formas clínicas, así como la ingesta de medicamentos previos a la enfermedad y durante la hospitalización se detallan en la Tabla 1.
Tabla 1 Descripción de las lesiones cutáneas, su localización y los medicamentos antes y durante la hospitalización.
Tres pacientes presentaron úlceras en labios, que afectaban la mucosa interna y el tejido queratinizado, las cuales aparecieron durante la fase activa de la infección. En dos de ellos se acompañaron de otras dermatosis. Uno de ellos tenía diabetes como comorbilidad asociada y los otros dos no tenían enfermedades de base. Solo uno presentó vesículas diseminadas en tronco, acompañadas de un exantema eritematoso y papular.
Ningún paciente tenía antecedentes de enfermedades dermatológicas previas a la infección por COVID 19. Algunos pacientes presentaban una o más comorbilidades de manera concomitante, siendo las más frecuentes la hipertensión arterial (HTA) en un 37,5%, seguida de la diabetes mellitus (DM) en un 25%, enfermedades cardiovasculares 18,75%, respiratorias 12,5%, y en menor proporción obesidad 6,25%, encefalopatía metabólica en un 6,25% y neoplasias 6,25%. Solo tres estaban previamente sanos.
De los 16 pacientes, seis no tomaban ningún medicamento antes de la hospitalización, los otros consumían entre dos y cuatro de diferentes tipos. No se pudo realizar un cruce estadístico entre las lesiones cutáneas, su localización, la ingesta de medicamentos y el fallecimiento, ya que no arrojaron valores significativos por el número de pacientes y por lo tanto fueron descritos en el cuadro.
Las complicaciones presentadas en los pacientes no solo se debieron a la infección viral, sino también a la hospitalización prolongada y el síndrome de desacondicionamiento físico del paciente críticamente enfermo. Las complicaciones infecciosas fueron la principal causa (37,5%), seguidas de las renales y trombóticas. Seis fallecieron (37,5%), cinco hombres y una mujer, con una media de 68 años. La causa de la muerte obedeció a una falla multisistémica secundaria a la misma enfermedad.
Discusión
El Hospital San Vicente Fundación de Rionegro es una institución de alta complejidad localizada en el municipio de Rionegro del departamento de Antioquia, Colombia, con una alta casuística para COVID-19. 600 pacientes hospitalizados con diagnóstico confirmado por pruebas de laboratorio de COVID-19 es una muestra representativa para la búsqueda de lesiones cutáneas. Rekhtman et al, estudiaron una cohorte de 296 pacientes hospitalizados en los Estados Unidos, mientras que en España recolectaron 375 casos de todo el país, en pacientes tanto ambulatorios como hospitalizados 10,11.
La prevalencia de lesiones cutáneas en este estudio estuvo dentro de los rangos mundiales que oscilan desde el 0,2% en China, 11,8% en Estados Unidos, hasta el 20,4% en Italia. (5, 8, 10). Sin embargo, la incidencia real de las manifestaciones cutáneas por SARS CoV-2 es desconocida, teniendo en cuenta el porcentaje de casos asintomáticos o a la falta de diagnóstico de las lesiones cutáneas por la ausencia de dermatólogos en los servicios de atención para pacientes con COVID-19 12.
Las lesiones cutáneas inducidas por el virus SARS-CoV-2 se consideran el reflejo de diferentes vías patogénicas con implicaciones variables en el proceso inflamatorio, llevando a complicaciones sistémicas. Algunas de las dermatosis pueden alertar sobre una mayor severidad de la enfermedad, aumentando la mortalidad, como es el caso de las lesiones vasculares 10.
La semiología de las lesiones en piel por el COVID-19 es heterogénea y compleja. Se encontró una mayor frecuencia de las formas vasculares más que de los exantemas, a diferencia de otros autores 10,12, tal vez por la condición crítica de los pacientes y la falla multisistémica en la que se encontraba la mayoría, asociados a estados de hipercoagulabilidad generalizada. La localización y el momento de aparición de las lesiones coincidieron con lo reportado en la literatura 5,14.
Las formas vasculares comprenden un amplio espectro clínico. Son producidas por trastornos en la coagulación inducidos por el virus 5. Pueden estar o no asociadas a trombocitopenia o corresponder a una vasculitis. Son más evidentes en pacientes ancianos, hospitalizados con enfermedad severa y soporte ventilatorio, con alta mortalidad, datos que coinciden con lo reportado en este estudio 14. Las púrpuras necróticas y la isquemia distal con necrosis en las extremidades están entre las complicaciones más graves y temidas en los enfermos por COVID-19. A pesar de la gravedad de los pacientes descritos no encontramos ninguna de ellas 15.
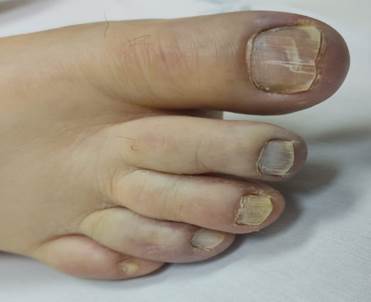
Las perniosis y pseudoperniosis, aparecen tardíamente después de que otros síntomas se han hecho presentes (12,7 días) y son más frecuentes en jóvenes, aunque hay algunos casos descritos en niños, en ninguno de los pacientes jóvenes se hicieron evidentes 9,10,15. Las lesiones purpúricas, aquellas semejantes a las perniosis en miembros inferiores, mencionados como el pie COVID, se ven cada vez más en infantes y adultos jóvenes que han estado expuestos al virus, pero que son negativos en las pruebas de laboratorio 15,16.
La fisiopatología de las lesiones vasculares es incierta. Posiblemente se presenta una alteración en la regulación del sistema inmune y un síndrome de lesión microvascular catastrófica, mediada por la activación del complemento inducido por el virus, el cual penetra las células endoteliales, generando disfunción, microtrombos e isquemia acral con deterioro general del paciente o trastornos en la coagulación en diferentes órganos incluyendo la piel. Esto lleva a una alta circulación de citocinas inflamatorias, causando vasodilatación y edema, induciendo dermatosis del tipo exantemas y urticaria 17.
Los pacientes con infección respiratoria severa tienen un riesgo mayor de embolismo pulmonar, sugiriendo un estado de hipercoagulabilidad y coagulación intravascular diseminada y aumento de los marcadores de mal pronóstico. La mortalidad en estos pacientes es hasta del 10% 17. La mayoría de los pacientes estaban dentro de este espectro de la enfermedad, lo que corrobora la alta frecuencia de lesiones vasculares, asociada a mayor mortalidad.
Las erupciones maculopapulares, una de las formas clínicas ampliamente descrita en otros estudios, se observan especialmente en las formas leves a moderadas de la enfermedad. Los pacientes las presentaron de manera concomitantes con las formas vasculares. Estas ocurren al inicio o en el transcurso de los síntomas y su localización suele ser difusa y centrífuga 18. El prurito es mínimo y desaparece entre tres a ocho días. Galván-Casas et al. las observaron en un 47% y Recalcati et al. en un 77,7%. Las pápulas y las placas son muy semejantes a la que aparecen en cualquiera de los exantemas inducidos por otros virus y pudieran alertar sobre el potencial de contagio a otros pacientes 8,19,20. Las lesiones urticariales son las dermatosis más comunes en los pacientes con COVID-19. Solo la encontramos en una paciente, con una placa única en mejilla izquierda, igual a lo descrito por otros autores. Los pacientes responden muy a bien a los antihistamínicos. Estas lesiones no están directamente relacionadas con el virus, ya que pueden corresponder a una forma de toxicodermia. La mayoría de los pacientes tienen antecedentes de ingesta de medicamentos 12,14,21.
Las lesiones vesiculares solo se presentaron en un paciente y estaban localizadas en tronco sobre una base eritematosa, acompañadas de perniosis y livedo racemosa en un paciente críticamente enfermo, quien falleció. Estas dermatosis suelen aparecer en el curso de la enfermedad y son asintomáticas. Algunas veces preceden los síntomas respiratorios, especialmente en pacientes jóvenes con enfermedad leve 14. Semejan vesículas de cualquier exantema viral con o sin distribución herpética 4,22.
El compromiso de las mucosas en los pacientes con COVID-19 se da especialmente en la cavidad oral y sugiere una etiología infecciosa viral 18. Dos pacientes tuvieron compromiso en labios y lengua, que inició como úlceras cubiertas por tejido fibrinoide, las cuales cerraron con terapia tópica. El compromiso de la mucosa queratinizada de los labios pudiera hacer sospechar un eritema multiforme, aunque también pudieran surgir por el estrés emocional inducido por la enfermedad 22.
Las manifestaciones clínicas en los niños difieren de las de los adultos. Generalmente se ven en pacientes sanos menores de diez años. Las lesiones más frecuentes son del tipo eritema multiforme y perniosis. Estas últimas afectan especialmente los pies en un 74-100% de los casos y ocasionalmente las manos. También se han descrito placas purpúricas violáceas y eritematosas infiltradas. Las lesiones son asintomáticas y se resuelven espontáneamente. 23.
La presencia de comorbilidades en los pacientes con COVID-19 aumenta el riesgo de tener una enfermedad más severa con complicaciones. El uso de antibióticos u otros medicamentos durante la hospitalización también puede favorecer la aparición de diferentes dermatosis e inducir reacciones cutáneas, tales como toxicodermias. Los pacientes del estudio estaban polimedicados por la severidad de su enfermedad, generando mayor número de lesiones cutáneas. Sin embargo, es difícil establecer una relación directa de causalidad entre la infección vírica y los medicamentos administrados concomitantemente, ya que algunas de las dermatosis tienen un aspecto inespecífico y estas desaparecen espontáneamente en el curso de la enfermedad, a pesar de la persistencia de los fármacos. No se administró tratamiento dermatológico a ninguna de las diferentes dermatosis ya que la mayoría de estas son auto-resolutivas. La complejidad de estos pacientes, su localización en unidades de cuidados intensivos y el aislamiento, hace difícil la toma de biopsias que serían el complemento ideal para obtener más información acerca de estas enfermedades. Futuras investigaciones soportadas en hallazgos histológicos, posiblemente ayudarán a dilucidar este interrogante.
Conclusiones
Los dermatólogos juegan un papel relevante con el reconocimiento temprano de las lesiones cutáneas en COVID-19. Las manifestaciones en estos pacientes son heterogéneas y complejas, aun para el especialista. Identificar el tipo de lesiones, especialmente las formas vasculares pueden alertar al clínico tratante a pensar en estados de hipercoagulabilidad generalizada. Los pacientes hospitalizados por COVID-19 deben ser evaluados de manera multidisciplinaria por las distintas especialidades médicas y realizar un examen físico completo que incluya piel y mucosas.