Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Facultad de Odontología Universidad de Antioquia
Print version ISSN 0121-246X
Rev Fac Odontol Univ Antioq vol.28 no.1 Medellín July/Dec. 2016
https://doi.org/10.17533/udea.rfo.v28n1a7
Articles
ASOCIACIÓN DE CARIES DE INFANCIA TEMPRANA CON FACTORES DE RIESGO EN HOGARES COMUNITARIOS DEL INSTITUTO COLOMBIANO DE BIENESTAR FAMILIAR EN ZIPAQUIRÁ, COLOMBIA
1 DMD. Specialist in Pediatric Dentistry. Institución Universitaria Colegios de Colombia, Colegio Odontológico. Bogotá, Colombia.
2 MD. Specialist in Epidemiology. Master's Degree in Clinical Epidemiology. School of Medicine. Universidad de La Sabana. Chía, Colombia.
3 Bogotá, 1962-2014. DMD. Specialist in Epidemiology. She was a professor and researcher at Institución Universitaria Colegios de Colombia, Colegio Odontológico. Bogotá, Colombia.
4 MD. Specialist in Pediatrics. PhD in Public Health. School of Medicine. Universidad de La Sabana. Chía, Colombia.
5 Statistician. Master's Degree in Clinical Epidemiology. School of Medicine. Universidad de La Sabana. Chía, Colombia.
Introducción:
el objetivo del presente estudio consistió en determinar la asociación de factores de riesgo sociales y biológicos con caries de infancia temprana (CIT) en los niños de hogares comunitarios del Instituto Colombiano de Bienestar Familiar (ICBF) en Zipaquirá, Colombia.
Métodos:
estudio descriptivo transversal, desarrollado por instituciones universitarias en 546 niños con edades entre los 24 y 60 meses. Se identificaron variables sociodemográficas, hábitos de higiene, los índices O’Leary y CEO, y variables antropométricas y de desarrollo psicomotriz. Para evaluar la asociación de caries de infancia temprana y caries severa con las variables evaluadas se aplicó la prueba χ² de Pearson en el caso de variables categóricas, y el coeficiente de correlación de rangos de Spearman en el caso de variables ordinales.
Resultados:
prevalencia de CIT del 64,3% (IC 95% 60,3%-68,3%) y de CIT severa del 54% (IC 95% 49,8%-58,2%). Se encontró asociación estadísticamente significativa entre la presencia de CIT y el cepillado inadecuado, la visita al odontólogo, el tratamiento odontológico, la presencia de desnutrición y el consumo de alimentos en la noche después de cepillarse; y de CIT severa con la visita al odontólogo, el tratamiento odontológico, la succión de biberón en la noche, el uso de endulzantes en el biberón, la costumbre de dormir con el biberón y el consumo de alimentos en la noche después de cepillarse.
Conclusiones:
la prevalencia de CIT es alta. Los resultados de este trabajo permiten evidenciar la necesidad de ofrecer un abordaje integral al cuidado de la salud de la infancia, incorporando la CIT al espectro de las enfermedades prevalentes de la infancia en la población estudiada.
Palabras clave: caries dental; factores de riesgo; odontología pediátrica; desnutrición; placa dental; crecimiento y desarrollo.
Introduction:
the goal of this study was to establish the association of social and biological risk factors with early childhood caries (ECC) in children from community homes of Instituto Colombiano de Bienestar Familiar (ICBF) in Zipaquirá, Colombia.
Methods:
descriptive cross-sectional study conducted by universities in 546 children aged 24 to 60 months. The following conditions were identified: socio-demographic variables, hygiene habits, O’Leary index and DMFT index, anthropometric variables, and psychomotor development. To evaluate the association of early childhood caries and severe caries to the variables under study, the Pearson’s Chi-squared test was used for categorical variables, and the Spearman’s correlation coefficient test was used for ordinal variables.
Results:
prevalence of ECC of 64.3% (95% CI 60.3%-68,3%) and severe ECC of 54% (95% CI 49.8%-58,2%). There was statistically significant association between the presence of ECC and inadequate brushing, visits to the dentist, dental treatment, the presence of malnutrition and the consumption of food at night after brushing; and severe ECC was associated with visits to the dentist, dental treatment, bottle feeding during the evening, the use of sweeteners in baby bottles, the habit of sleeping with the bottle, and food intake in the evening after brushing.
Conclusions:
the prevalence of EEC is high. The results of this study help validate the need for a comprehensive approach to children’s health care, incorporating ECC to the spectrum of childhood diseases prevalent in the studied population.
Key words: dental caries; risk factors; pediatric dentistry; malnutrition; dental plaque; growth and development
INTRODUCCIÓN
Aunque en la literatura científica es frecuente encontrar temas como la relación entre bajo peso al nacer y el desarrollo de caries dental, todavía está pendiente definir en diferentes contextos la relevancia de sumar al cuidado integral de la salud de la infancia el cuidado de la salud bucal, empezando por la prevención de la caries de infancia temprana (CIT).1)(2
La Academia Americana de Odontología Pediátrica (AAPD por sus iniciales en inglés) define la CIT como la presencia de una o más lesiones de caries dental, cavitadas o no cavitadas, dientes perdidos por caries dental o superficies obturadas en la dentición decidua en niños menores de 71 meses de edad. Se considera CIT severa cuando hay caries dental en superficies lisas en niños menores de 3 años de edad, presencia de 1 o más dientes cariados, perdidos por caries dental o superficies lisas obturadas en dientes anteriores a los 3 o 5 años de edad, la presencia de 4 o más superficies obturadas a los 4 o 5 años, la presencia de 5 o más superficies obturadas a los 4 años de edad y la presencia de 6 o más superficies obturadas a los 5 años de edad.3
Esta condición es un problema de salud pública que en Colombia no ha recibido la debida atención, a pesar de su alta prevalencia.4 En 2003, Saldarriaga y colaboradores,5 en un estudio realizado con 86 niños de 3 a 5 años en hogares comunitarios del Instituto Colombiano de Bienestar Familiar (ICBF), establecieron que en Colombia hay un subregistro de caries dental en dentición decidua. Encontraron una prevalencia del 48% y entre las causas de subregistro están la utilización de diferentes criterios diagnósticos, la dificultad del abordaje a los pacientes, los imaginarios culturales de los cuidadores y las barreras de acceso al sistema de salud.5 En el 2011, Ramírez y colaboradores, en un estudio realizado en 659 niños entre 1 y 5 años, asistentes a hogares infantiles en la zona nororiental de la ciudad de Medellín, encontraron que el 69,7% de los niños de ambos sexos tenían experiencia de CIT, aumentando desde el primer año hasta los cuatro, siendo mayor en los niños (71,6%) que en las niñas (67,5%).6 El Cuarto Estudio Nacional de Salud Bucal (ENSAB IV) reporta que el 38,27% de los niños de 1, 3 y 5 años evidencia experiencia de caries dental y al año el 6,02% ya muestra experiencia de caries dental.7 Estos reportes nos muestran que la situación no ha mejorado en la dentición temporal.
El diagnóstico clínico de la caries dental se ha venido realizando a partir de la lesión cavitacional, quedando sin registrar la lesión incipiente limitada al esmalte, la cual es un indicador importante de la severidad de la lesión en los primeros años de vida. La exploración de las creencias culturales que atribuyen un carácter transitorio a la dentición temporal y la ausencia de atención subsecuente han sido factores causales encontrados en diferentes entornos.4 Adicionalmente, las barreras de acceso a una atención en salud oportuna y efectiva para solucionar los problemas de CIT son variables que contribuyen a explicar la desatención a un problema de salud pública.6
El desarrollo de la CIT incluye una serie de factores sociales y de condiciones propias de la cavidad oral que hacen que tenga una evolución rápida y característica, como son: microbiología oral, calcificación dental, hábitos alimentarios, hábitos de higiene oral y patrón de erupción dental.8 La progresión de las lesiones trae repercusiones locales y sistémicas a corto y largo plazo. Las complicaciones locales incluyen inflamación, infección, alteraciones en la masticación, deficiencias en el desarrollo del lenguaje, alteraciones en el desarrollo de los maxilares, pérdida de espacio por exodoncias prematuras, hipomineralizaciones e hipoplasias en los dientes permanentes por los procesos crónicos infecciosos en la dentición temporal.8)(9)(10 Además se pueden presentar fracturas dentales y caries dental en la dentición permanente.11
Dentro de las consecuencias sistémicas que se han asociado están: insuficiencia del neurodesarrollo, problemas de aprendizaje, baja autoestima, depresión, ansiedad, agresividad, déficit de atención, hiperactividad, problemas psicológicos, alteraciones del sueño y desórdenes gastrointestinales ocasionados por inadecuados hábitos alimentarios producidos por la odontalgia y la destrucción coronal, los cuales interfieren en la masticación y la alimentación, incidiendo en la alteración del estado nutricional reflejado en los indicadores antropométricos.12)(13)(14
La Academia Americana de Médicos Familiares 15 reconoce la CIT como la enfermedad crónica más común en los niños menores de 6 años y estimula a los profesionales de la salud a realizar una detección y referencia temprana al odontólogo, además de adoptar un enfoque de riesgo en la valoración.16)(17
Teniendo en cuenta el contexto anterior, el objetivo de este estudio consistió en determinar la asociación de factores de riesgo sociales y biológicos con caries de infancia temprana (CIT) en los niños de hogares comunitarios del Instituto Colombiano de Bienestar Familiar (ICBF) en Zipaquirá, Colombia.
MATERIALES Y MÉTODOS
Para cumplir con el objetivo del estudio se diseñó y ejecutó un estudio descriptivo de corte transversal. El estudio fue aprobado por el Comité de Ética de la Institución Universitaria Colegios de Colombia (UNICOC) y de la Universidad de la Sabana. Fue ejecutado de acuerdo con las regulaciones establecidas por la Resolución 8430 de 1993 del Ministerio de Salud de Colombia, por la cual se establecen las normas científicas, técnicas y administrativas para la investigación en salud.
En una población de 3024 niños pertenecientes a los hogares comunitarios del ICBF de trece municipios de la zona de Zipaquirá, Cundinamarca, Colombia, se seleccionó una muestra de 579 niños, estratificada por municipio. El tamaño de la muestra se obtuvo a partir de los siguientes parámetros: prevalencia esperada del 64,7% (valor obtenido en la fase inicial del estudio en el municipio de Chía, Cundinamarca), nivel de significancia del 95% y un error esperado del 3,5%. Del total de la muestra se obtuvo información de 546 niños (94,3%) de 24 a 60 meses con dentición temporal completa, sin compromiso sistémico y con consentimiento informado firmado por sus padres. Se excluyeron niños con dientes permanentes erupcionados, que presentaban alteraciones de salud en el momento del examen y aquellos que no permitieron el examen clínico.
Para la recolección de datos se diseñó un instrumento semiestructurado, que fue aplicado por los investigadores. Se elaboró una guía para la aplicación de dicho instrumento, el cual constó de 5 módulos:
1. Variables sociodemográficas (sexo, edad, estrato socioeconómico de los padres según estratificación de los servicios públicos, nivel educativo del cuidador principal, sistema general de seguridad social),
2. Hábitos de cuidado oral (frecuencia de cepillado, momento del cepillado, cepillado supervisado o realizado por el adulto, visita al odontólogo, tratamiento odontológico, edad de la primera visita al odontólogo),
3. Variables relacionadas con hábitos de lactancia y alimentarios (si recibió leche materna y por cuanto tiempo, edad de inicio con el biberón, horario del biberón, uso de endulzante en el biberón, consumo de biberón o de otro tipo de alimentos en la noche después de cepillarse),
4. Examen odontológico (índice ceo-d, criterios ICDAS, severidad de CIT, índice de O’Leary) y
5. Examen médico (peso para la talla, evaluación global de la Escala Abreviada del Desarrollo [EAD]).
En el examen odontológico se determinó la presencia de CIT en la población seleccionada con la presencia de al menos uno de los siguientes criterios: a) lesión incipiente limitada al esmalte en una superficie lisa en niños menores de 3 años, b) presencia de 1 o más dientes cariados o perdidos por caries dental, o superficies lisas obturadas en dientes anteriores a los 3 o 5 años de edad, c) índice CPO-D igual a o mayor que 4 a la edad de 4 años, 5 a la edad de 4 años y 6 a la edad de 5 años.3 Se realizó una evaluación antropométrica para obtener los valores en el índice de peso para la talla (P/T). Cada sujeto se clasificó en cuanto a su estado nutricional agudo como desnutrido, normal, con sobrepeso u obesidad, según su posición en las referencias del índice P/T, utilizando los patrones de la Organización Mundial de la Salud (OMS).18
Para la evaluación del neuro-desarrollo se utilizó la Escala Abreviada de Desarrollo (EAD), validada para Colombia por Ortiz, la cual valora motricidad fina, motricidad gruesa, lenguaje-audición y socialización. Adicionalmente, permite observar un indicador integral de las cuatro esferas. En cada esfera, los sujetos fueron clasificados de acuerdo con su desempeño, según alguna de las siguientes categorías: alerta, medio, medio-alto y alto. El estado de alerta es el que señala una alarma en las conquistas que deberían haberse alcanzado en ese grupo de edad.19
Los datos fueron procesados en el programa estadístico STATA 10.1. Se estimaron las prevalencias de caries de infancia temprana y su severidad a partir de sus intervalos de confianza. Se calcularon medidas de frecuencias absolutas y relativas para las variables categóricas. Para evaluar la asociación de caries de la infancia temprana y caries dental severa con las variables evaluadas se aplicó la prueba χ² de Pearson en el caso de variables categóricas, y el coeficiente de correlación de rangos de Spearman en el caso de variables ordinales.
RESULTADOS
La población fue mayormente masculina (57,5%). La mayoría de los niños (83,1%) tenían entre 37 y 60 meses. El 67% pertenecía a estrato socioeconómico 2 (en una escala de 1 a 6) y 51,8% vivía en área urbana. Se encontró una prevalencia de CIT del 64,3% (IC 95% 60,3%-68,3%) y una prevalencia de CIT severa del 54% (IC 95% 49,8%-58,2%). El índice ceo-d tuvo una mediana de 2, con un rango de 0-16. Con los criterios ICDAS, la prevalencia de caries dental fue del 92%.
La Tabla 1 muestra los resultados de las pruebas de asociación entre las variables sociodemográficas y CIT. El sexo, el grupo de edad, el nivel educativo y el tipo de afiliación al sistema de seguridad social no mostraron asociación estadísticamente significativa con CIT (p > 0,05).
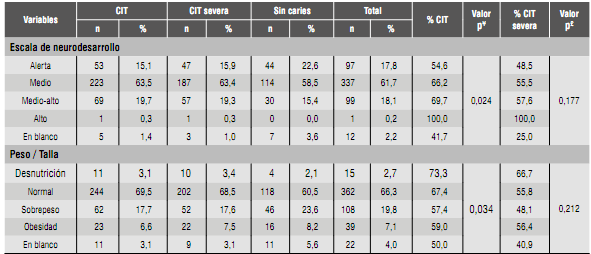
Tabla 1 Distribución porcentual de CIT y CIT severa según variables sociodemográficas
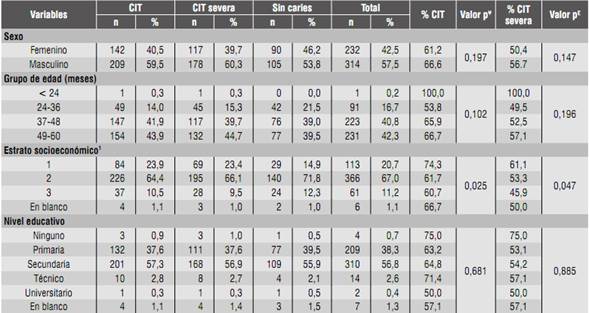
1 Estrato socioeconómico: 1 bajo-bajo, 2 bajo, 3 medio-bajo, 4 medio-alto, 5 alto.
¥ Valor de p para la asociación entre CIT y variables sociodemográficas
£ Valor de p para la asociación entre CIT severa y variables sociodemográficas
La Tabla 2 muestra los resultados de CIT y CIT severa de acuerdo con variables de cuidado e higiene dental. Se encontró asociación estadísticamente significativa entre CIT y visitas al odontólogo y tratamiento (p = 0,000). El rango de edad de la primera visita al odontólogo fue de 24 a 35 meses en 48,9% de la muestra. Para este rango de edad, la prevalencia de CIT fue 69,7%. El 1,2% de la muestra no realizaba cepillado de los dientes y el 98,7% tenía índice de placa (O’Leary) mayor a 15%.
Tabla 2 Distribución porcentual de CIT y CIT severa según variables de hábitos de higiene y visita al odontólogo
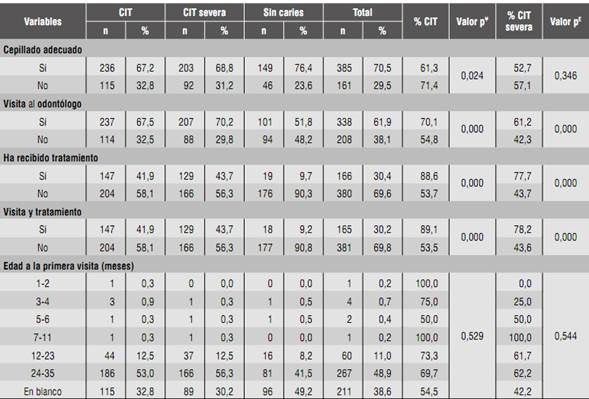
¥ Valor de p para la asociación entre CIT y variables relacionadas con hábitos de higiene oral
£ Valor de p para la asociación entre CIT severa y variables relacionadas con hábitos de higiene oral
La Tabla 3 muestra la presencia de CIT y CIT severa con respecto a prácticas de lactancia materna y uso del biberón. El uso de biberón y el uso de endulzantes en el biberón se encontraron correlacionados significativamente con CIT severa (p = 0,027) y (p = 0,028) respectivamente. También se encontró significancia estadística con las variables quedarse dormido con el biberón en la boca (p = 0,006) e ingerir alimentos en la noche después de haberse cepillado los dientes (p = 0,043)
Tabla 3 Distribución porcentual de CIT y CIT severa según variables relacionadas con la práctica alimentaria
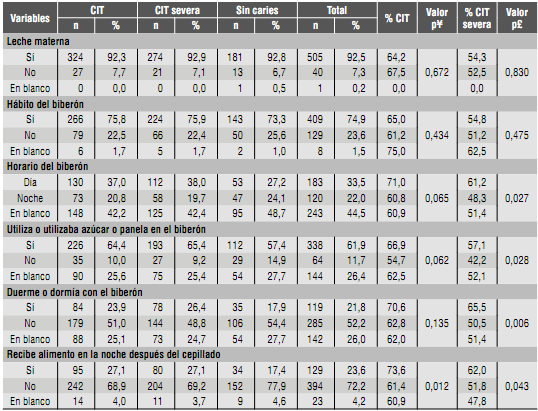
¥ Valor de p para la asociación entre CIT y variables de práctica alimentaria
£ Valor de p para la asociación entre CIT severa y variables de práctica alimentaria
En la Tabla 4 se presentan los resultados obtenidos de la escala abreviada de desarrollo y las variables antropométricas. El consolidado total de la escala mostró un porcentaje del 17,8% de niños en alerta. Se encontró asociación entre este resultado total de la escala y la presencia de CIT, observando que el grupo de alerta presentó el menor porcentaje de CIT (p = 0,024). Con relación al indicador peso para la talla (P/T), se observó que cerca del 20% de la muestra se encuentra en sobrepeso y el grupo de desnutrición presenta un mayor porcentaje de CIT en un 73,3% (p = 0,034).
DISCUSIÓN
En los 546 niños y niñas pertenecientes a los Hogares Comunitarios del ICBF-Zona Zipaquirá se encontraron prevalencias de CIT y CIT severa que superan el 64 y el 50% respectivamente. Tal como se ha visto en otras poblaciones, la caries dental en niños en edad preescolar sigue siendo un problema, y es más preocupante el porcentaje alto de CIT severa, teniendo en cuenta cómo se afecta la calidad de vida y el riesgo de desarrollar caries dental en la dentición permanente.14)(20 Los hábitos de higiene oral reportaron, a través de la encuesta, que tanto las madres como los niños se cepillaban al menos 1 vez al día en un 68,8%, y en el examen clínico se observó un índice de O’Leary del 98,7%. Esto indica que el cepillado tiene un efecto diferente en cada individuo y la frecuencia del mismo no necesariamente se ve reflejada en una remoción eficaz de la biopelícula.21
Se indagó sobre los hábitos de higiene oral de la madre porque ellas replican estas prácticas en sus hijos. Contrariamente a lo esperado, no se encontró asociación de la CIT con el índice de O’Leary, el hábito del biberón en los niños, ni con el nivel educativo de la madre. Sin embargo, los resultados del estudio son consistentes con la literatura, en la que se muestra que un mejoramiento en los conocimientos sobre la salud no conduce a largo plazo a cambios en los comportamientos.14)(22
El 74,9% del grupo de estudio reportó uso de biberón con una asociación estadísticamente significativa entre CIT severa, horario de consumo de biberón en la noche, biberón endulzado y hábito de dormir con éste. Esta misma asociación fue reportada por Reissie y Douglas,23 Tinanoff 24 y Declerck y colaboradores.25 Los factores dietéticos asociados significativamente a la CIT severa se relacionan con la frecuencia, el tiempo y la cantidad de consumo de azúcar. En 1956, Schneyer y colaboradores 26) demostraron que la capacidad del tampón y las propiedades antimicrobianas de la saliva están estrechamente relacionadas con las tasas de flujo de saliva. Las prácticas de alimentación que incluyen la ingesta frecuente de azúcares en la noche, cuando el flujo salivar disminuye, producen un aumento en el riesgo de CIT.27
A pesar de que el 87,4% de la población estudiada se encuentra dentro del Sistema General de Seguridad Social en Salud (SGSSS), el 59,9% de los infantes fueron llevados al odontólogo después del primer año de vida. Es probable que se lleven más a la consulta odontológica para recibir un tratamiento restaurador y no preventivo, lo que concuerda con Finlayson y colaboradores.12 Esta situación puede ser consecuencia de la falta de información de los padres acerca de la política pública y de las estrategias que se desarrollan para el cuidado de la salud oral como un contribuyente a la salud integral en la primera infancia.28
En cuanto a la valoración por medio de la escala abreviada de neurodesarrollo, en la sumatoria de las cuatro áreas se encontró una prevalencia del 80%, que corresponde o está por encima del rango medio de calificación. Sin embargo, la prevalencia de alerta es de 17,8%, siendo la audición y lenguaje el área más comprometida. Es decir, cerca de uno de cada cinco niños en la población estudiada amerita una valoración y cuidado detallado por la red de servicios de seguridad social dispuestos para procurar el adecuado cuidado, y requiere de una intervención competente que aborde la alerta existente en el tema de neurodesarrollo. Sin embargo, se encuentra asociación estadísticamente significativa entre CIT y mejores resultados del neurodesarrollo según la EAD.
Adicionalmente, la caries dental en la primera infancia afecta la calidad de vida, y como consecuencia puede influir en el comportamiento del niño, lo cual coincide con Abanto y colaboradores, quienes concluyeron que la gravedad de la caries de la infancia temprana y un bajo nivel socioeconómico tienen un impacto negativo en la calidad de vida de los preescolares.29
La elevada prevalencia en las alteraciones del crecimiento y el desarrollo corresponde a acciones evitables con actividades de promoción de la salud y prevención de la enfermedad. Supone además evitar que las condiciones detectadas empeoren y que las potenciales secuelas no incidan negativamente en la futura adaptación a una forma de vida autónoma y productiva. Definir estos procesos de una manera articulada y evidenciable dentro de las políticas públicas es un objetivo que contribuye a la disminución de las inequidades evitables y que, combinado con una educación de calidad, puede llevar a la generación del capital humano necesario para el desarrollo de la sociedad.
Según Franco,30 con relación a la salud bucal, los diferentes programas preventivos y resolutivos se han concentrado en la población escolar, dejando de lado las necesidades prioritarias de atención para la población menor de 5 años. La población socioeconómicamente vulnerable resulta más afectada en cuanto a la presencia de patologías orales, así como mayores dificultades de acceder a los servicios de salud oral. Adicionalmente, es frecuente observar en los padres y cuidadores principales el desconocimiento de la importancia de las condiciones bucodentales de la población en la primera infancia, debido al carácter temporal de la dentición.31
Es importante comentar las fortalezas y limitaciones de este estudio. Se contó con un equipo multidisciplinario que permitió el abordaje integral del problema de salud de interés. En segundo lugar, se debe tener en cuenta la poca probabilidad de haber incurrido en sesgo de selección, dado el tipo de muestreo utilizado. Como limitaciones, a pesar del tamaño de muestra recolectado no se establecieron relaciones causales debido al diseño del estudio.
CONCLUSIONES Y RECOMENDACIONES
Los resultados derivados de este trabajo corroboran la relevancia de la CIT como una enfermedad altamente prevalente. En este estudio, la CIT fue particularmente frecuente en poblaciones con bajos ingresos e inadecuados hábitos de higiene oral y de visita al odontólogo.
Es imperativo ofrecer un abordaje integral al cuidado de los problemas prevalentes de la infancia, que vaya más allá de la supervivencia, buscando alcanzar la garantía del derecho al desarrollo de las potencialidades. Más aún, la educación de los diferentes cuidadores debe conducir a la activación de un sistema integral de intervención que restablezca, hasta donde sea posible, el derecho individual a la salud que se integre armónicamente desde el ambiente a la pendiente de la conquista de su dotación biológica.
REFERENCES
1. Burt BA, Pai S. Does low birth weight increase the risk of caries? A systematic review. J Dent Educ 2001; 65(10): 1024-1027 [ Links ]
2. Sheiham A. Dental caries affects body weight, growth and quality of life in pre-school children. Br Dent J 2006; 201(10): 625-626. [ Links ]
3. American Academy on Pediatric Dentistry, American Academy of Pediatrics. Policy on early childhood caries (ECC): classifications, consequences, and preventive strategies. Pediatr Dent 2008-2009; 30(7 Suppl): 40-43. [ Links ]
4. Franco AM, Santamaría A, Kurzer E, Castro L, Giraldo M. El menor de seis años: situación de caries y conocimientos y prácticas de cuidado bucal de sus madres. Rev CES Odont 2004; 17(1): 19-29. [ Links ]
5. Saldarriaga A, Arango CM, Cossio M, Arenas A, Mejía C, Mejía E et al. Prevalencia de caries dental en preescolares con dentición decidua Área Metropolitana del Valle de Aburrá. Rev CES Odont 2009; 22(2): 27-34 [ Links ]
6. Ramírez BS, Escobar G, Franco AM, Martínez MC, Gómez L. Caries de la infancia temprana en niños de uno a cinco años. Medellín, Colombia, 2008. Rev Fac Odontol Univ Antioq 2011; 22(2): 164-172. [ Links ]
7. Colombia. Ministerio de Salud y Protección Social. IV Estudio Nacional de Salud Bucal. ENSAB IV: Situación en Salud Bucal. Minsalud: Bogotá, 2014. [ Links ]
8. Berkowitz R. Causes, treatment and prevention of early childhood caries: a microbiologic perspective. J Can Dent Assoc 2003; 69(5): 304-307. [ Links ]
9. Griffin SO, Gooch BF, Beltrán E, Sutherland JN, Barsley R. Dental services, cost, and factor associated with hospitalization for medicaid-elegible children, Louisiana 1996-97. J Public Health Dent 2000; 60(1): 21-27. [ Links ]
10. Schwartz S. A one-year statistical analysis of dental emergencies in a pediatric hospital. J Can Dent Assoc 1994; 60(11): 959-968. [ Links ]
11. Vanobbergen J, Martens L, Lesaffre E, Bogaerts K, Declerck D. The value of baseline multiple caries risk assessment model in the primary dentition for the prediction of caries incidence in the permanent dentition. Caries Res 2001; 35(6): 442-450. [ Links ]
12. Finlayson TL, Siefert K, Ismail AI, Sohn W. Psychosocial factors and early childhood caries among low-income African-American children in Detroit. Community Dent Oral Epidemiol 2007; 35(6): 439-448. [ Links ]
13. Williamson R, Oueis H, Casamassimo PS, Thikkurissy S. Association between early childhood caries and behavior as measured by the Child Behavior Checklist. Pediatr Dent 2008; 30(6): 505-509. [ Links ]
14. Colak H, Dülgergil CT, Dalli M, Hamidi MM. Early childhood caries update: a review of causes, diagnosis and treatments. J Nat Sci Biol Med 2013; 4(1): 29-38 [ Links ]
15. Douglass JM, Douglass AB, Silk HJ. A practical guide to infant oral health. Am Fam Physician 2004; 70(11): 2113-2120. [ Links ]
16. Sheiham A. Dental caries affects body weight, growth and quality of life in pre-school children. Br Dent J 2006; 201(10): 625-626. [ Links ]
17. Kay EJ, Locker D. A systematic review of the effectiveness of health promotion aimed at improving oral health. Community Dent Health 1998; 15(3): 132-144. [ Links ]
18. WHO Multicentre Growth Reference Study Group. WHO Child Growth Standards: Methods and development: Length/height-for-age, weight-for-age, weight-for-length, weight-for-height and body mass index-for-age. Geneva: World Health Organization, 2006. [ Links ]
19. Colombia. Ministerio de Salud. Escala abreviada de desarrollo. Bogotá: Minsalud, 1999. [ Links ]
20. Núñez FL, Sanz BJ, Mejía LG. Caries dental y desarrollo infantil temprano. Estudio piloto. Rev Chil Pediatr 2015; 86(1): 38-42 [ Links ]
21. Nyvad B. The role of oral hygiene. En: Fejerskov O, Nyvad B, Kidd E (Eds). Dental caries: The disease and its clinical management. 3 ed. Singapore: Wiley-Blackwell, 2015. p. 277-285. [ Links ]
22. Kay EJ, Locker D. Is dental health education effective? A systematic review of current evidence. Community Dent Oral Epidemiol 1996; 24(4): 231-235. [ Links ]
23. Reissie S, Douglass JM. Psychosocial and behavioral issues in early childhood caries. Community Dent Oral Epidemiol 1998; 26(1 Supl): 32-44. [ Links ]
24. Tinanoff N, Palmer CA. Dietary determinants of dental caries and dietary recommendations for preschool children. J Public Health Dent 2000; 60(3): 197-206. [ Links ]
25. Declerck D, Leroy R, Martens L, Lesaffre E, Garcia-Zattera MJ, Vanden-Broucke S et al. Factors associated with prevalence and severity of caries experience in preschool children. Community Dent Oral Epidemiol 2008; 36(2): 168-178. [ Links ]
26. Schneyer LH, Pigman W, Hanahan L, Gilmore RW. Rate of human parotid, sublingual, and submaxillary secretions during sleep. J Dent Res 1956; 35(1): 109-114. [ Links ]
27. Milgrom P, Riedy CA, Weinstein P, Tanner AC, Manibusan L, Bruss J. Dental caries and its relationship to bacterial infection, hypoplasia, diet, and oral hygiene in 6- to 36-month-old children. Community Dent Oral Epidemiol 2000; 28(4): 295-306. [ Links ]
28. Colombia. Ministerio de Salud. Resolución número 412 de 2000 (febrero 25): Por la cual se establecen las actividades, procedimientos e intervenciones de demanda inducida y obligatorio cumplimiento y se adoptan las normas técnicas y guías de atención para el desarrollo de las acciones de protección específica y detección temprana y la atención de enfermedades de interés en salud pública. Bogotá: Minsalud , 2000. [ Links ]
29. Abanto J, Carvalho TS, Mendes FM, Wanderley MT, Bönecker M, Raggio DP. Impact of oral diseases and disorders on oral health-related quality of life of preschool children. Community Dent Oral Epidemiol 2011; 39(2): 105-114. [ Links ]
30. Franco AM, Ramírez S, Escobar G, Isaac M, Londoño PA. Barreras de acceso a los servicios odontológicos de niños y niñas menores de 6 años pertenecientes a familias desplazadas. Rev CES Odont 2010; 23(2): 41-48. [ Links ]
31. Medina-Solís CE, Maupomé G, Ávila-Burgos L, Casanova-Rosado JF, Vallejos-Sánchez AA, Segovia-Villanueva A. Utilización de servicios odontológicos de salud por niños menores de cinco años con seguridad social. Rev Mex Pediatr 2004; 71(5); 222-228. [ Links ]
Recibido: 29 de Septiembre de 2015; Aprobado: 11 de Octubre de 2016











 text in
text in