Introducción
El agrandamiento gingival (AG) o hipertrofia gingival es una condición patológica manifestada por el crecimiento excesivo y progresivo del tejido gingival de manera localizada o generalizada 1. El inicio del AG se ha relacionado con algunas enfermedades sistémicas, factores hormonales e idiopáticos 2,3. Otros factores etiológicos reconocidos por favorecer el AG son ciertos medicamentos, entre ellos los antihipertensivos (bloqueadores de calcio), anticonvulsivantes e inmunosupresores 4,5. Asimismo, se ha indicado que el AG es un efecto no deseado del tratamiento ortodóntico 6,7. En general, las características histológicas de la encía con AG incluyen la presencia de una hiperplasia epitelial, acantosis y un tejido conectivo con numerosas fibras de colágeno, así como una cantidad variable de fibroblastos gingivales, células inflamatorias y vasos sanguíneos 1,8. Entre las posibilidades de tratamiento para los pacientes con AG se encuentra el mantenimiento de una higiene oral óptima, y en los casos de crecimientos gingivales generalizados o difusos, la intervención quirúrgica es la opción terapéutica recomendada 9. Diversas hipótesis se han expuesto como probables factores etiológicos del AG en pacientes portadores de tratamiento ortodóntico. Entre ellas, la acumulación del biofilm bacteriano, la irritación química-mecánica de las bandas ortodónticas y reacciones alérgicas al níquel 7,10.
El AG tiene una prevalencia de más del 50 % en pacientes con ortodoncia 11. Hasta ahora es desconocida su patogénesis; sin embargo, los tejidos gingivales afectados parecen indicar una pérdida de equilibrio en la síntesis y degradación del colágeno 12. Es ampliamente conocido que uno de los componentes constituyentes de la matriz extracelular (MEC) del tejido conectivo gingival es el colágeno tipo I. Este tiene un rol esencial en el proceso de cicatrización y remodelación tisular 13. La producción excesiva de fibras de colágeno ya se había reportado como inductora de la fibrosis del tejido gingival 14-16. Por ello, dado su papel clave en la arquitectura del tejido gingival, el colágeno de tipo I podría ser un potencial marcador en la progresión de enfermedades que afectan la MEC gingival. No obstante, es escaso el conocimiento disponible sobre el colágeno tipo I en el AG en pacientes portadores de tratamiento ortodóntico. De tal manera que se hace necesario un estudio descriptivo que exponga la distribución y organización del colágeno de tipo I en estos tejidos gingivales. En consecuencia, el objetivo del artículo fue identificar la expresión inmunohistoquímica del colágeno tipo I en pacientes con AG por ortodoncia fija.
Materiales y métodos
Este fue un estudio observacional descriptivo que incluyó a diez sujetos atendidos en el Centro de Referencia de Hipertrofia Gingival de la Facultad de Odontología de la Universidad de Cartagena (Colombia). Estos se dividieron a conveniencia en dos grupos: el primero estuvo integrado por sujetos periodontalmente sanos no portadores de ortodoncia (control: n = 5) y el segundo por individuos diagnosticados con AG generalizado, portadores de tratamiento de ortodoncia (test: n = 5). Se seleccionaron exclusivamente individuos mayores de 18 años, en buen estado de salud sistémica, no consumidores de fármacos anticonvulsivantes, inmunosupresores o bloqueadores de calcio. Se excluyeron pacientes con periodontitis o con signos radiográficos de pérdida ósea y aquellos individuos sometidos a cirugías periodontals inferiores a un año. A los participantes se les informó sobre los objetivos del estudio y firmaron el formato de consentimiento informado, en concordancia con lo establecido por el Comité de Ética en Investigaciones de la Universidad de Cartagena (n.° 349902016) y los estándares éticos presentes en la Resolución 008430 de 1993 del Ministerio de Salud de Colombia y la Declaración de Helsinki 17.
Para la recolección de las muestras de tejido gingival, inicialmente, los pacientes fueron objeto de un examen clínico extra e intraoral. Antes de proceder a la intervención quirúrgica, a todos los individuos les fue realizada una fase higiénica periodontal, con el propósito de disminuir la carga bacteriana, mediante el empleo de instrumentación ultrasónica y manual de los cálculos dentales. Así mismo, se informó a cada participante sobre técnicas y la importancia de una adecuada higiene oral. Estos procedimientos garantizaron un índice de placa de O'Leary ≤15 %, como requisito para proceder a la cirugía indicada. En el grupo control las muestras se obtuvieron luego de un alargamiento coronal, indicado por razones estéticas. En el grupo test se recuperaron los tejidos después de la gingivectomía. Las cirugías las llevó a cabo un solo periodoncista calibrado previamente y luego de haber empleado anestesia infiltrativa con lidocaína al 2 % y epinefrina 1:80 000 en el área quirúrgica y mediante el uso de un bisturí Bard-Parker hoja número 15. Los cortes de tejido gingival se realizaron en virtud de los requerimientos de cada paciente. Una adecuada cicatrización y la satisfacción de cada paciente se constataron en evaluaciones desde los 7 días del posoperatorio.
Las biopsias obtenidas se lavaron en una solución salina tamponada con fosfato (PBS 1X, Gibco™), seccionadas entre 3 y 5 mm3 aproximadamente y fijadas en paraformaldehído tam-ponado al 4 % durante 48 h. A continuación, se deshidrataron los tejidos en baños crecientes de etanol, xileno e incluidos en parafina. De cada bloque obtenido se realizaron cortes seriados de 5 mm en un micrótomo Leica RM2125 RST y depositados en un portaobjetos de adhesión con polisina (Thermo Scientific™). Por último, se seleccionaron dos láminas consecutivas para la coloración rojo sirio/verde rápido (identificación global de las fibras de colágeno) y dos láminas para la inmunolocalización del colágenos de tipo I por paciente. Cada lámina constaba de tres cortes de tejido gingival.
En la coloración rojo picrosirius/verde rápido, los cortes de tejido gingival presentes en cada lámina se sumergieron en baños de xileno (Leica Biosystems) y se depositaron en concentraciones decrecientes de alcohol (100 %, 95 %, 80 %, 60 % y 30 %) durante 5 min cada uno. Posteriormente, se colorearon con verde rápido al 0.03 % durante 20 min, seguida de la tinción rojo sirio al 0.1 % durante 5 min, con enjuagues en agua destilada de por medio. Finalmente, los cortes se deshidrataron, se lavaron en xileno y se montaron en un medio de montaje anhidro (DPX, Sigma-Aldrich).
Para el estudio inmunohistoquímico, una vez se desparafinaron las secciones de tejidos en xileno y etanol, se procedió a incubarlos en un tampón de citrato pH6 durante 20 min a 97 °C. Luego, se realizó el bloqueo de las peroxidasas endógenas con peróxido de hidrógeno al 3 % durante 15 min. Una vez realizados 3 lavados por 5 min en una solución salina tamponada con Tris (TBS 1X, Gibco™) y monolaurato de polioxietileno (20 sorbitano o Tween®20) a 0.05 % (3 x 5 min) se procedió al bloqueo de los sitios específicos con suero normal de caballo (Vector Laboratories) durante 20 min. Después, los cortes se incubaron con el anticuerpo monoclonal primario anticolágeno de tipo I (Mouse monoclonal antibody Type I, dilución 1:500, clone COL-1, Sigma-Aldrich), durante la noche a 4 °C. Al día siguiente, previo lavado en TBS 1X/Tween®20 a 0.05 % (3 x 5 min), las cortes estuvieron en contacto 30 min con el anticuerpo secundario biotinilado antimouse (Vector Laboratories).
A continuación, las tejidos se lavaron e incubaron con RTU VECTATASTAIL ® ABC (Vector Laboratories) durante 30 min. Posteriormente, se procedió al revelado utilizando una solución de sustrato de peroxidasa durante 4 min. La reacción fue detenida en lavados sucesivos con agua destilada. Finalmente, los tejidos fueron contracoloreados con Hematoxilina de Mayer durante 30 s, deshidratados en etanol, xileno y montados con DPX. Las observaciones se lograron mediante el uso de un microscopio óptico Leica DM 500 conectado a una cámara fotográfica.
Resultados
Los aspectos morfológicos del epitelio y del tejido conectivo, incluyendo la identificación de las fibras de colágeno en los sujetos del grupo control y del grupo test, fueron posibles gracias a la coloración rojo picrosirius/verde rápido (figura 1). En el grupo control se pudo constatar un epitelio estratificado con prolongaciones epiteliales proyectadas hacia el tejido conectivo. Las células de la capa basal presentaban una forma cuboidal con núcleos redondos. Estas células se distribuían longitudinalmente y de forma perpendicular a la membrana basal. La capa espinosa presentaba células poliédricas con escasos espacios intercelulares. Por su parte, la capa granulosa con núcleos ovalados se diferenciaba de la capa de queratina, situada en la zona más externa del tejido epitelial (figuras 1A y 1B). En el tejido conectivo se identificaron fibras de colágeno distribuidas en toda su extensión, incluyendo la lámina basal. Estas fibras se disponían de manera horizontal y longitudinal, algunas de ellas identificadas alrededor de vasos sanguíneos y células inflamatorias. Los vasos sanguíneos eran de pequeños calibres y distribución homogénea en todo el tejido conectivo, tanto en la proximidad de la lámina basal como en la zona profunda del tejido conectivo (figuras 1B y 1C).
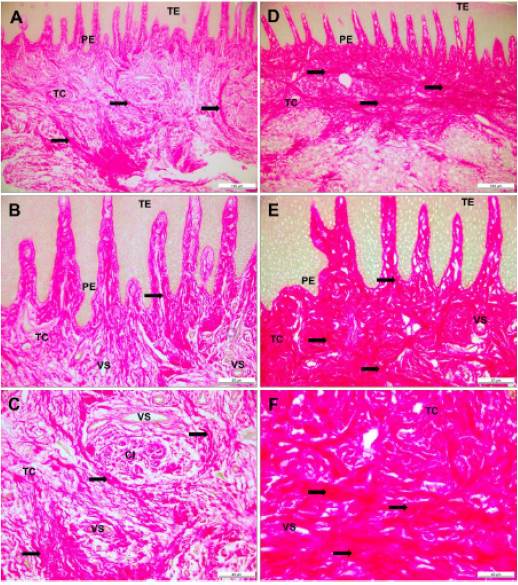
TE: tejido epitelial; PE: prolongaciones epiteliales; TC: tejido conectivo; VS: vasos sanguíneos; CI: células inflamatorias. Flecha negra: fibras de colágenos. Barra negra: 100 µm (A y D) y 40 µm (B, C, E y F).
Figura 1 Microfotografía de tejido gingival de individuo sano y de un paciente con agrandamiento gingival portador de tratamiento ortodóntico. (A, B y C) Fibras de colágenos distribuidas en la lámina basal y tejido conectivo en individuo sano. (D, E y F) Abundante presencia de fibras de colágeno en la lámina basal y zona subyacente del paciente con agrandamiento gingival por ortodoncia. Coloración rojo picrosirius/verde rápido.
En el grupo test todos los pacientes registraron un tejido epitelial hiperplásico con paraqueratosis y acantosis. Las células de la capa basal eran cuboides y poliédricas, principalmente en aquellas prolongaciones epiteliales fusionadas y con aumento no cuantificable de su diámetro. Fue constatada una escasa organización de las líneas celulares presentes en todas las capas epiteliales. De hecho, las células de la capa espinosa y granulosa registraron amplios espacios entre ellas. Asimismo, en este grupo se registró un tejido fibroso que remplazaba en casi todo el espesor, la lámina propia y la zona profunda del tejido conectivo. Este tejido fibroso estaba formado por haces gruesos de fibras de colágeno, fuertemente coloradas mediante la tinción rojo picrosirius/verde rápido y dispuestas al azar. Las fibras eran transversales, oblicuas, longitudinales o distribuidas paralelamente. Ellas rodeaban numerosos vasos sanguíneos dilatados y células inflamatorias (figuras 1D y 1E). En relación con las fibras de colágeno del grupo control, el tejido fibroso hallado en el grupo test dificultó la identificación de otros elementos de la MEC, exceptuando los vasos sanguíneos (figura 1E y 1F).
Se identificó el colágeno tipo I y presentó una distribución en todo el tejido conectivo de los individuos pertenecientes al grupo control y grupo test (figura 2). En los participantes del grupo control se evidenció un colágeno de tipo I, dispuesto de manera homogénea en todo el tejido conectivo (figuras 2A y 2B). En el tejido conectivo de los pacientes del grupo test se registró un notable aumento de fibras de colágeno de tipo I en la lámina propia y toda la extensión del tejido, en comparación con los individuos sanos. El colágeno de tipo I siempre tuvo una disposición en paquetes densos. En la lámina propia se registró que las fibras de colágeno tipo I eran gruesas y se disponían aleatoriamente y muchas entre ellas, con orientación perpendicular al epitelio gingival (figuras 2C y 2D). En las fibras de colágeno tipo I en los tejidos de pacientes del grupo test fue apreciada una tinción inmunológica intensa donde pocas veces se evidenciaron espacio entre ellas, contrariamente a las fibras de colágeno tipo I identificadas en los individuos del grupo control (figuras 3A-3F).

TE: tejido epitelial; PE: prolongaciones epiteliales; TC: tejido conectivo; VS: vasos sanguíneos; CI: células inflamatorias. Núcleos en violeta. Flecha negra: fibras de colágenos tipo I. Barra negra: 100 µm (A y C) y 40 µm (B y D).
Figura 2 Immunolocalización de colágeno tipo I en tejido gingival de individuo sano (A y B) y paciente con agrandamiento gingival con tratamiento ortodóntico (C y D). Nótese la abundante presencia de colágeno tipo I en la lámina basal y en la zona profunda del tejido conectivo en el paciente del grupo test.

PE: prolongaciones epiteliales; TC: tejido conjuntivo; VS: vasos sanguíneos; CI: células inflamatorias. Núcleos en violeta. Flecha negra: fibras de colágenos tipo I (en marrón). Barra negra: 40 µm (A y D) y 10 µm (B, C, E y F).
Figura 3 Inmunodetección de colágeno tipo I en el tejido gingival de individuo sano (A, B y C) y paciente con agrandamiento gingival portador de tratamiento ortodóntico (D, E y F).
Discusión
El presente estudio piloto identificó la expresión y distribución de las fibras de colágeno tipo I en pacientes con AG por ortodoncia fija e individuos sanos. Ello no impidió poner en evidencia, a través de un estudio histológico, la presencia de un tejido epitelial hiperplásico con prolongaciones epiteliales de gran tamaño y algunas de ellas fusionadas entre sí. Estas características coinciden con hallazgos tisulares descritos en pacientes con AG18-20. La abundante presencia de elementos constituyentes de la MEC, particularmente del colágeno tipo I, es un hallazgo que se ha descrito también en pacientes con AG de diversos orígenes etiológicos.
En estos estudios se constata que la acumulación del colágeno tipo I es uno de los principales efectos derivados del sobrecrecimiento gingival 14,21. Sin embargo, de acuerdo con la revisión bibliográfica llevada a cabo, en los pacientes con AG portadores de tratamiento de ortodoncia, el colágeno tipo I no se había caracterizado mediante la técnica de inmunohistoquímica. Aunque los análisis presentados aquí fueron hechos en una población reducida de pacientes afectados por el AG asociado con el tratamiento de ortodoncia, el aumento del colágeno tisular y la formación de gruesos haces en el tejido conectivo fueron aspectos histológicos evidentes y comunes a todos los pacientes del grupo test. Estos resultados son similares a los reportados en pacientes con AG idiopático y AG de tipo hereditario 22,23.
El incremento de colágeno registrado en los pacientes con AG por ortodoncia continúa por resolverse. Empero, la presencia de un tejido conectivo fibrótico puede ser la consecuencia de un desequilibrio entre la síntesis y degradación de elementos de la MEC. Esta perturbación podría implicar un aumento en la síntesis del colágeno por parte de los fibroblastos gingivales o la disminución de la apoptosis de estas células, mediada por la expresión de FOXO y las caspasas 3 y 8, como ha sido señalado en estudios desarrollados en pacientes con AG24,25. Por otro lado, es conocido que la biosíntesis de colágeno, que inicia con los polipéptidos procolágenos y continúa con la formación de cadenas de triples hélices, es un evento fisiológico que requiere la participación de la proteína de choque térmico 47 (HSP47). Varios estudios en pacientes con AG han informado un aumento del colágeno tipo I y de la proteína HSP47, una chaperona molecular específica del colágeno, capaz de reconocer las secuencias de aminoácidos hidrofóbicos del colágeno (Gly-Pro-Hyp) y facilitadora de la secreción del colágeno de manera correcta 14,23,26.
Asimismo, estudios in vitro en fibroblastos gingivales de pacientes con AG han documentado un incremento del factor de crecimiento transformante β (TGF-β1), elemento asociado con una tasa elevada en la síntesis de proteínas de la matriz, incluyendo el colágeno tipo I 27,28. Estos resultados sugieren que la proteína HSP47 es crucial en la elaboración del colágeno tipo I; mientras que la acentuación en la producción de TGF-β1 parece inducir la acumulación de fibras de colágeno en el tejido gingival de pacientes con AG. Serán necesarios futuros estudios para aclarar el rol de la HSP47 y TGF-β en el AG inducido por el tratamiento ortodóntico.
De igual manera, modificaciones en la expresión de las metaloproteinasas de la matriz (MMP), enzimas fundamentales en la regulación de los componentes de la MEC, es otro factor que podría estar implicado en el incremento de las fibras de colágeno en los tejidos gingivales de pacientes con AG portadores de ortodoncia. Algunos estudios han demostrado concentraciones bajas de MMP-1 y MMP-2 en fibroblastos gingivales de pacientes con AG29,30. La MMP-1 es conocida como una colagenasa que degrada el colágeno intersticial, al igual que la MMP-2 30, y aunque los mecanismos que involucran los efectos de las tensiones mecánicas sobre la proliferación y síntesis de la MEC, incluyendo el colágeno tipo I, no son aún claros, un estudio que investigó los efectos de las fuerzas mecánicas sobre la proliferación de fibroblastos gingivales y la síntesis de la MEC reportó un aumento significativo en la proliferación celular y la expresión de colágeno tipo I e indicó una disminución en la expresión de MMP-1. En este mismo reporte, cuando los autores utilizaron un inhibidor del TGF-β1, se pudo constatar una atenuación de los efectos de las fuerzas mecánicas sobre la proliferación de fibroblastos y expresión de colágeno tipo I y la MMP-1 31. El conjunto de estos hallazgos sugiere la importancia del TGF-β1 en el aumento del colágeno de tipo I en las alteraciones inducidas por las fuerzas mecánicas.
Considerando que la presencia de la aparatología ortodóntica puede dificultar la adecuada higiene oral, no descartamos que el estrés mecánico generado por las fuerzas aplicadas y el empleo de los dispositivos ortodónticos sean claves en la remodelación del colágeno tisular de los pacientes con AG, dado que todos los pacientes analizados presentaban un índice de O'Leary ≤15 %. Por ello, los resultados obtenidos en este estudio inmunohistoquímico piloto abren la posibilidad de explorar -mediante técnicas de biología celular y molecular- la fisiopatología del AG inducido por las fuerzas mecánicas. Estos análisis incluyen la expresión de proteínas moduladoras e intervinientes en el equilibro del colágeno, particularmente el colágeno tipo I. Sin embargo, es posible que no solamente sea este tipo de colágeno el involucrado en la fibrosis observada en el tejido gingival de pacientes con AG portadores de ortodoncia. Ante ello, estudios por microscopia de luz polarizada y por microscopia electrónica de transmisión serían pertinentes para complementar y distinguir el patrón morfológico de diferentes tipos de colágenos presentes en el tejido gingival de pacientes con AG por ortodoncia.
El tejido gingival de pacientes con AG portadores de ortodoncia fija se caracteriza por la acumulación de fibras de colágeno, entre estas el colágeno tipo I. Así, es probable que la tensión mecánica sea responsable de las reacciones fibróticas durante el tratamiento ortodóntico.















