Introducción
Más del 70 % de los pacientes hospitalizados no recibe un tratamiento suficiente para el alivio del dolor agudo, y ello genera un fuerte impacto en su calidad de vida y recuperación (1,2). El alivio del dolor debe tener un enfoque integral que reúna tratamientos no farmacológicos, farmacológicos, evaluación del impacto emocional, análisis del contexto sociocultural y comorbilidades (3). Sin embargo, debido a la falta de competencias para realizar este abordaje, las actividades de alivio de dolor se limitan a interpretarlo como “una simple experiencia sensorial”, encasillada en el mejor de los casos en guías de manejo no individualizado y que carecen de flexibilidad y adaptabilidad a diferentes escenarios (3).
El alivio del dolor es considerado un derecho fundamental y un deber por parte del personal de salud (4). En 1996, durante su discurso como presidente de la Sociedad Americana de Dolor, James Campbell (5) se refirió al dolor como el quinto signo vital, a fin de animar al personal de salud a evaluar el dolor de los pacientes. Dadas las consecuencias de esta iniciativa, que inicialmente alertó frente al inadecuado tratamiento de dolor, y que luego llevó al uso indiscriminado de opioides, se requiere un gran compromiso, conocimiento y seguimiento de los pacientes con dolor para lograr un balanceado tratamiento de este y evitar la sobremedicación de analgésicos y sus efectos secundarios (6).
La Joint Commission on Accreditation of Healthcare Organizations, en su aparte de estándares para alivio del dolor, se ha encargado de crear guías específicas para su manejo con el fin de educar al personal de salud y generar lineamientos a las instituciones para el correcto seguimiento y tratamiento del dolor agudo (7). Actualmente, el abuso de opioides representa un problema de salud pública, por lo que dichas guías han precisado reformas para mantener el equilibrio entre un buen control y el uso apropiado y racional de estos medicamentos (8). De esta manera, se busca mayor conciencia sobre el alivio del dolor y la prescripción responsable de analgésicos (1,9).
En el presente artículo se describen los hallazgos obtenidos en el proceso de evaluación de los conocimientos basales del personal de salud en un hospital de alta complejidad, Hospital Universitario San Ignacio (HUSI), durante el proceso de sensibilización para el alivio del dolor, en el marco de su proceso de acreditación. Así, se evaluó la necesidad de educar y capacitar al personal de salud en el manejo del dolor para lograr estándares institucionales de calidad. En marzo de 2016, el Instituto Colombiano de Normas Técnicas y Certificación otorgó al HUSI una acreditación por sus altos estándares de calidad en sus componentes hospitalario y ambulatorio. Este proceso llevó más de seis años y requirió que la institución llevara a cabo ajustes y adecuaciones administrativas y asistenciales (10).
Materiales y métodos
Se realizaron encuestas al personal de salud (médicos, enfermeras, auxiliares de enfermería y personal administrativo) del hospital antes de una actividad de capacitación para el alivio del dolor. Todos los participantes fueron voluntarios que leyeron de manera previa la finalidad y las características de la encuesta.
Los formatos fueron anónimos para proteger la identidad y la información personal del participante, así como para evitar sesgos en las respuestas. La autonomía fue respetada en su totalidad, y se les dio el derecho de retirarse de la investigación en el momento en que ellos decidieran, así, el cuestionario no estuviera completo. El presente estudio observacional fue hecho con fines académicos en la generación de porcentajes y estudios de orden estadístico.
Selección y descripción de los participantes. Se empleó un muestreo por conveniencia sin intención de buscar una población con conocimientos específicos acerca del tema. Se encuestaron profesionales de la salud, con diferente grado de entrenamiento, de diferentes áreas, vinculados al HUSI, con el fin de obtener una muestra de lo que sería el equipo interdisciplinario a cargo del alivio del dolor.
Información técnica. La información fue recolectada por medio de una encuesta autodiligenciada, compuesta por 11 puntos. Se realizaron 361 encuestas, de las cuales se analizaron 358 y se excluyeron 3, por encontrarse aquellas incompletas en más del 50 %.
En dicho cuestionario se evaluaron y analizaron distintas variables:
Caracterización de los encuestados, basándose en el nivel de formación, edad y tiempo de servicio en la institución (HUSI).
Percepción sobre la importancia, seguimiento y manejo del alivio del dolor en la institución.
Seguimiento y manejo del alivio del dolor realizado por el encuestado.
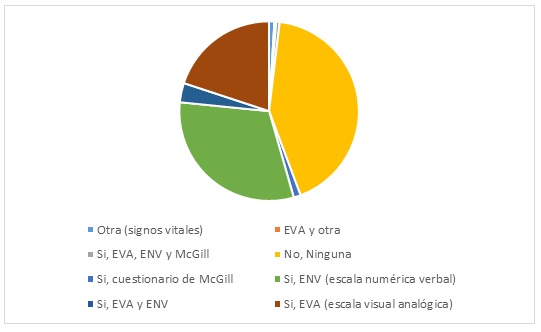
Metodología y escalas que se utilizan en la institución para valorar la intensidad del dolor.
Conducta que siguen y manejo en un paciente con dolor.
Percepción frente al uso de analgésicos como los opioides.
Vía de administración para la analgesia.
Pertinencia de interconsulta para clínica del dolor.
Resultados
Se obtuvieron 358 encuestas de 11 preguntas, diligenciadas por el personal asistencial del HUSI. En cuanto a la relevancia del alivio del dolor intrahospitalario, el 100 % de los encuestados lo considera extremadamente o muy importante (figura 1). El 61,9 % de la población evaluada tiene la percepción de un control insuficiente del dolor en los pacientes (figura 2). El 10,3 % nunca pregunta ni registra en la historia clínica electrónica el dolor de los pacientes; un 2,5 % adicional considera hacerlo solo en el paciente posquirúrgico y el 31 % lo hace de manera irregular (figura 3). A la hora de identificar el dolor de moderado a severo, el 55,3 % toma una conducta tendiente a aliviarlo (figura 4). En el momento de evaluar el dolor, el 77,6 % de los encuestados usa una escala con el fin de objetivarlo (figura 5); sin embargo, el 44,2 % desconoce las herramientas que tiene la historia clínica electrónica para su registro (figura 6). El 89,9 % de las personas considera que se debe evaluar el dolor de los pacientes con cada encuentro que ocurre entre el personal asistencial y el paciente (figura 7). En caso de falla terapéutica con el esquema analgésico formulado, el 93,5 % considera pertinente un cambio terapéutico con orden médica (figura 8). El 45,2 % y el 46 % tiene la percepción de que la mejor ruta de administración para los analgésicos es la vía oral e intravenosa, respectivamente (figura 9). En cuanto al uso de opioides potentes en pacientes hospitalizados, el 74 % considera que se pueden usar de forma rutinaria con orden médica y un 22,9 % piensa que solo deben ser formulados por parte de la clínica de dolor (figura 10). El 75,9 % de los encuestados percibe necesario solicitar una interconsulta a clínica de dolor solo cuando el esquema analgésico formulado resulta inefectivo; sin embargo, el 33,8 % la solicitaría en todos los pacientes, inclusive antes de haber intentado algún esquema analgésico (figura 11).

Figura 1 ¿Qué tan importante es el alivio del dolor en el marco del tratamiento global de un paciente durante la hospitalización?
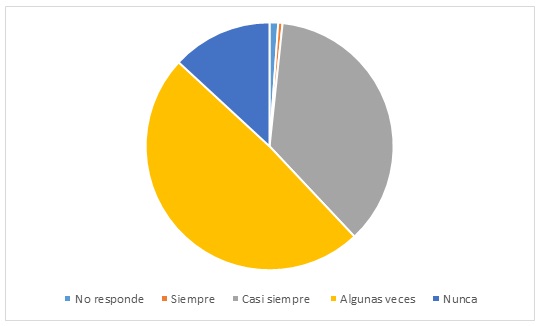
Figura 2 ¿Considera que es adecuado el control del dolor de los pacientes hospitalizados en el HUSI?

Figura 4 ¿Con qué frecuencia al detectar a un paciente con dolor toma una conducta tendiente a aliviarlo?
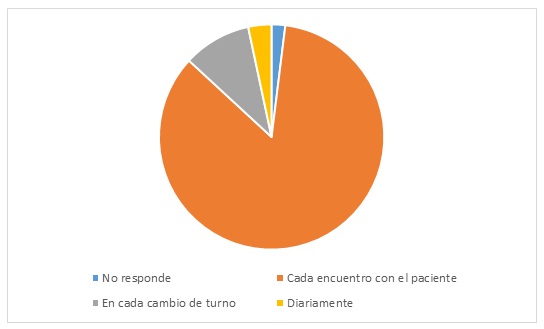
Figura 7 ¿Con qué frecuencia considera usted que debe ser evaluado el dolor de los pacientes hospitalizados?

Figura 8 Si al paciente, no obstante de ser formulado un esquema analgésico, le persiste un dolor de moderado a severo, ¿cuál es la conducta que debe seguir?

Figura 9 ¿Cuál es la mejor ruta de administración de analgésicos para los pacientes hospitalizados con vía oral?
Discusión
Varios autores han documentado la falta de conocimiento del personal de salud en cuanto a la anatomía y fisiología del dolor, la evaluación y las diferencias entre dolor agudo y crónico, así como en el manejo de este (11). Mediante los datos, se resalta la importancia y necesidad de la educación interdisciplinaria en la atención del alivio del dolor, y aunque todos los participantes consideran que es muy importante, más de la mitad tiene la percepción de que este no se controla de manera adecuada. Este fenómeno puede deberse a aspectos relacionados con el pobre reconocimiento y manejo que tiene el personal de la salud en cuanto al alivio del dolor (12). Se evidenciaron vacíos con respecto al registro del dolor por parte del personal de salud, así como el conocimiento de la vía correcta para la administración de los analgésicos, las escalas disponibles para la evaluación del dolor y el momento adecuado para interconsultar a la clínica de dolor.
Se percibe que en el hospital, el 61,9 % de los pacientes con dolor agudo no recibe tratamiento adecuado, dato concordante con la literatura sobre el tema (1). La comunicación efectiva y dirigida con el paciente permite que este manifieste la presencia de dolor y lo describa en detalle (12); sin embargo, casi la tercera parte de la población pregunta y registra de manera irregular el dolor de los pacientes. Si bien dos terceras partes de los encuestados identifican la necesidad de evaluar el dolor en la historia clínica electrónica, más del 40 % desconoce la estructura de las principales herramientas para hacerlo, lo que implica poca familiaridad con las escalas disponibles para objetivar el síntoma doloroso.
Alrededor de la mitad de la población encuestada considera que la mejor ruta de administración para los analgésicos es la intravenosa, a pesar de que los hallazgos sobre el tema registran que la mejor vía es la oral, si se encuentra disponible (13).
Ante la ignorancia en el abordaje y tratamiento del dolor, es lógico que se piense en recurrir a la clínica de dolor institucional, de tal manera que tres cuartas partes de la población encuestada percibe necesario solicitar una interconsulta con clínica de dolor cuando el esquema analgésico resulta inefectivo (14). No obstante, la tercera parte restante solicita apoyo de esta instancia sin haber intentado algún esquema analgésico.
Conclusión
El abordaje integral y multidisciplinario del dolor es un elemento clave para evaluar la calidad de un servicio de salud. La falta de competencias por parte del personal de salud a este respecto es una limitante significativa para lograr buenos resultados. Una vez evidenciado el problema, se pueden generar planes de mejora tendientes a capacitar y lograr la competencia del personal de salud, mediante métodos virtuales y talleres.
Al permear los servicios con un programa en alivio del dolor, se empodera al personal de salud para un buen manejo y seguimiento de este. Con lo anterior se mejoraría la calidad de atención, disminuirían los costos de hospitalización y mejoraría la satisfacción del paciente. Todo esto configuraría un claro indicador de calidad del servicio hospitalario (15).











 text in
text in