INTRODUCCIÓN
La enfermedad pulmonar obstructiva crónica (EPOC) es la tercera causa de muerte en Estados Unidos 1 y la cuarta en el mundo, y es responsable de más de 600.000 hospitalizaciones anuales 2. Su gravedad está directamente asociada con las exacerbaciones y las comorbilidades propias de cada paciente. Una exacerbación de la EPOC es un evento agudo, caracterizado por empeoramiento de los síntomas respiratorios respecto a su variación normal y que lleva a un cambio en la medicación 3. La importancia de estos eventos en el curso natural de la enfermedad se centra en la repercusión en la calidad de vida y el deterioro de la función pulmonar, además del aumento en el riesgo de muerte, especialmente en los pacientes que cursan con acidosis respiratoria, necesidad de ventilación mecánica 3 y hallazgos radiológicos de neumonía 4.
Se ha usado ampliamente la terapia con antibióticos en el tratamiento de las exacerbaciones de la EPOC, aunque su utilidad real no está clara teniendo en cuenta que la exacerbación se relaciona más frecuentemente con factores como la polución, la hiperreactividad bronquial y las infecciones virales 5) (6) (7. En revisiones sistemáticas y en estudios de cohorte que evalúan el uso de antibióticos en la EPOC, se describe la prescripción de los mismos en 22 % a 85 % de los pacientes con exacerbación en los primeros dos días de estancia hospitalaria. Asimismo, se sugiere con esta intervención una reducción relativa en el riesgo de muerte a corto plazo, la falla del tratamiento y la purulencia del esputo de 77 %, 53 % y 44 %, respectivamente5) (8) (9. Las guías GOLD (Global Initiativefor Chronic Obstructive Lung Disease) recomiendan el uso de antibióticos en pacientes con diagnóstico clínico de exacerbación de EPOC y presencia de los criterios de Anthonisen (aumento de la disnea y del volumen del esputo y purulencia del mismo), en los que se le da especial importancia a la presencia de esputo purulento por su relación con el crecimiento bacteriano 3) (10.
Existe una gran variabilidad en la forma de prescribir los antibióticos en los distintos centros y entre diferentes médicos, y en especial se reconoce que a pesar de los criterios mencionados no siempre en la práctica se formulan los antimicrobianos, así como que la ausencia de criterios tampoco contraindica de manera absoluta su prescripción 11. Dado lo anterior, y ante la ausencia de estudios al respecto en Latinoamérica, hicimos un estudio de cohorte retrospectivo para evaluar la adherencia del personal médico de un hospital de referencia de Medellín a las guías clínicas de uso de antibióticos en pacientes con EPOC exacerbada. Además, exploramos la asociación entre la prescripción de antibióticos y los desenlaces de muerte hospitalaria, necesidad de traslado a unidades de alta dependencia y tiempo de estancia hospitalaria.
MÉTODOS
Diseño: estudio de cohorte retrospectivo con pacientes admitidos entre el 1 de enero del 2010 y el 31 de diciembre del 2012 al Hospital Pablo Tobón Uribe de Medellín, Colombia.
Contexto: hospital universitario con 380 camas para adultos, centro de referencia de trauma con aproximadamente 50.000 consultas anuales por urgencias.
Población de estudio: se incluyeron pacientes con EPOC, confirmada por clínica o espirometría, atendidos en el servicio de urgencias de la institución con diagnóstico de exacerbación como causa de ingreso. No se consideraron los pacientes que a pesar de tener entre sus diagnósticos de ingreso un código relacionado con EPOC eran hospitalizados por otra causa. Se excluyeron los pacientes con diagnóstico concomitante o alternativo de asma, edema pulmonar cardiogénico u otra causa definida para el episodio agudo; aquellos con información incompleta en la historia clínica acerca del tratamiento antibiótico instaurado; y los pacientes que eran remitidos a otra institución para tratamiento de su condición en las primeras 24 horas después del ingreso al servicio de urgencias.
Procedimientos de recolección: del sistema de registro de información del hospital se obtuvieron las historias clínicas de los pacientes atendidos por urgencias rotulados mediante los códigos J440, J441, J448 y J449 del CIE-10. A partir de dichas historias, en un formulario especial prediseñado para la investigación, se obtuvo la información correspondiente a variables demográficas, diagnóstico de la enfermedad, tratamiento ambulatorio, comorbilidades, criterios de exacerbación (Anthonisen), signos vitales al ingreso a urgencias, signos y síntomas de gravedad de la exacerbación, tratamiento hospitalario (incluido el uso de antibióticos) y mortalidad. Se consideró que un paciente recibió antibióticos si tuvo una prescripción médica de al menos 24 horas en algún momento durante la hospitalización.
La prescripción se consideró adecuada en cualquiera de las siguientes situaciones:
1. Diagnóstico confirmado de neumonía basado en estudios imaginológicos.
2. Necesidad de ventilación mecánica invasiva o no invasiva.
3. Cumplimiento de los tres criterios de Anthonisen o de al menos dos si uno de ellos era esputo purulento 2.
Se clasifica la gravedad de la EPOC según los hallazgos espirométricos 12:
• Leve: VEF1 > 0,8; VEF1/CVF < 0,7 con o sin síntomas.
• Moderada: VEF1 0,5-0,8; VEF1/CVF < 0,7.
• Grave: VEF1 0,3-0,5; VEF1/CVF < 0,7.
• Muy grave: VEF1 < 0,3 o presencia de insuficiencia respiratoria o insuficiencia cardíaca derecha.
Muestra: dada la naturaleza descriptiva y exploratoria del estudio no se hizo un cálculo formal del tamaño de la muestra. Se recolectó una muestra de conveniencia de casos consecutivos atendidos durante un período de 3 años.
Análisis estadístico: estadística descriptiva con conteos absolutos y relativos para las variables cualitativas y media - desviación estándar o mediana (Me) - rangos intercuartílicos (RIC), según la distribución de los datos, para las variables continuas.
RESULTADOSTabla 2
Durante el período de estudio se obtuvo información de 537 historias clínicas, de las cuales se incluyeron en el análisis las correspondientes a 419 pacientes (Figura 1). De estos, 58,9 % (n = 247) eran mujeres, con una mediana para la edad de 76 años (rango intercuartílico 67-82); el 61,8 % (n = 259) tenían diagnóstico clínico y no espirométrico; 74,7 % (n = 313) tenían instaurado algún tratamiento ambulatorio para su enfermedad; 45,1 % (n = 189) requerían suplementación de oxígeno domiciliarioy en 11,5 % (n = 48) el diagnóstico de EPOC se estableció en el momento del ingreso. También se evidenció en esta población una gran carencia de registro de los antecedentes de vacunación, así como el déficit de otros datos que se muestran en la Tabla 1.
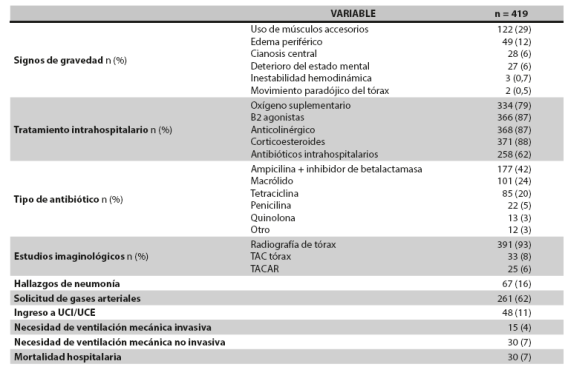
El síntoma principal de consulta fue el aumento de la disnea en 90,7 % (n = 380), seguido del incremento de la purulencia y el volumen del esputo en 28,4 % (n = 119) y 26,5 % (n = 111), respectivamente. Al 93,3 % (n = 391) se les tomó radiografía de tórax para complementar el estudio y al 16 % (n = 67) se les encontraron signos de neumonía. El 61,6 % (n = 258) de los pacientes recibieron antibióticos hospitalarios y el más utilizado fue la ampicilina con un inhibidor de betalactamasa en 68,6 % (n = 177).Otras características del curso clínico y el tratamiento se muestran en la Tabla 2.
El 10,5 % (n = 44) de los pacientes cumplían con los tres criterios de Anthonisen para uso de antibióticos (aumento de la disnea y del volumen del esputo y purulencia del mismo), 12,2 % (n = 51) cumplían con el criterio de esputo purulento sumado a aumento del volumen y 24,3 % (n = 102) cumplían con el criterio de aumento del esputo purulento y disnea. La prescripción de antibióticos, de acuerdo con los anteriores criterios y con la necesidad de ventilación mecánica o la confirmación de neumonía, se presenta en la Tabla 3.
Tabla 1 Características basales de la población atendida por exacerbación de EPOC en urgencias (HPTU, Medellín 2010-2012)


Tabla 2 Curso clínico de los pacientes atendidos por exacerbación de EPOC (HPTU, Medellín 2010-2012)
De la cohorte total, 170 (40,6 %) pacientes tuvieron alguna indicación para el uso de antibióticos y en 140 de ellos (82,4 %) se prescribieron correctamente, mientras que en 30 (17,6 %) no se formularon. Por otra parte, 249 pacientes (59,4 %) no cumplían ningún criterio de las indicaciones dadas por las guías de práctica clínica para el uso de antibióticos, a pesar de lo cual se les formularon a 118 (47,4 %).La mortalidad más elevada se presentó en el grupo con indicación para prescribir antibióticos, en el que murieron 19 de los 170 (11,2 %), y en el grupo de 118 pacientes que no tenían indicación de antibióticos, pero los recibieron (6,8 %; n = 8). Por otra parte, 10 de 30 (33 %) pacientes que tenían indicación de antibiótico, pero no los recibieron necesitaron ventilación mecánica. El tiempo de estancia hospitalaria, el ingreso a UCI/ UCE, la necesidad de ventilación mecánica y la mortalidad hospitalaria, de acuerdo con los anteriores grupos de prescripción de antibióticos, se detallan en la Tabla 4.
DISCUSIÓN
En este estudio con pacientes atendidos por exacerbación de EPOC en un hospital de alta complejidad, se encontró que recibieron antibióticos 82,4 % de aquellos con indicación clínica para su uso y que se prescribieron innecesariamente en 47,4 % de los casos. Lo anterior muestra que aún existen dificultades para identificar con exactitud a cuáles pacientes se les debe administrar este tratamiento y a cuáles no.
En lo referente al uso de antibióticos según su indicación específica, se observa que a la luz de los criterios de Anthonisen se tiene un porcentaje de acierto alrededor del 90 % para 2 y 3 signos clínicos, dándole un gran valor para la toma de decisiones al hallazgo de la purulencia del esputo. Por otro lado, a 77 % de los pacientes que requirieron ventilación mecánica se les prescribieron antibióticos. Es decir, que una quinta parte de los pacientes que podrían obtener un claro beneficio de los antibióticos no los recibieron.
Al igual que en otros estudios internacionales acerca del uso de antibióticos en las exacerbaciones de EPOC, el presente estudio reveló que no hay completa concordancia con las directrices que recomiendan dicha terapia. En un estudio retrospectivo llevado a cabo en Australia, utilizando la guía nacional COPD-X Plan que considera como criterios para el inicio de antibióticos la media del conteo de leucocitos,el número de síntomas cardinales, el valor de la PaCO2 y la presencia de fiebre, los autores reportaron que apenas un 14 % de los pacientes (n = 12) recibieron antibióticos en concordancia con la guía 13. No obstante, a diferencia de nuestro trabajo, este estudio excluyó los casos con necesidad de ventilación mecánica o con neumonía confirmada clínicamente y por imágenes 14.
En otro análisis retrospectivo de historias clínicas en cuatro centros de atención primaria holandeses, a los pacientes con exacerbación los médicos les prescribieron un curso corto de antibióticos en 29 % de los casos (n = 157) y de antibióticos combinados con esteroides en 23 % (n = 121), utilizando como criterio para el inicio de antibióticos la guía local que los indica solo en pacientes con disnea grave aguda con síntomas de infección clínica y un VEF1 < 30 % 15. Se observó que el tratamiento fue influenciado por las características del paciente: aquellos con historia de tres o más exacerbaciones requirieron mayor número de cursos de esteroides y de esteroides combinados con antibióticos que quienes presentaron dos o menos exacerbaciones. Además, los antibióticos prescritos con mayor frecuencia fueron la amoxicilina/clavulanato (34 %), la doxiciclina (28 %), la amoxicilina (18 %) y la azitromicina (12 %); esto difiere levemente de nuestros hallazgos en los que predominaron el sulbactam/ampicilina (42 %), los macrólidos(24 %) y la tetraciclina (20 %) 16.
En cuanto a las implicaciones clínicas del uso de antibióticos, Rothberg y colaboradores hicieron un estudio de cohorte retrospectivo en los Estados Unidos en el que incluyeron pacientes cuyo diagnóstico principal era exacerbación aguda de la EPOC, enfisema o insuficiencia respiratoria; encontraron que 79 % de 84 621 pacientes recibieron al menos 2 días consecutivos de antibióticos, y al compararlos con quienes no los recibieron los tratados tenían menor probabilidad de recibir ventilación mecánica después del segundo día de hospitalización y menor mortalidad hospitalaria 17. Por otra parte, Stefan y colaboradores 18 en un estudio de cohorte retrospectivo en 410 hospitales y 53 900 pacientes, encontraron que el uso de los antibióticos se asoció con una reducción del riesgo de mortalidad hospitalaria (OR = 0,60; IC 95 % = 0,50-0,74) y readmisión por EPOC en 30 días (OR = 0,87; IC 95 % = 0,79-0,97). Los pacientes tratados con antibióticos tuvieron una estancia hospitalaria ligeramente más prolongada (OR = 1,07; IC 95 % = 1,6-1,9) y mayores costos de atención (OR = 1,07; IC 95 % = 1,05-1,09). En nuestro estudio, que a diferencia del anterior no excluyó a los pacientes con ventilación mecánica, el grupo que recibió antibióticos de la manera indicada fue el de mayor tiempo de estancia y más alta mortalidad hospitalaria, y los pacientes sin indicación para antibióticos que efectivamente no los recibieron fueron los de mejor pronóstico y alta más rápida del hospital. Estas comparaciones, no obstante, se hicieron con carácter exploratorio y con las consabidas limitaciones de un estudio no experimental para sacar conclusiones acerca de la eficacia de una intervención. Una explicación muy probable para nuestros resultados es la posibilidad de confusión por indicación, es decir, que los pacientes más graves son precisamente los que tienen mayor probabilidad de recibir los antibióticos.
Es necesario tener igualmente en cuenta la limitación, común a estos diseños retrospectivos, de la cantidad y la calidad de los datos disponibles. Numerosas variables descriptoras del estado clínico de los pacientes como la clasificación espirométrica, la clase funcional o la historia previa de exacerbaciones y hospitalizaciones estaban ausentes en más del 50 % de las historias revisadas. Por otro lado, el registro de síntomas y signos de la historia clínica de urgencias puede no reflejar con exactitud la apreciación del médico acerca de la gravedad del paciente, por lo que es probable que se hayan sobreestimado o subestimado los signos clínicos de interés y por tanto las verdaderas indicaciones de la terapia antibiótica. Otro factor importante para considerar es el hecho de que este estudio se llevó a cabo en un hospital de alto nivel de complejidad, donde generalmente los pacientes presentan mayor comorbilidad, mayor gravedad de su estado agudo al consultar por urgencias y por tanto mayor riesgo de muerte.
IMPLICACIONES PARA LA PRÁCTICA
Al ser la EPOC una enfermedad con incidencia y prevalencia en aumento, todos los enfoques para su prevención y manejo se deberían hacer considerando los ejes de la eficacia, la seguridad y la evidencia. El uso adecuado de antibióticos en dicho contexto adquiere mayor relevancia dados los efectos adicionales en términos de resistencia bacteriana en las poblaciones susceptibles. Los hallazgos en el presente estudio constituyen una información valiosa que alerta sobre el incorrecto uso de los antibióticos tanto por omisión como por exceso; y la atención a este problema debería traducirse en mejor pronóstico en estos pacientes y disminución del gasto en salud.
CONCLUSIÓN
A pesar de un aceptable nivel de adherencia a las recomendaciones de uso de antibióticos en exacerbación de EPOC, el porcentaje de pacientes de nuestra institución a los que se les prescribieron antibióticos de manera innecesaria parece ser mayor de lo esperado. Además, tampoco se formulan antibióticos en la totalidad de los pacientes que parecen obtener beneficio de esta intervención. Igualmente, no se registra en la historia clínica información de gran relevancia para la caracterización clínica de estos pacientes.

















