INTRODUCCIÓN
La osteomielitis (OM) es una inflamación ósea causada principalmente por bacterias. En el 2017, la encuesta nacional de OM aguda pediátrica en EE. UU. reportó una tasa anual general de hospitalización de 1,34 a 1,66 por cada 100.000 niños (1). En países desarrollados se reporta una prevalencia de 2 casos por cada 10.000 niños, la mayoría en menores de 5 años, quienes además pueden tener una presentación más agresiva de la enfermedad dada la ubicación intracapsular de la metáfisis, lo que predispone para adquirir una artritis séptica sobreagregada en sitios como el fémur proximal, húmero, radio y la tibia distal (2).
Aunque en la población pediátrica suele tener un curso benigno, se pueden presentar secuelas funcionales y complicaciones potencialmente mortales, especialmente cuando se involucran algunas cepas de Staphylococcus aureus (3,4). El diagnóstico en etapas tempranas es un reto dada la sintomatología inespecífica, lo que con frecuencia lleva a retrasar el manejo (5).
Los reportes de infecciones osteoarticulares en la población neonatal son poco frecuentes y la mayoría corresponden a reportes de caso (6). Este cuadro de osteomielitis neonatal es de especial interés por su presentación inicial generalizada asociada con múltiples fracturas patológicas.
REPORTE DEL CASO
Niño nacido a las 37 semanas de gestación, con peso adecuado, afectado por asfixia perinatal secundaria a abruptio placentae. Ingresó a hipotermia terapéutica. La resonancia magnética cerebral confirmó las lesiones en los núcleos basales. Como secuela se presentó un trastorno de la deglución y, de acuerdo con ello, se realizó una gastrostomía y paso de catéter venoso central (CVC) a la tercera semana de vida.
A los 25 días se documentó bacteriemia asociada al CVC por Staphylococcus aureus meticilino resistente (SAMR). Se retiró el CVC y se inició vancomicina. Ante la persistencia de la bacteriemia se descartó, inicialmente, endocarditis y trombosis séptica. Siete días después de documentarse la bacteriemia inicial se evidenció artritis séptica (AS) del codo izquierdo y absceso en el tejido subcutáneo en el costal izquierdo. Fue llevado a lavado y artrotomía, se aisló SAMR del líquido articular con hemocultivos negativos. Presentó cambios inflamatorios en otras articulaciones, se demostró miositis de cuádriceps derecho, compro-miso articular multifocal, panosteomielitis y fracturas patológicas en todas las extremidades: destrucción cortical, lesiones líticas y soluciones de continuidad ósea en diferentes estadios en el húmero y radio (Figura 1 y 3); elevación perióstica y aplanamiento epifisiario en el fémur y la tibia bilateral; luxación de la cadera izquierda y gran edema de tejidos blandos (Figura 2). Durante este proceso se demostró una endocarditis con dos vegetaciones en valva tricuspídea, se inició anticoagulación y se adicionó gentamicina y rifampicina al manejo antimicrobiano por 5 y 10 días, respectivamente. Se consideró y descartó osteogénesis imperfecta y enfermedad ósea metabólica.

Fuente: tomada de la historia clínica del paciente con autorización
Figura 1 Radiografía del torso, abdomen y de los hombros. Fractura metafisodiafisaria del húmero proximal derecho: hueso con características patológicas, específicamente áreas de secuestro e involucro.
Fuente: tomada de la historia clínica del paciente con autorización
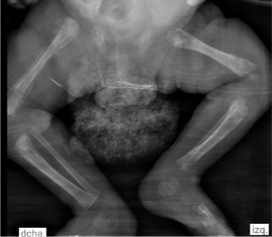
Figura 2 Radiografía de los miembros inferiores. Destrucción metafisaria de fémur proximal, distal bilateral y tibia proximal derecha. Fractura de metáfisis distal y marcada elevación perióstica en el fémur derecho, aplanamiento de epífisis y gran edema de tejidos blandos.
Fuente: tomado de la historia clínica del paciente con autorización
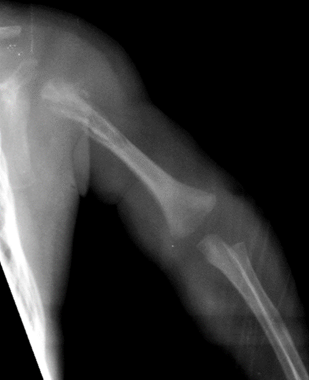
Figura 3 Radiografía del brazo izquierdo. Periostitis epífisodiafisaria del húmero, destrucción metafisaria y cortical con elevación perióstica.
Dada la extensión de la afección el paciente no era candidato para el manejo quirúrgico. Se optimizó la analgesia con opioides y antiinflamatorios, además, recibió cinco semanas de vancomicina, continuando con dos más de clindamicina, para un total de siete semanas con antibiótico parenteral. Con estas medidas hubo resolución de las lesiones inflamatorias. Egresó estable a los 71 días de nacido. Se demostró la consolidación de todas las fracturas con inflamación residual únicamente en la rodilla y el codo derecho, se asoció con una limitación funcional discreta en estas articulaciones.
DISCUSIÓN
La OM puede ocasionar secuelas permanentes entre el 6 y el 50 % de los casos, como la limitación articular, detención en el crecimiento óseo por daño de la placa fisiaria, discrepancias en la longitud de las extremidades, fracturas patológicas y, rara vez, destrucción completa de las articulaciones (7,8). Varios casos de OM neonatal han sido reportados sin encontrar secuelas a largo plazo (6); no obstante, la literatura disponible es escasa. En neonatos solo se ha descrito un caso de fractura femoral fisiaria distal en los últimos cinco años (9). Según nuestro conocimiento, este es el primer caso publicado con fracturas múltiples y destrucción ósea generalizada.
En la mayoría de los niños no se identifican factores de riesgo. Sin embargo, ciertas situaciones como las infecciones del tracto respiratorio superior, el trauma, las lesiones en la piel, las heridas penetrantes, la anemia de células falciformes y las inmunodeficiencias podrían predisponer a para esta condición. Los neonatos representan una población de especial interés por su mayor susceptibilidad; la prematuridad, las infecciones en la piel, los procedimientos invasivos, la bacteriemia o candidemia y los catéteres centrales son factores que incrementan el riesgo de padecer infecciones osteoarticulares (10).
Staphylococcus aureus es el principal agente causal de OM y AS, seguido por Kingella kingae o Streptococcus del grupo A. El tipo de microbio varía con respecto a la edad en la que se presenta el cuadro infeccioso y a otros factores de riesgo. Patógenos menos frecuentes son Streptococcus pneumoniae, Pseudomonas, Salmonella, Haemophilus influenzae tipo B (HIB), entre otros. Streptococcus del grupo B y Escherichia coli son microorganismos importantes en la población neonatal (10,11). Wu et al., reportaron un caso de fractura epifisaria asociada a osteomielitis neonatal por Streptococcus del grupo A (9). Staphylococcus aureus ha sido asociado con desenlaces desfavorables (3,4).
La principal vía de infección es la hematógena. Situación que facilita la diseminación de los microorganismos a cualquier parte del cuerpo. Estos patógenos alcanzan la metáfisis a través de la arteria nutricia, allí se replican en las sinusoides venosas donde causan hiperemia intensa y edema difuso en la porción medular del hueso, con la subsiguiente respuesta inflamatoria localizada. La lesión endotelial predispone a trombosis vascular dando origen a infartos óseos (5,7,12). Este proceso genera un aumento de la presión hidrostática, lo que facilita la extensión hacia la corteza alcanzando el espacio subperióstico y los tejidos blandos adyacentes. Dado que el aporte circulatorio del plexo perióstico es vital con respecto a lo cortical, cuando se presenta la separación del periostio se disminuye o cesa el aporte sanguíneo al hueso compacto generando áreas de necrosis y secuestro óseo (13).
En la edad pediátrica, la OM y la AS concomitantes se encuentran en aproximadamente el 30 % de los casos. Mientras tanto, en neonatos se reporta un compromiso epifisiario o AS sobreagregada hasta en el 76 % de los pacientes, lo que se explica por la existencia de vasos transfisiarios que permiten el flujo desde la metáfisis de los huesos largos hasta la epífisis, presentes en los menores de 18 meses (2,14).
Los síntomas son bastante inespecíficos. Se puede observar irritabilidad, dificultades nutricionales y signos inflamatorios como el edema localizado o generalizado, calor y eritema. El dolor, en ocasiones, limita el movimiento motivando una pseudoparálisis. No es infrecuente la presentación clínica de sepsis (2,5,10).
Los hemocultivos son la prueba de oro para establecer la etiología. Aunque los antibióticos se inician previamente al procedimiento quirúrgico y los cultivos del hueso usualmente son estériles, es indispensable tomar muestras para el cultivo óseo con el fin de mejorar el rendimiento, ya que en menos de la mitad de los casos se logra un aislamiento microbiológico en los hemocultivos (10). Los hallazgos de laboratorio son bastante sensibles, aportan un alto valor predictivo positivo, pero son tiempo-dependientes; hay un aumento de la velocidad de sedimentación globular y de la PCR, las cuales alcanzan niveles máximos entre 3 a 5 días y las primeras horas, respectivamente.
Dentro de las opciones imagenológicas la resonancia magnética es el método de elección debido a su alta sensibilidad y especificidad. La radiografía muestra cambios óseos importantes, pero tardíos, como la elevación subperióstica y otros signos de destrucción evidentes después de 10 días de haberse instaurado el proceso agudo. La ultrasonografía facilita la detección de infiltración de tejidos blandos, abscesos, fístulas o derrame articular. La gammagrafía ósea tiene baja especificidad y sensibilidad, pueden presentarse falsos positivos por lesiones hipercaptantes de otro origen, así como falsos negativos por estadios tempranos de la enfermedad. La tomografía resulta útil en la detección de complicaciones como el secuestro (5,10).
El diagnóstico temprano y el tratamiento oportuno son esenciales para disminuir las complicaciones. Se debe determinar precozmente la necesidad de lavado y desbridamiento, evento que no debe retrasar el inicio del tratamiento antibiótico (5,15).
La decisión sobre cuál antibiótico elegir debe ser individualizada (12,16). El tratamiento antibiótico empírico se selecciona de acuerdo con los patógenos potencialmente responsables según el grupo de edad, la epidemiología local, los patrones de resistencia regionales y la condición clínica del paciente. Tradicionalmente, el manejo se ha basado en terapias intravenosas prolongadas, aunque nuevas revisiones sugieren que en los casos no complicados puede darse un curso corto de antibiótico parenteral seguido de tratamiento oral. La mejoría clínica y paraclínica del paciente determina el régimen a seguir (10,16,17).
Dado que la evidencia científica en neonatos es escasa, no hay recomendaciones claras sobre cuáles diferencias se deben tomar en consideración para establecer el tratamiento en pacientes prematuros que se presentan con osteomielitis multifocal (18). No obstante, este grupo de pacientes supone un riesgo mayor de enfermedad rápidamente progresiva con desenlaces fatales, por lo tanto, debe ser manejado con regímenes parenterales (16).
Las complicaciones a largo plazo se relacionan con el retraso en el diagnóstico o en el drenaje quirúrgico, las localizaciones peligrosas como en la cadera u hombros, los cursos inadecuados del tratamiento antibiótico, la persistencia de marcadores inflamatorios en la sangre y una pobre respuesta clínica (18).
CONCLUSIONES
El reconocimiento oportuno de la OM neonatal puede ser difícil y, por lo tanto, la sospecha diagnóstica resulta fundamental ante la aparición de un edema localizado, asimétrico y/o doloroso en las extremidades, o bien, frente a la elevación persistente de marcadores inflamatorios en la ausencia de otros focos infecciosos. La confirmación imagenológica resulta necesaria y fundamental para orientar las intervenciones subsiguientes y, de esta manera, prevenir secuelas a largo plazo.














