Introducción
La fiebre de origen desconocido (FOD) sigue siendo un reto clínico a pesar de los avances en las técnicas de diagnóstico. Las causas de la FOD se clasifican en infecciosas, neoplásicas, inflamatorias no infecciosas y otras causas, como la fiebre inducida por medicamentos y la fiebre facticia 1. Las etiologías inflamatorias no infecciosas comprenden las enfermedades del tejido conectivo, vasculitis y enfermedades granulomatosas 2. En este último grupo se encuentra la sarcoidosis, cuya etiología es desconocida, crónica, multisistémica y con evidencia histológica de granulomas no caseificantes 3. La prevalencia estimada es de 10 a 20 por cada 100 000 habitantes, y es más común entre los afroamericanos que entre los blancos 4. Su diagnóstico se basa en la exclusión de otras causas que puedan causar granulomas con necrosis sin caseificación, sumado al compromiso de, al menos, dos órganos, en un paciente con síntomas compatibles 5. Es más común en mujeres y más grave en afroamericanos, y se ha observado principalmente en jóvenes adultos entre 20 y 40 años, con un segundo pico en la sexta década 6,7. Más del 90 % de los casos muestran afectación pulmonar, por lo que la obtención de imágenes torácicas es clave para el diagnóstico 8. Es por esto por lo que la sarcoidosis es considerada por muchos un reto diagnóstico, no solo por la complejidad de sus manifestaciones, sino también por la similitud con otras condiciones multisistémicas, como infecciones y enfermedades autoinmunes, las cuales deben excluirse en el abordaje del paciente con FOD.
Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes. Los autores han obtenido el consentimiento informado del paciente referido en el artículo. Este documento obra en poder del autor de correspondencia.
Presentación de caso
El caso corresponde a un hombre de 66 años de edad, mestizo, residente en Medellín (Colombia), quien trabajó con textiles. Era independiente para todas sus actividades y consultó de forma extrainstitucional por un cuadro clínico de 15 días de evolución, consistente en la aparición de lesiones eritematosas y dolorosas en las palmas de las manos asociadas con edema, el cual se autolimitó. Posteriormente, las mismas lesiones aparecieron en la región pretibial, con fiebre, y asociadas con un dolor intenso, así como en los tobillos. No había pérdida de peso, fiebre, síntomas respiratorios o gastrointestinales. Tenía una pobre evolución, con persistencia de la fiebre y aumento del dolor.
En el examen físico su presión arterial fue de 135/70 mmHg; la frecuencia cardiaca, de 100 lpm; la temperatura axilar, de 38,3 °C, con petequias subconjuntivales en ambos ojos, hemorragias en astilla, placas eritematosas y nódulos en las palmas (figura 1) y región pretibial, clínicamente sospechosas de paniculitis.
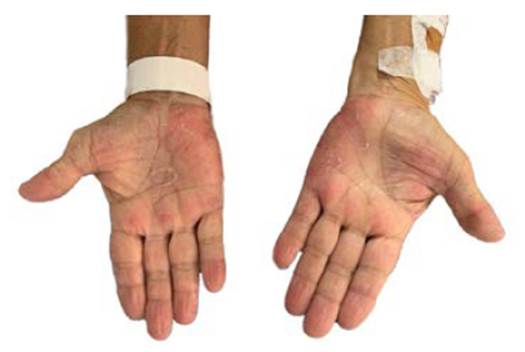
Fuente: fotografías publicadas con autorización del paciente.
Figura 1 Placas eritematosas y nódulos en palmas
Se sospechó de endocarditis infecciosa por clínica y se le solicitaron exámenes paraclínicos iniciales (tabla 1). No se le realizó la prueba de enzima convertidora de angiotensina (ECA), porque no estaba disponible en la institución. Se le tomaron hemocultivos y se inició un manejo antibiótico con 2 gramos de ceftriaxona cada 24 horas y con un gramo de vancomicina cada 12 horas, y ecocardiografía transtorácica.
Tabla 1 Resultados de los exámenes paraclínicos iniciales
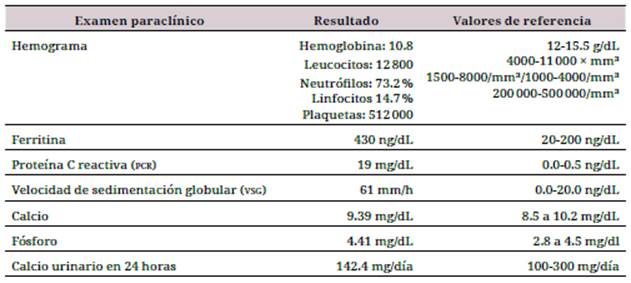
Fuente: fotografías publicadas con autorización del paciente.
Fueron normales la función hepática, todo el perfil infeccioso y autoinmune, al igual que el calcio sérico y la calciuria de 24 horas.
Se le tomó una ecocardiografía transtorácica sin encontrar vegetaciones ni hallazgos sugestivos de endocarditis; adicionalmente, los hemocultivos fueron negativos. Al principio, el paciente tuvo una buena respuesta al manejo antibiótico; sin embargo, tuvo un nuevo pico febril de 39 °C, por lo que se le solicitó una ecocardiografía transesofágica, con la que se descartó nuevamente la endocarditis.
El paciente cumplía criterios de FOD; por ello, se le solicitó una tomografía axial computarizada (TAC) de abdomen contrastado, cuyo resultado fue normal, y una tac contrastada de tórax, con evidencia de adenopatías en ambos hilios pulmonares y en ambas axilas, junto con derrame pleural, que no se estudió. Adicionalmente, se le practicaron una endoscopia y una colonoscopia, que no mostraron alteraciones. En el entretanto, el hombre mantenía los picos febriles y aumentaban los nódulos dolorosos en la región pretibial. Se suspendieron los antibióticos y se remitió a un hospital de tercer nivel de complejidad.
El paciente ingresó estable hemodinámicamente con dolor en las lesiones nodulares de la región pretibial y artralgias desproporcionadas en sus tobillos, sin sinovitis. Se le tomó una tomografía por emisión de positrones, que evidenció un aumento del metabolismo en la piel, en el tejido celular subcutáneo, en el cuero cabelludo y en las extremidades, con mayor metabolismo en manos, rodillas, piernas, tobillos y pies (figura 2). En el pulmón había mayor actividad en el ápice del lóbulo superior derecho, con adenopatías en ambos hilios pulmonares y axilares, pero sin evidencia de alguna patología tumoral o cardiaca.
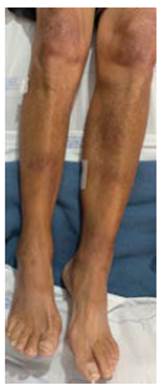
Fuente: fotografías publicadas con autorización del paciente.
Figura 2 Lesiones nodulares tipo eritema nodoso en la región pretibial de los miembros inferiores
Por lo anterior, se le practicó al paciente un lavado brancoalveolar, a partir del cual y mediante la proteína C reactiva, no se aislaron bacterias, micobacterias u hongos, para Mycobacterium tuberculosis. Se decidió, entonces, realizarle una biopsia de sus nódulos palmares, en lugar de las adenopatías hiliares, por el riesgo de complicaciones asociadas con esta. Según la biopsia palmar, había múltiples granulomas epitelioides sin necrosis central, localizados en la dermis papilar y reticular sin vasculitis. En la biopsia pretibial había infiltrado septal, con presencia de granuloma sin necrosis y sin vasculitis (figura 3). Por el cuadro clínico sugestivo y por los hallazgos imagenológicos, se sospechó de sarcoidosis y se inició el manejo con 20 miligramos semanales vía oral de metotrexate y con 30 miligramos de prednisona diarios. A partir de ahí hubo una mejoría clínica significativa, sin nuevos episodios febriles y con resolución de las lesiones en la piel en menos de una semana.

Fuente: fotos de las biopsias tomadas al paciente, con autorización.
Figura 3 Biopsia de nódulos en región pretibial (40X. Coloración de hematoxilina-eosina h/e). Se reconocen múltiples células gigantes multinucleadas (flechas) que se acompañan de histiocitos que conforman varios granulomas epitelioides sin necrosis de caseificación. Algunos de ellos se agrupan espalda a espalda. Nótense las ectasias vasculares y la paniculitis septal
Discusión
Tres categorías generales de etiologías representan la mayoría de los casos de FOD "clásicos". Estas incluyen infecciones, neoplasias y causas reumatológicas sistémicas.
En el contexto de lo descrito, ante un paciente con FOD, deben sospecharse y descartarse las condiciones inflamatorias no infecciosas, basándose en el criterio clínico y en la probabilidad pretest de una enfermedad autoinmune, la cual surge de un minucioso diagnóstico diferencial que excluye causas infecciosas, neoplásicas y sistémicas no autoinmunes 1.
En el momento de abordar a un paciente con sospecha de sarcoidosis se debe realizar una evaluación integral, que incluya antecedentes, examen físico, radiografía del tórax, pruebas de función pulmonar, hemograma, examen de orina, electrocardiograma, examen oftalmológico y prueba de tuberculina. Todo esto para respaldar el diagnóstico de sarcoidosis y evaluar su gravedad y extensión, además de descartar diagnósticos alternativos 9.
El diagnóstico requiere manifestaciones clínicas y radiográficas compatibles, exclusión de otras causas que puedan presentarse de manera similar y detección histopatológica de granulomas no caseificantes. En una serie de casos del nororiente colombiano, donde se incluyeron a ocho pacientes con sarcoidosis, el síntoma más frecuente fue disnea (75%), seguido por tos, pérdida de peso y dolor torácico en el 50 % de los casos 10. La fiebre estuvo presente en tres pacientes (37.8 %). La afectación pulmonar se observó en un 50 % de los individuos, y fue característico el compromiso bilateral y de los lóbulos superiores.
Por otro lado, en una serie de 22 pacientes de Medellín (Colombia), reportada por Muñoz et al., se encontró como principal causa de consulta los síntomas cutáneos y articulares 11. Catorce pacientes tenían síntomas pulmonares y hallazgos cutáneos determinados por eritema nodoso, pápulas, cambios en tatuaje y síndrome de Sweet. En el 62 % de los casos se reportaron síntomas articulares y cuatro sujetos (18.1 %) tenían pérdida de peso y fiebre. Por lo anterior, la fiebre no es uno de los principales síntomas predominantemente descritos en pacientes con sarcoidosis; sin embargo, puede ser un motivo de hospitalización. Además, la serie colombiana más grande de sarcoidosis no documentó la fiebre como la manifestación inicial 12.
Si bien este no fue el caso, es fundamental considerar que los pacientes que presentan adenopatía hiliar bilateral asintomática o un síndrome de Lõfgren clásico (fiebre, eritema nudoso, artralgias y linfadenopatía hiliar bilateral), síndrome de Heerfordt con fiebre uveoparotídea o lupus pernio no requieren biopsia si las anomalías se resuelven rápida y espontáneamente 9. Las imágenes pulmonares cumplen un papel esencial en el diagnóstico de sarcoidosis, tanto la radiografía de tórax como la TAC. Otras pruebas por imágenes, como la tomografía por emisión de positrones con flúor-18-fluorodesoxiglucosa (FDG-PET), a veces, son útiles para identificar lesiones ocultas que son más accesibles a la biopsia, así como en la evaluación de la sarcoidosis cardiaca 13,14. En este caso, la importancia de la FDG-PET fue describir un compromiso por adenopatías en ambos hilios pulmonares, además de descartar la afectación cardiaca y tumoral.
En nuestro paciente, por el cuadro clínico sugestivo y los hallazgos imagenológicos, se sospechó sarcoidosis. La biopsia de las lesiones nodulares en la región palmar confirmó los granulomas epitelioides sin necrosis central y sin vasculitis; entre tanto, la biopsia pretibial, el infiltrado septal, con presencia granuloma sin necrosis sin vasculitis. Por lo anterior, se inició el manejo con 20 miligramos vía oral semanales de metotrexate y de 30 miligramos diarios de prednisona. Con ello, el paciente tuvo una mejoría clínica significativa, sin nuevos episodios febriles y con resolución de las lesiones en la piel en menos de una semana.
Finalmente, el diagnóstico de sarcoidosis se basa en un cuadro clínico e imagenológico compatible, así como en signos histológicos y la exclusión de etiologías que puedan tener una presentación similar. Varios informes han demostrado el valor de la PET para detectar la enfermedad oculta que puede, además, ayudar a determinar un sitio para la biopsia. Por ser esta una entidad difícil de diagnosticar, es importante tenerla en cuenta entre los diagnósticos diferenciales de los pacientes con FOD, con afectación cutánea y pulmonar, en quienes se descartaron causas infecciosas, neoplásicas y sistémicas tanto autoinmunes y no autoinmunes.















