Introducción
La esclerosis sistémica (ES) es más frecuente en mujeres entre 30 y 50 años, con pico de incidencia en la quinta década de la vida. La principal manifestación renal de la ES es la CRE (crisis renal esclerodérmica) (2). Es una patología de curso mortal, si no se detecta a tiempo. Desde la década de 1970 se ha reducido considerablemente la tasa de mortalidad con el uso de inhibidores de la ECA (enzima convertidora de angiotensina), que actualmente son el pilar del tratamiento de la CRE. La supervivencia a dos años de los pacientes con CRE que requieren terapia de reemplazo renal se estima en 49 % frente al 64 % para otras causas de enfermedad renal crónica (3). Se ha demostrado una asociación directa con la detección de autoanticuerpos anti-ARN polimerasa III con mayor riesgo de padecer CRE (4,5).
Caso clínico
Mujer de 60 años, raza blanca, oriunda de Buenos Aires, con antecedentes de esclerodermia sistémica con compromiso severo cutáneo y fenómeno de Raynaud diagnosticado hace siete meses, en contexto de úlceras cutáneas, esclerodactilia, macrostomia y marcada esclerosis de cara, tronco; hipertensión pulmonar diagnosticada en internación mayo 2020 en otro nosocomio e hipertensión arterial.
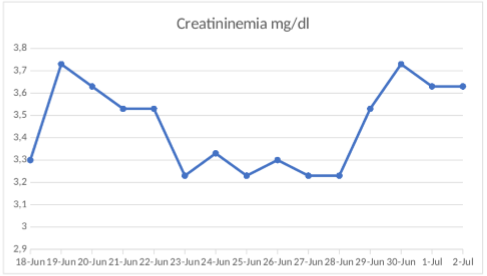
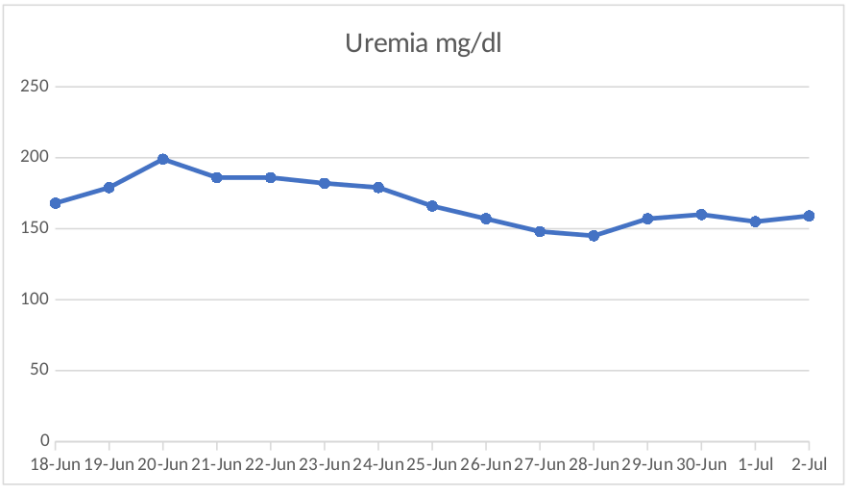
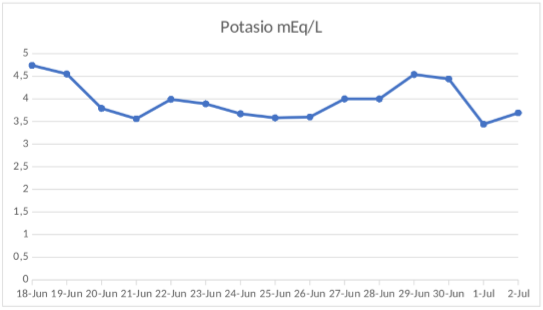
Paciente ingresa a la guardia de emergencia a la institución, a mediados de junio del año corriente, por cuadro clínico de inicio súbito en domicilio, caracterizado por cifras tensionales elevadas, 230/100 mmHg, asociado a regular mecánica respiratoria; atendida inicialmente por el servicio de emergencias médicas (SEM), administran Enalapril 10 mg y es trasladada. Al ingreso se constata taquicárdica, taquipnéica, con crepitantes húmedos bibasales, tensión arterial 230/130 mmHg, iniciando manejo con nitroglicerina EV y titulación de Amlodipina/Losartán. Se realiza laboratorio clínico que evidencia creatininemia 3.3 mg/dl, uremia 168 mg/dl, haptoglobina 2.02 g/L, LDH 360 UI/L, ionograma sin hipercalcemia, acompañado de leucocitosis, anemia normocítica-normocrómica, orina con proteinuria + y hematuria microscópica, PCR covid negativo (figuras 2, 3 y 4). Se realiza tomografía de tórax, con presencia de derrame pleural bilateral y derrame pericárdico, no evidencia de neumopatía. Presentaba serologías virales negativas, anticuerpos anti DNA negativo, proteinograma electroforético sin alteraciones, además ANCA, anti SM, anti LA, anti RO y anti RNP/Sm negativos, FAN 1/160 nuclear moteado, SCL 70, anticardiolipinas IgG, IgM, anti B2 glicoproteínas IgG, IgM negativas. Por evidencia de caída severa de filtrado glomerular se suspende ARA II e inicia titulación de nitratos orales. Se traslada a unidad de terapia intensiva, por sospecha de crisis renal esclerodérmica. Luego de descartar estenosis de arterias renal, con Doppler, se inicia tratamiento con Enalapril 10 mg cada 12 horas, consiguiendo rápido y efectivo control de cifras tensionales. En ecocardiograma de control se evidencian aumento de presiones de cavidades derechas, é HPT, iniciando tratamiento con tadalafilo titulable. La paciente evoluciona con mejoría de la tensión arterial, continuando internación en sala general de medicina interna, sin embargo, la creatinina, persistía con niveles alrededor de 3.0 mg/dl, con tendencia a la oliguria, por lo que se decide realizar punción biopsia renal (PBR), la cual informó “Compartimiento vascular: se reconocen arteriolas y arterias interlobulares y arcuatas con oclusión completa de la luz, con marcado engrosamiento intimal, en sectores de aspecto mucoide (hiperplasia intimal mixoide) vinculable a crisis renal esclerodermia”.
Intercurré con síndrome febril a foco urinario con rescate bacteriológico E. Faecalis, en conjunto con servicio de infectología, realiza esquema empírico Meropenem/Vancomicina, ajustado a Clearence y posteriormente completa tratamiento con Amoxicilina por siete días. Dado los hallazgos en el informe de anatomía patológica (figura 1), se decide continuar tratamiento con Enalapril 2.5 mg cada doce horas, llegando a tolerar dosis de 10 mg al día. Persiste con caída de filtrado glomerular y disminución de ritmo diurético, inicia tratamiento sustitutivo de hemodiálisis trisemanal, con el cual egresa del sanatorio, acompañado de tratamiento farmacológico Enalapril 5 mg cada doce horas. En la actualidad conserva volumen diurético, continua controles ambulatorios periódicos.
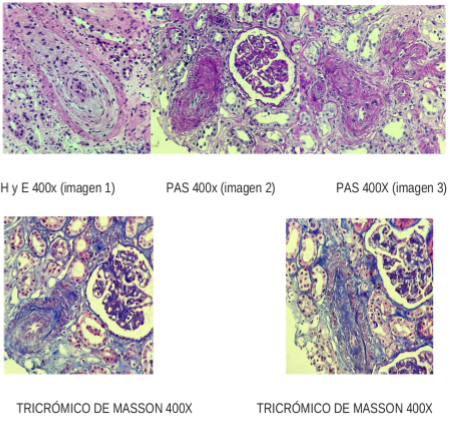
Fuente: Servicio Anatomía Patológica, Centro de Patología, Argentina.
Figura 1 Imágenes de anatomía patológica
Discusión
La CRE se caracteriza por la triada hipertensión arterial, falla renal progresiva y microangiopatía trombótica. Se presenta en el 5% de los pacientes que padecen ES y se ha demostrado como factores de riesgo de padecerla: el inicio de la ES menor a 5 años, en compromiso acelerado de la piel y el tratamiento prolongado con corticoides. El diagnóstico se basa en la clínica, pero la confirmación es a través de la biopsia renal, la cual muestra el compromiso microangiopático, llegando al estadio final de “lesiones en catáfilas de cebolla”. La presencia de anticuerpos anti-ARN polimerasa III se asocia con mayor riesgo de padecer CRE, no obstante, la presencia de anticuerpos antitopoisomerasa y anticentrómero se asocian a mejor pronóstico (6). En la fisiopatología de la CRE hay fenómenos tisulares y bioquímicos paralelos para el desarrollo de los cambios microscópicos conocidos. El primero es la proliferación endotelial, con la consiguiente disminución de sustancias vasodilatadoras y mediadores antiagregantes, y simultáneamente aumento de mediadores de vasoconstricción y proteínas del factor VIII, los cuales conllevan a la isquemia y a su vez la liberación por parte del aparato yuxtaglomerular de renina y angiotensina II. Los IECA (inhibidores de la enzima convertidora de angiotensina) son el principal tratamiento en dosis crecientes, aun en presencia de deterioro de la función renal (7). De requerir coadyuvante, los bloqueantes cálcicos, antagonistas alfa y betaadrenérgicos son los llamados a iniciarse. Al poderse inhibir competitivamente la conversión de angiotensina I a angiotensina II, se reduce la vasoconstricción y la hipertensión, y a pesar de que tanto la angiotensina I y la renina se sigan acumulando son biológicamente inactivas (8-10). La diálisis está indicada frente a sobrecarga hídrica e hipertensión refractaria a manejo farmacológico, sin embargo, el 55 % de los pacientes que requieren terapia de reemplazo renal (TRR) logran recuperar función renal transcurridos doce a 18 meses, por ende el trasplante no es una opción terapéutica antes de ese tiempo (11).
Un estudio retrospectivo de 86 pacientes trasplantados mostró una mortalidad total del 24 %, con tasas de sobrevida del injerto del 100 % a los 18 meses y del 47% a los cinco años; existe la posibilidad de recaída con el riñón trasplantado, aunque hay que diferenciar esta situación con estudios histológicos de la toxicidad por inmunodepresores (12).
Conclusión
Se puede concluir con la presentación de este caso que la detección temprana, la evaluación de los factores predisponentes y la cronología del caso permitieron realizar la impresión diagnóstica de la CRE. Sumando todos estos factores se redujo la morbimortalidad de la paciente, con un tratamiento oportuno, racional y ecaz como lo son los IECA, y evitar mayores costos a la cobertura médica asignada.