INTRODUCCIÓN
La seguridad del paciente es un tema de gran interés en todos los sistemas de salud del mundo, ya que como consecuencia de las fallas en la atención de salud se pueden generar eventos adversos que implican sobrecostos para las instituciones 1 y en el caso de salud pública acrecientan las discapacidades y los gastos de los usuarios 2, impactando de manera negativa a nivel humano, político, económico y social 3. En Estados Unidos, aproximadamente 75.000 hospitalizaciones al año se deben a eventos adversos evitables producidos en pacientes ambulatorios y terminan en 4.839 lesiones graves permanentes y 2.587 muertes 4; por su parte, en Colombia la incidencia de eventos adversos en atención primaria fue del 2,4% y estuvo relacionada con la medicación, la prescripción, fallos en la comunicación y otros motivos; y de ellos, más de una tercera parte se pudieron haber evitado 5, por lo cual se hace necesaria la implementación de una cultura de seguridad del paciente que promueva la prevención, el reporte y análisis de los eventos adversos.
Según el diccionario de la lengua española, la cultura se define como “conjunto de modos de vida y costumbres, conocimientos y grado de desarrollo artístico, científico, industrial, en una época, grupo social”, lo cual sumado a la definición de seguridad del paciente, supone las acciones orientadas a la creación de valores, competencias, percepciones y comportamientos orientados a la promoción de la seguridad del paciente 6.
Sobre cultura de seguridad del paciente son varios los estudios que se han realizado, a nivel hospitalario 7-14; no obstante, son pocos los estudios en el área de atención primaria 15-18; de hecho, el único estudio de alto impacto es el estudio AMBEAS 5. Esto puede deberse a que la atención se presta en entornos diversos, involucra múltiples consultas, profesionales y registros 15, así como la articulación de todos los niveles de atención, dificultando la identificación del momento exacto en el que ocurrió el evento adverso 19.
Una de las políticas fomentada para la prevención de eventos adversos es la promoción de una cultura de seguridad del paciente que favorezca el reporte de eventos adversos 20 en un ambiente no punitivo 21 y en un entorno reflexivo, a través de una comunicación fluida entre el personal de salud, el paciente y la familia, la capacitación del personal nuevo en el tema de seguridad del paciente y la implementación de un código de buenas prácticas 22,23. Sobre este tema en particular son pocas las referencias en atención primaria, razón por la cual este trabajo busca identificar la cultura de seguridad del paciente en profesionales de salud de atención primaria en salud de Bucaramanga, Colombia, y de esta manera, proponer planes de mejoramiento que conduzcan a mejorar la cultura de seguridad del paciente y por ende la calidad de la atención en dicha población.
MATERIALES Y MÉTODOS
Estudio analítico, transversal, prospectivo en el que participaron 51 profesionales de ciencias de la salud (medicina, enfermería, fisioterapia, terapia ocupacional, odontología, fonoaudiología y nutrición) que laboraban en 14 centros de salud del sector público, de la ciudad de Bucaramanga, Colombia.
La muestra fue intencional 24 y contó con el aval de las directivas de la oficina de calidad de la institución prestadora de servicios de salud que agrupa los centros de salud, de tal forma que se contara con una muestra representativa de cada zona geográfica de Bucaramanga. Como criterio de inclusión se consideró que el profesional deseara participar voluntariamente en la investigación y se excluyeron a aquellos profesionales que no pudieron ser contactados después de tres intentos. El instrumento utilizado para la recolección de la información fue la Encuesta sobre cultura de seguridad del paciente en atención primaria, la cual es la versión traducida y validada al español con un coeficiente de alfa de Cronbach de 0,96 25 de la encuesta médica Office Survey on Patient Safety Culture 26. El mismo fue autodiligenciado en el lugar de trabajo de forma física, una tuvo duración aproximada de 20 minutos; no obstante, para los profesionales que no se pudieron contactar de forma presencial al segundo intento, se les envío un vínculo virtual para el diligenciamiento de la encuesta.
Para el análisis de los datos se codificaron las respuestas en tres grupos, así: negativas: muy en desacuerdo/en desacuerdo, nunca/rara vez, pobre/ regular, diariamente-semanalmente; neutras: ni de acuerdo/ni en desacuerdo, a veces, bueno, mensualmente/varias veces en los últimos 12 meses; positivas: de acuerdo, muy de acuerdo, la mayoría de las veces, muy bueno, excelente; datos perdidos: No sabe/no responde 16. De igual forma, se clasificaron las dimensiones siguiendo los criterios de la Agencia para la investigación y calidad de salud de Estados Unidos 26, que establece que una dimensión es una fortaleza si obtiene más del 75% de respuestas positivas, o es una debilidad si obtiene más del 50% de respuestas negativas.
El análisis se realizó a través del paquete estadístico PAST versión 3.08 27. Para el análisis de las variables cualitativas se utilizó X2 cuadrado de homogeneidad y para las variables cuantitativas la prueba U de Mann Whitney.
El proyecto se desarrolló con el aval del Comité de investigación y la Subdirección científica de la institución prestadora de servicios de salud, siguiendo las consideraciones éticas de la Declaración de Helsinki y la Resolución 8430 de 1993, por lo cual los participantes firmaron un consentimiento informado.
RESULTADOS
El 64,7% 33 de los profesionales de la salud que participaron en el estudio eran de sexo femenino y el 35,3% (18) de sexo masculino; con una mediana de edad de 35 años y un mínimo de 21 años y máximo 60 años. La mayoría de profesionales, eran médicos (n=28; 54,9%), seguidos por enfermeros (n=13; 25,5%), odontólogos (n=5; 9,8%), fisioterapeutas (n=2; 3,9%), fonoaudiólogo (n=1; 2%) y nutricionista (n=1; 2%); con formación de pregrado (n=41; 80,4%); tenían una vinculación de entre 2 meses y 1 año (n=15; 29,4) y de 1 a 3 años (n=14; 27,5%); y trabajaban en la semana entre 1 y 48 horas, predominando el grupo que trabajaba medio tiempo, de 17 a 24 horas (n=16; 31,4%) y de 5 a 16 horas (n=14; 27,5%).
Análisis de las dimensiones de cultura de seguridad
Acorde con los criterios de la Agencia para la investigación y calidad de salud de Estados Unidos 26, no se puede catalogar ninguna dimensión como fortaleza, ya que ninguna obtuvo el 75% de respuestas positivas; no obstante, tampoco hubo debilidades porque ninguna dimensión obtuvo más del 60% de respuestas negativas.
La valoración global de seguridad del paciente fue del 45% (n=23) de respuestas positivas, el 20% (n=10) de respuestas negativas y el 35% (n=18) de respuestas neutras, siendo mejor calificada por las mujeres (n=16; 48,5%) que por los hombres (n=7; 38,9%). Las dimensiones mejor calificadas fueron: puntuación global (63% de respuestas positivas) e intercambio de información con otros servicios asistenciales (59% de respuestas positivas) (Ver tabla 1).
Tabla 1 Dimensiones de cultura de seguridad del paciente.

* Estos valores se consideran perdidos porque no fueron contestados por los profesionales encuestados.
Fuente: Elaboración propia.
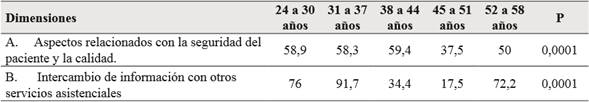
Al analizar los resultados de las dimensiones y las variables sociodemográficas, se encontraron diferencias significativas con la edad, profesión, antigüedad en el trabajo, número de horas trabajadas en la semana y tipo de contrato.
Diferencias significativas según la edad
Se encontraron diferencias significativas entre la edad y las dimensiones: aspectos relacionados con la seguridad del paciente y la calidad e intercambio de información con otros servicios asistenciales, obteniendo valores positivos superiores al 50% en los grupos de edad más jóvenes como se muestra en la tabla 2.
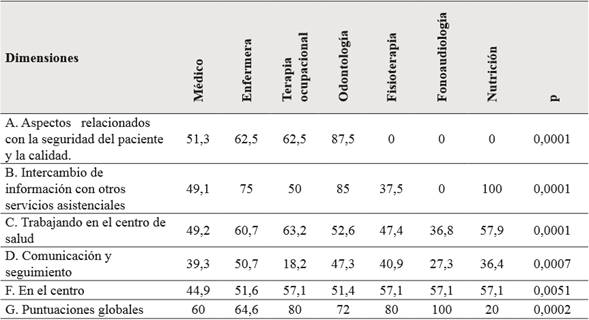
Diferencias significativas según la profesión
Se encontraron diferencias significativas en seis dimensiones, las cuales fueron valoradas positivamente por la mayoría de los odontólogos, enfermeros y terapistas ocupacionales, como se observa en la Tabla 3.
Diferencias significativas según la antigüedad en la institución
En cinco de las siete dimensiones hubo diferencias significativas, obteniendo valores positivos especialmente en el grupo de profesionales que llevan más de 3 años vinculados a la institución, como se observa en la tabla 4.
DISCUSIÓN
El análisis de la cultura de seguridad del paciente es hoy en día un tema necesario de abordar por facilitar la implementación de planes de mejora conducentes a disminuir los eventos adversos e incrementar la calidad de la atención 12. En este estudio la cultura de seguridad obtuvo una puntuación global positiva cercana al 50%, similar a lo encontrado en España por Fajardo 12, donde la puntuación global fue del 49%, siendo mayor en las mujeres que en los hombres, pero sin encontrarse diferencias significativas entre las dos variables, contrario a lo encontrado en un estudio realizado en España, donde el 94% de las mujeres tuvo una percepción positiva 28. De igual forma en este estudio no se reportaron dimensiones como fortalezas o como debilidades, similar a lo reportado en un estudio realizado en España 14.
Al analizar la cultura de seguridad del paciente en relación a la edad del profesional de salud se evidenció que los puntajes positivos más altos se encontraron en los grupos de edad más jóvenes, lo que podría relacionarse con la reciente inclusión de la temática en la formación de pregrado, ya que la política de seguridad del paciente se implementó en Colombia en 2008 21; por el contrario, en un estudio realizado es España 28 se halló que el grupo de 56 a 69 años tenía la puntuación más alta.
En relación con la profesión, la puntuación global fue mayor en terapeutas ocupacionales, fisioterapeutas y fonoaudiólogos que en los demás profesionales, contrario a lo hallado en estudios de Perú 29 y Brasil 30, donde los valores más altos de respuestas positivas se obtuvieron en los profesionales de medicina y otro estudio de Brasil 9, donde la percepción más alta la obtuvo enfermería.
Se halló relación entre la valoración positiva de las dimensiones y la antigüedad en el trabajo, similar a lo encontrado en España, donde a mayor antigüedad mayor valoración positiva de la cultura de seguridad 28. Un hallazgo similar se presentó en una investigación realizada en Brasil en el ámbito de terapia intensiva 31.
La valoración global de la seguridad del paciente fue del 45%, lo que implica la necesidad de establecer acciones dirigidas a fortalecer la cultura de seguridad, a mejorar las dimensiones que sin ser una debilidad requieren una intervención y a fortalecer las que ya tienen valoraciones positivas y que se requiere seguir promoviendo, teniendo en cuenta que el desarrollo de la cultura de seguridad y la capacitación de los profesionales del área de la salud contribuye a la adopción de buenas prácticas, e influye en el mejoramiento del ejercicio profesional 23.
La dimensión mejor calificada fue la puntuación global, que valora dimensiones de calidad asistencial como la puntualidad, eficiencia, efectividad, equidad y calidad centrada en el paciente 32. Esta dimensión es muy importante, ya que en salud se debe poner al paciente como centro, lo cual se puede hacer a través de la estandarización de procesos, el trato personalizado, la integración y continuidad de cuidados, favoreciendo el cumplimiento de los valores de equidad, accesibilidad, efectividad, eficiencia, solidaridad, seguridad y oportunidad 33. De igual forma, la dimensión con menor valoración positiva fue “apoyo al liderazgo”, similar a lo encontrado en España 30, donde esta área se evidenció como un área débil (47%).
La segunda dimensión mejor valorada fue intercambio de información con otros servicios asistenciales, donde se valora el intercambio de información con precisión, completitud y de forma adecuada y oportuna, con los servicios de pruebas diagnósticas, otras consultas médicas, oficina de farmacia y hospitales 32, lo que se representa el trabajo en equipo multidisciplinario, el cual no siempre es bien valorado por los profesionales de salud 34. Al respecto es importante considerar que en la medida en que el ambiente de trabajo se perciba como una fortaleza, habrá mayor facilidad para que ellos se vinculen a los planes de mejoramiento propuestos 35.
La dimensión con menor valoración fue apoyo al liderazgo, relacionada con la inversión de recursos orientados al mejoramiento de la calidad de la atención en este centro de salud, la atención de los errores o fallos, la priorización de aquellos procesos relacionados con la mejora de la atención a los usuarios y la toma de decisiones basadas en lo que es mejor para ellos. Al respecto, en un estudio realizado en un Hospital de Bogotá 36 se encontró que el liderazgo en seguridad del paciente es importante para consolidar una cultura institucional que sea educativa y no punitiva, de tal forma que se considere en reporte de un evento adverso como una oportunidad para identificar las fallas en la atención y a partir de allí implementar acciones preventivas.
Otro aspecto con valoración baja fue la comunicación y seguimiento, lo cual implica que se debe priorizar dentro de los planes de mejoramiento, ya que dentro de los aspectos priorizados por los pacientes como de vital importancia en la atención de salud están el trato humanizado y personalizado, la empatía de los profesionales de salud, capacidad de respuesta y calidad de la información que facilita dicho personal 37. Al respecto, se debe tener en cuenta que las estrategias preventivas de los eventos adversos en atención primaria son altamente efectivas, porque la mayoría de eventos adversos son evitables, por lo cual es necesario realizar mejoras en la comunicación e información, abordando de esta forma varios de los problemas existentes 38; además, la falta de comunicación afecta la cultura de seguridad del paciente y el proceso de atención de salud 12, por lo cual la discusión del tema en las reuniones de los equipos de atención primaria favorece la definición de áreas de mejora para la mejora de la cultura organizacional 39.
Los resultados de este estudio sirven como referente para futuras investigaciones, teniendo en cuenta que el evaluar a los profesionales de salud permite la reflexión y por ende el fomento de la cultura de seguridad del paciente que incluya el reporte, análisis y discusión de los eventos adversos 40. También es importante el desarrollo de acciones educativas sobre seguridad del paciente centradas en la mejora y optimización de los recursos 41, así como en la atención segura y de calidad, para fomentar la cultura de seguridad tanto en los profesiones como en los equipos de atención primaria 42. Otros aspectos a fortalecer son la estandarización de protocolos, mejoras en el entorno, infraestructura, reducción de la sobrecarga de trabajo, prevención de errores y mayor resolución de conflictos 43.
Aunque las instituciones de salud trabajan hoy en día para la implementación de un programa de seguridad del paciente que implique la generación de una cultura de seguridad; el sistema de seguridad social en salud también tiene el reto de diseñar políticas y herramientas adecuadas, para que se favorezca la seguridad del paciente durante la prestación de servicios de salud orientados hacia la atención primaria 44.
CONCLUSIONES
El estudio de la cultura de seguridad del paciente cobra especial importancia hoy en día, en particular en el área de atención primaria, donde el tema es poco estudiado.
El presente estudio arrojó que la dimensión mejor calificada por los profesionales de la salud fue la de puntuaciones globales y por el contrario la que obtuvo menor calificación fue la de apoyo al liderazgo. La puntuación global fue mayor en la población de sexo femenino y entre los profesionales de fisioterapia, terapia ocupacional, fonoaudiología y; además, se encontraron diferencias significativas entre las dimensiones de calidad y las variables profesión, edad, antigüedad en la institución, horas de trabajo semanal y tipo de contrato.
La principal limitación de este trabajo fue la negativa por parte de algunos profesionales para responder la encuesta, en razón a que se percibía como una herramienta punitiva.
Se recomienda la ejecución de programas de inducción y re-inducción al personal de salud en el tema seguridad del paciente favorece la creación de una cultura de seguridad del paciente; además de la medición periódica y la implementación de planes de mejoramiento acorde con los hallazgos encontrados, que para el caso de estudio, corresponde a las dimensiones de liderazgo y comunicación.