Introducción
El síncope se define como la pérdida completa y transitoria del estado de conciencia, debida a una hipoperfusión cerebral, asociada con pérdida del tono postural y con una recuperación espontánea e inmediata1. Este se clasifica en tres grandes grupos según su etiología: neuralmente mediado o reflejo, secundario a hipotensión ortostática o de origen cardiogénico (figura 1)2.
Es un síntoma común que representa un porcentaje importante de consultas por urgencias e ingresos hospitalarios. A pesar de que en la mayoría de los casos, la etiología es benigna, causa gran impacto e incertidumbre en quienes lo padecen, lo cual lo hace un motivo de consulta frecuente que requiere de un diagnóstico preciso y de un manejo oportuno y adecuado3,4.
Las principales causas son: síncope reflejo (neuralmente mediado), síncope por hipotensión ortostática y síncope de origen cardíaco2. El síncope de origen cardíaco puede ser debido a enfermedad cardíaca estructural como la estenosis aórtica o a arritmias, que pueden ser taqui o bradiarritmias5. Estas últimas incluyen la disfunción del nodo sinusal y los trastornos de la conducción aurículo-ventricular (AV), como el bloqueo AV de segundo grado Mobitz II y el bloqueo AV completo paroxístico/intermitente o permanente1,6. El síncope es el principal síntoma que presentan los pacientes con bloqueo aurículo-ventricular completo paroxístico.
Existen tres causas de bloqueo aurículo-ventricular paroxístico: las enfermedades intrínsecas del sistema de conducción, el aumento del tono vagal7,8, y el más recientemente descrito: el idiopático de comportamiento paroxístico9,10. Se presenta el caso de una paciente con historia de múltiples episodios de síncope, sin enfermedad cardíaca estructural de base, y en quien se encontró como causa más probable de estos un bloqueo AV paroxístico idiopático.
Reporte del caso
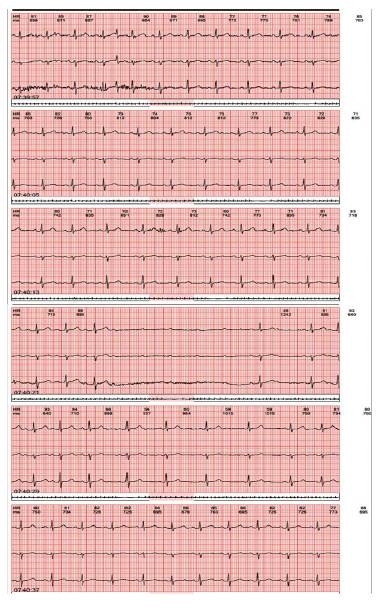
Mujer de 42 años remitida a consulta de Electrofisiología por un cuadro clínico consistente en múltiples episodios sincopales de tres meses de evolución, algunos con trauma importante, sin clínica premonitoria, en ausencia de actividad física y en ocasiones con dolor precordial de tipo opresivo irradiado al miembro superior izquierdo y en quien se descartó síndrome coronario agudo con biomarcadores cardíacos. Se le realizó un monitoreo Holter 24 horas en el que se documentó un bloqueo aurículo-ventricular completo paroxístico (figura 2).
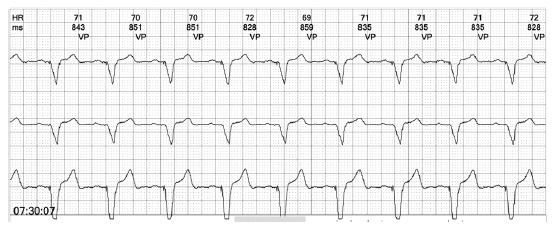
No se documentaron alteraciones hidroelectrolíticas o metabólicas, así como tampoco cardiopatía estructural en el ecocardiograma transtorácico. Se realizó Tilt test, el cual fue negativo para síncope neuralmente mediado. Por los hallazgos se consideró candidata a implante de marcapasos bicameral, con una excelente respuesta y sin evidencia posterior de recurrencia del síncope (figura 3).
Discusión
El síncope es una causa frecuente de consulta médica. Se presentan de forma especial en el contexto de bloqueos de la conducción aurículo-ventricular, cuando ocurren de forma súbita y a menudo en pacientes sin cardiopatía isquémica o estructural de base. El síncope es el síntoma principal de los bloqueos aurículo-ventricular hasta en el 40 % de los casos11.
El bloqueo aurículo-ventricular completo paroxístico idiopático se caracteriza por episodios sincopales de larga data, ausencia de trastornos en el electrocardiograma o en el estudio electrofisiológico, ausencia de progresión a bloqueo AV permanente y eficacia con la terapia de estimulación cardíaca. Estos pacientes tienen bajos niveles de adenosina plasmática basal y mayor sensibilidad a la adenosina/ATP exógena2,12. La fisiopatología ha sido explicada por la presencia de bloqueo en fase 4 del sistema de conducción infraHisiano11. Es importante anotar que esta enfermedad es frecuentemente diagnosticada de forma errónea como un trastorno convulsivo o epilepsia y los pacientes llegan a ser tratados con medicamentos antiepilépticos (ver diagnósticos diferenciales mas importantes en la figura 1)13.
Brignole et al.9 realizan un seguimiento a largo plazo de una cohorte de 18 pacientes (nueve hombres y edad promedio de 55 ± 19 años) con diagnóstico de síncope secundario a bloqueo aurículo-ventricular completo paroxístico y en quienes no se conocía la etiología que explicara su cuadro. Presentaban además electrocardiograma dentro de límites normales y ausencia de enfermedad cardíaca estructural. Se les realizó monitoreo Holter 24 horas y en todos ellos se documentó bloqueo aurículo-ventricular completo paroxístico durante la presencia de múltiples pausas consecutivas; el bloqueo aurículo-ventricular ocurrió sin prolongación previa del ciclo P-P ni del intervalo PR. Después de que se les implantó el marcapasos cardíaco permanente, ninguno de ellos presentó recurrencias sincopales demostrando, como en el presente caso, la eficacia de la estimulación eléctrica cardíaca.
El bloqueo aurículo-ventricular completo paroxístico fue descrito inicialmente por Sachs y Traynor14 en 1933, y más tarde por Coumel et al.15 en 1971. En la literatura se encuentran descritos tres tipos de bloqueo aurículo-ventricular completo paroxístico: Intrínseco: asociado con enfermedad propia del sistema de conducción cardíaca. Los pacientes debutan con crisis de Stokes-Adams y se desencadena frecuentemente por una extrasístole. El electrocardiograma de base suele ser anormal.
Extrínseco vagal: llamado también síncope reflejo; se produce por un influjo parasimpático importante, asociado con pródromos, su electrocardiograma de base suele ser normal, pero presenta un patrón característico, evidenciado con monitoreo electrocardiográfico continuo, cuando se realizan maniobras vagales, incluyendo un intervalo P-P que se prolonga progresivamente con cada nueva longitud de ciclo y una prolongación progresiva del intervalo PR, seguida de un bloqueo aurículo-ventricular completo.
Extrínseco idiopático: asociado con bajos niveles de adenosina plasmática. No presenta pródromos clínicos ni tiene asociado una alteración del ritmo evidente16.
Es importante determinar el tipo de bloqueo aurículo-ventricular completo paroxístico, principalmente por su tratamiento con dispositivos de estimulación cardíaca, dado que, tanto el bloqueo aurículo-ventricular tipo intrínseco y extrínseco idiopático, tienen buena respuesta al estímulo con marcapasos, mientras en que en el bloqueo aurículo-ventricular extrínseco vagal, la respuesta puede ser variable1. En el presente caso, al tratarse de una paciente con historia de múltiples episodios sincopales, sin pródromos y con un PR que no varía en el electrocardiograma, se consideró que la causa más probable del síncope fuera un bloqueo aurículo-ventricular completo paroxístico extrínseco idiopático. La excelente respuesta y evolución clínica durante los tres años posteriores al implante del marcapasos bicameral confirmaron la sospecha diagnóstica.
Conclusión
Existen tres diferentes tipos de bloqueo aurículo-ventricular completo paroxístico. Es importante reconocer el tipo de bloqueo mediante el monitoreo electrocardiográfico y las manifestaciones clínicas, ya que esto define el tratamiento a largo plazo con dispositivo implantable de estimulación eléctrica cardíaca.