Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Revista Colombiana de Obstetricia y Ginecología
versión impresa ISSN 0034-7434versión On-line ISSN 2463-0225
Rev Colomb Obstet Ginecol v.59 n.3 Bogotá jul./sep. 2008
Myriam Bravo de Insuasty, M.D.*, José Vicente Erazo, M.D.**, Ana María Álvarez***, María Isabel Casas****, Ofelia Ortiz de Collazos, Enf., M.Sc.*****, Jaime Álvarez-Soler, M.D., M.Sc.******
Recibido: septiembre 17/07 - Aceptado: julio 30/08
* Patóloga. Profesora titular. Departamento de Patología. Hospital Universitario San José de Popayán. Facultad de Ciencias de la Salud, Universidad del Cauca. Popayán, Colombia. Correo electrónico: myriambravo@hotmail.com
** Ginecólogo. Profesor Titular, Facultad de Ciencias de la Salud, Universidad del Cauca. Popayán, Colombia.
*** Estudiante de Pregrado Medicina. Facultad de Ciencias de la Salud, Universidad del Cauca. Popayán, Colombia.
**** Citóloga, Departamento de Patología, Facultad de Ciencias de la Salud, Universidad del Cauca. Popayán, Colombia.
*****Magíster en enfermería, Especialista en Gerencia de proyectos. Profesora Asociada, Facultad de Ciencias de la Salud, Universidad del Cauca. Popayán, Colombia.
******Patólogo. Magíster en Salud Ocupacional. Profesor Auxiliar Departamento de Patología, Facultad de Ciencias de la Salud, Universidad del Cauca. Popayán, Colombia.
RESUMEN
El cáncer cervical es una enfermedad prevenible, sin embargo su erradicación todavía está lejana. La citología no siempre detecta la infección por virus de papiloma humano (HPV) y no predice su comportamiento; es necesario delimitar grupos de riesgo y buscar mecanismos para complementarla.
Objetivos: conocer la prevalencia de citologías anormales en diferentes grupos poblacionales de mujeres, y definir su perfil epidemiológico.
Metodología: estudio descriptivo de corte transversal, incluyó 416 mujeres provenientes de un centro de reclusión, de bienestar universitario y de un centro de atención primaria en la ciudad de Popayán, entre los años 2003 a 2005. A las participantes se les tomó una muestra para citología y se les aplicó una encuesta.
Resultados: en el centro de reclusión la prevalencia de alteraciones citológicas fue del 11%. En el grupo de estudiantes del 10%. En el grupo del centro de atención primaria del 6%. En los tres grupos se identificaron factores de riesgo.
Conclusiones: existe una mayor prevalencia de anormalidades citológicas en población carcelaria y universitaria en Popayán, Colombia.
Palabras claves: cáncer cervical, neoplasia intraepitelial cervical (NIC), tamizaje citológico, citología anormal.
SUMMARY
Cervical cancer is a preventable disease; however, eradicating this disease is still far from reach. Cervical cytology smears do not always detected human papilloma virus infection and do not predict its behavior. Risk groups must therefore be identified andstrategiessoughtforcomplementingthecervical cytology smear.
Objectives: ascertaining the frequency and the risk of cytological alterations in different female population groups and identifying their epidemiological profile.
Methodology: this was a cross-sectional descriptive study in which 416 females from a penitentiary centre, a university welfare centre and a primary health centre participated from 2003-2005. Female participants had a cytology smear and answered a questionnaire.
Results: cervical cytological abnormalities in the prison inmates had 11% prevalence, 10% in the university students and 6% in females attending the primary health centre. Risk factors were identified in all three groups.
Conclusions: a higher prevalence of cytological abnormalities existed in the university and inmate female populations.
Key words: cervical cancer, cervical intraepithelial neoplasia, cytological screening, abnormal cervical smear.
INTRODUCCIÓN
El cáncer de cérvix tiene unas características muy especiales con respecto a otros tipos de cáncer, posee factores de riesgo claramente definidos, se asocia a un estado preneoplásico y el tratamiento de estas lesiones es seguro y muy efectivo. La identificación de los tipos de papiloma virus humano (VPH) oncogénicos, como una causa necesaria, aunque no suficiente, para el desarrollo del cáncer cervical y la clasificación del cáncer de cérvix como una enfermedad de transmisión sexual prevenible, implican la necesidad de hacer prevención primaria y obligan a mejorar la eficiencia de los programas de prevención secundaria.1-3
Aunque en las últimas cuatro décadas los programas de tamizaje citológico han reducido en forma dramática la incidencia y la mortalidad del cáncer cervical en los países desarrollados, aún es el segundo tumor femenino más frecuente a nivel mundial y afecta anualmente aproximadamente a 500.000 mujeres y causa más de 250.000 muertes al año.4,5 En los países en desarrollo se presentan el 80% de los casos y es el tipo de cáncer más frecuente en la mujer.6-8 En América Latina se reporta la incidencia más alta (55 casos por cada 100.000 mujeres).9,10 En Colombia el cáncer de cérvix es la neoplasia más frecuente en la mujer, tiene una alta incidencia (23 por cada 100.000 mujeres), con una tasa de mortalidad de 18,4 por 100.000 mujeres9 y a pesar del largo tiempo que llevan implementados los programas de tamizaje citológico, se siguen diagnosticando, en mucha mayor proporción, cánceres invasores que estados preneoplásicos. Según datos del registro institucional de cáncer del Instituto Nacional de Cancerología de Colombia, en el año 2006 la incidencia de lesión intraepitelial de alto grado fue del 24%, en tanto que la del cáncer de cérvix invasor del 76%.11
En los países en desarrollo, los programas de tamizaje citológico no cuentan con presupuestos adecuados, generalmente están desestructurados y tienen bajo impacto.7,12 Influye en su bajo rendimiento la naturaleza misma de la prueba, caracterizada por una sensibilidad y una tasa de falsos negativos muy variable.13,14 También incide el gran volumen de trabajo de los laboratorios de citología, lo cual les genera dificultad para mantener un rendimiento de alta calidad. Otro problema que tiene impacto negativo en los programas, es el complejo proceso en que se ve involucrada la paciente para resolver un resultado anómalo, que implica múltiples visitas a los servicios de salud e incremento de costos; factores que propician el abandono de los programas de control o su utilización esporádica e irregular.5,15
Las limitaciones que tienen los programas de detección temprana de cáncer cervical hacen necesario hacer la delimitación de grupos de riesgo y la utilización de métodos adyuvantes que aumenten la tasa de detección de lesiones precursoras.
Entre los factores de riesgo se ha considerado que poblaciones carcelarias tienen mayor riesgo para lesiones premalignas y cáncer cervical.16-18 Por otra parte, se ha planteado que las mujeres adolescentes y mujeres jóvenes, tienen mayor riesgo de adquirir la infección por VPH.19-22
Consistente con este planteamiento, el presente trabajo busca determinar la prevalencia de citologías anormales en una población carcelaria y otra de mujeres universitarias, y compararla con un grupo de mujeres con el riesgo poblacional basal.
MATERIALES Y MÉTODOS
Diseño: estudio de corte transversal
Población y lugar: el grupo de estudio incluyó a todas las mujeres que entre los años 2003 y 2005 se presentaron a control citológico en los programas de prevención de cáncer cervical que tiene implementados en Popayán, la Facultad de Medicina de la Universidad del Cauca. Popayán es una ciudad de 257.512 habitantes ubicada en el occidente colombiano. Las pacientes fueron seleccionadas de un centro de reclusión (grupo 1), en un servicio de bienestar universitario (grupo 2) y en un centro de atención primaria (grupo 3). Se excluyeron del estudio las mujeres que tenían historia previa de NIC o cáncer cervical y las pacientes que estuvieran en embarazo o hubieran sido histerectomizadas por patologías benignas o cáncer. El grupo de atención primaria se consideró representativo por mujeres de la población general femenina en Popayán.23 En los tres grupos se realizó un muestreo secuencial, consecutivo.
Procedimiento: para involucrar a las pacientes se trabajó prevención primaria con charlas educativas, sociodramas, información en programas radiales, promoción personalizada y difusión en sitios públicos. Las mujeres interesadas en participar recibieron información sobre el proceso a seguir, aceptaron participar de manera voluntaria y firmaron el consentimiento informado. A las participantes se les aplicó una encuesta con el fin de estudiar sus características epidemiológicas y sociodemográficas. Las citologías fueron tomadas por un ginecólogo o por una citóloga experta; para su recolección se utilizó la espátula de Ayre para la región exocervical y cytobrush para el endocérvix. Las muestras se procesaron en el laboratorio de citopatología del Hospital Universitario San José de Popayán, fueron coloreadas con Papanicolau y su interpretación estuvo a cargo de una citóloga y un patólogo. Los informes con los resultados se remitieron a los funcionarios coordinadores de los programas para el manejo correspondiente, de acuerdo al diagnóstico.
Se evaluaron las siguientes variables en la población estudiada: edad en años, consignada al momento de la consulta; escolaridad, clasificada en primaria, secundaria y educación superior, que también se consignó en años cursados; procedencia, rural si proviene del campo, o urbana si la paciente proviene de un casco urbano; acceso a planes de salud, se consideró positiva la vinculación regular a una entidad prestadora de salud, pública o privada; hábito de fumar, positivo cuando la mujer ha fumado 5 o más cigarrillos diarios,24 por lo menos durante el último año; iniciación de actividad sexual, la edad al momento de iniciarla; número de compañeros sexuales, se tomó como el total de compañeros sexuales, ya sean ocasionales o permanentes e independiente del tiempo o duración de la relación; número de embarazos; número de abortos; uso de anticonceptivos orales, se consideró positivo su consumo regular por más de dos años. Para el análisis se utilizó el programa estadístico Stata 7,0. Se resume la información de las variables continuas mediante la mediana y el rango y las variables categóricas como proporciones con su respectivo intervalo de confianza del 95%, las alteraciones citológicas se reportan como prevalencias.
RESULTADOS
Para el análisis de prevalencia de alteraciones citológicas se incluyeron 416 mujeres, de tres grupos poblacionales. En el grupo 1 la prevalencia de alteraciones citológicas fue del 11% (IC 95: 6,3 - 17,0). En el grupo 2 del 10% (IC 95%: 4,3 &#-; 20,3), y en el grupo 3 del 6% (IC 95%: 3,1 &#-; 10,1). Las alteraciones presentes se describen en la tabla 1.

Características sociodemográficas: en el grupo 1 la mediana para la edad es de 27 años (rango entre 18 y 56 años). En el grupo 2 la mediana es de 22 años (rango entre 18 y 32 años). En el grupo 3 la mediana es de 34 años (rango entre 15 y 74 años). Las características sociodemográficas se describen en detalle en la tabla 2.

La edad de inicio de la actividad sexual asociada a las pacientes con alteraciones citológicas, se observa en la tabla 3.

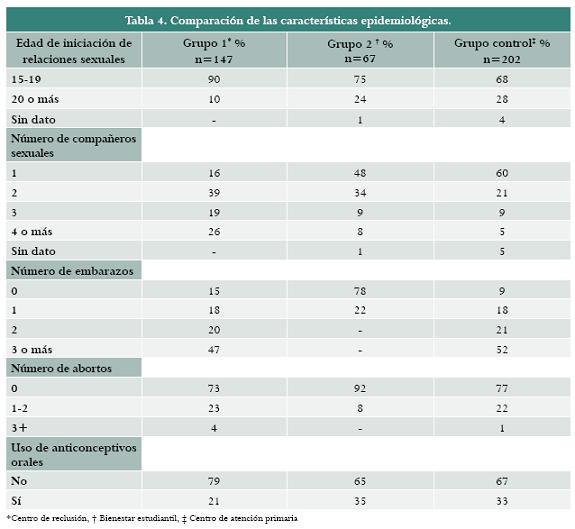
Características epidemiológicas: en el grupo 1 la mediana para edad de iniciación de relaciones sexuales fue de 16 años (rango entre 5 y 22 años). En el grupo 2 la mediana es de 17 años (rango entre 14 y 23 años). En el grupo 3 la mediana es de 17 años (rango entre 14 y 31 años). En el grupo 1 la mediana para número de compañeros sexuales es de 2 (rango entre 1 y 50 o más). En el grupo 2 la mediana es de 2 compañeros (rango entre 1 y 5). En el grupo 3 la mediana es de 1 (rango entre 1 y 6). La distribución de los otros factores de riesgo se describe detalladamente en la tabla 4.
El número de pacientes con alteraciones citológicas con relación al número de compañeros sexuales, se observa en la tabla 5.

DISCUSIÓN
En el grupo de mujeres del centro de reclusión, la prevalencia de alteraciones citológicas fue del 11%, un hallazgo similar se reporta en el estudio Downey y col, en el Reino Unido, quienes encontraron una prevalencia en la población carcelaria del 13% vs. 6,2% en la población general.25 Karsai y cols, refieren un resultado semejante en una comunidad de reclusas en Vancouver, Canadá.18 Audet-Lapointe da cuenta de una prevalencia 4 veces mayor con respecto a la población general.26 Hay investigaciones27 que reportan que en la población carcelaria se desarrollan anormalidades más severas en grupos etéreos más jóvenes, en este estudio no se observó ese comportamiento.
En el grupo de estudiantes universitarias, la prevalencia de alteraciones citológicas fue del 10%. Investigaciones realizadas en grupos poblacionales de mujeres jóvenes y adolescentes en Estados Unidos y Canadá, reportan prevalencias del 11,7 y 13% respectivamente,28,29 datos muy similares a los descritos en el presente estudio. En Colombia, en un grupo de estudiantes universitarias de Boyacá, se reporta una prevalenciadealteracionescitológicasdel20%.30 No obstante, es de consenso que la prevalencia de atipia escamocelular (ASC) y lesiones de bajo grado en adolescentes y mujeres jóvenes es significativamente elevada, está en ascenso y la mayoría están relacionadas con infección por VPH.31 Por otra parte, la prevalencia de lesiones de alto grado o cáncer es muy baja en este grupo poblacional.22,32-37
En el grupo de mujeres del centro de atención primaria, la prevalencia de alteraciones citológicas fue del 6%. Se estima que la prevalencia general está entre el 5-8%.35,36 En Colombia encontramos datos sobre prevalencia de alteraciones citológicas en algunas regiones del Valle del Cauca, la cual osciló entre 9 y 12,1%.38,39 En el Cauca, en un estudio realizado en Popayán en un grupo de mujeres embarazadas, se observó una prevalencia del 15,5%.40 En países de Latinoamérica los datos de prevalencia de alteraciones citológicas son muy variables y se toman sobre grupos poblacionales restringidos, en México 3,43%,41 en Venezuela 13,19%,42 en Ecuador 9,8%.43 La prevalencia observada en grupos poblacionales de España es del 5,3%44 y en Estados Unidos está entre 7 y 23%.22,34,45 Es importante anotar que una proporción significativa de estas citologías anómalas corresponden a ASC, que se estima en algunas poblaciones por encima del 10%; estudios han observado que concomitante con el ASC puede hallarse una lesión de alto grado subyacente, cuya prevalencia, según el tipo de estudio, puede variar entre 5 y 63%.34,46
Limitaciones del estudio: una condición limitante del presente estudio es el número escaso de participantes del grupo de estudiantes universitarias, porque las estudiantes utilizan con baja frecuencia los servicios de bienestar. Otros aspectos problemáticos son la dificultad para obtener información confiable sobre la vida sexual de las mujeres participantes; no se investigó comportamiento sexual de los compañeros, hábitos nutricionales y sobre otras enfermedades de transmisión sexual.
CONCLUSIONES
Hay una mayor prevalencia de citología anormal en mujeres de la población carcelaria y en el grupo de estudiantes, respecto a las mujeres atendidas en centros de atención primaria. Es importante hacer una evaluación de otras alternativas diagnósticas complementarias para incrementar la efectividad de los programas de prevención del cáncer cervical.
AGRADECIMIENTOS
Los autores expresan su agradecimiento a las directivas y funcionarios del Centro de Reclusión La Magdalena de la ciudad de Popayán, del Centro Universitario en Salud Alfonso López, y del Bienestar Estudiantil de la Universidad del Cauca.
Trabajo realizado en la Facultad de Ciencias de la Salud de la Universidad del Cauca. Financiación: Universidad del Cauca. Popayán, Colombia.
REFERENCIAS
1. Woodman CB, Collins SI, Young LS. The natural history of cervical HPV infection: unresolved issues. Nat Rev Cancer 2007;7:11-22. [ Links ]
2. Roden R, Wu TC. How will HPV vaccines affect cervical cancer? Nat Rev Cancer 2006;6:753-63. [ Links ]
3. Wright TC Jr, Schiffman M, Solomon D, Cox T, García F, Goldie S, et al. Interim guidance for the use of human papillomavirus DNA testing as an adjunct to cervical cytology for screening. Obstet Gynecol 2004; 103:304-9. [ Links ]
4. Sherman M, Lorinez A, Scott D, Wacholder S, Castle P. Glass A, Mielzynska I, Rush B, Schiffamn M. Baseline cytology, human papillomavirus testing, and risk for cervical neoplasia: a 10-year cohort analysis. J Natl Cancer Inst 2003;95:46-52. [ Links ]
5. Denny L, Kuhn L, De Souza M, Pollack A, Dupree W, Wright T. Screen-and-treat approaches for cervical cancer prevention in low-resource settings. A randomized controlled trial. JAMA 2005;294:2173-81. [ Links ]
6. Lack N, West B, Jeffries D, Ekpo G, Morison L, Soutter WP, et al. Comparison of non-invasive sampling methods for detection of HPV in rural African women. Sex Transm Infect 2005;81:239-41. [ Links ]
7. Mandelblatt JS, Lawrence WF, Gaffikin L, Limpahayom KK, Lumbiganon P, Warakamin S, et al. Cost and benefitsof differentstrategies to screening for cervical cancer in less-developed countries. J Natl Cancer Inst 2002;94:1469-83. [ Links ]
8. González Y, Castaño MS. Cribado del cáncer de cérvix: ¿la misma frecuencia para mujeres inmigrantes latinoamericanas? Medifam 2001;11:60-82. [ Links ]
9. Molano M, Posso H, Méndez F, Murillo R, Van den Brule A, Ronderos M, et al. Historia natural de la infección por el virus del papiloma humano en una cohorte de Bogotá, D.C, Colombia. Rev Colomb Cancerol 2005;9209-26. [ Links ]
10. Arrossi S, Sankaranarayanan R, Parkin DM. Incidence and mortality of cervical cancer in Latin America. Salud Pública Mex 2003;45:S306-14. [ Links ]
11. Instituto Nacional de Cancerología. Anuario Estadístico 2006. Bogotá, Colombia; 2006. Visitado 2008 Jun 18. Disponible en: http://www.incancerologia.gov.co/documentos/1_3_2008_10_21_58_AM_anuario%20estadistico.pdf. [ Links ]
12. Wheeler CM. Advances in primary and secondary interventions for cervical cancer: human papillomavirus prophylactic vaccines and testing. Nat Clin Pract Oncol 2007;4:224-35. [ Links ]
13. Myers ER, Mccrory DC, Subramanian S, Mccall N, Nanda K, Datta S, et al. Setting the target for a better cervical screening test: characteristics of a costeffective test for cervical neoplasia screening. Obstet Gynecol 2000;96:645-52. [ Links ]
14. Ricci P,Perucca E, Koljanin J, Baeriswyl E. Citología de Base Líquida: Revisión de la historia y los estudios al respecto. Rev Chil Ostet Ginecol 2004;69:256-62. [ Links ]
15. Blumenthal PD, Gaffikin L.Cervical cancer prevention. Making programs more appropiate and pragmatic. JAMA 2005;294:2225-8. [ Links ]
16. Magee CG, Hult JR, Turalba R, McMillan S. Preventive care for women in prison: a qualitative community health assessment of the Papanicolau test and followup treatment at a California State women´s prison. Am J Public Health 2005;95:1712-7. [ Links ]
17. Plugge E, Fitzpatrick R. Factors affecting cervical screening uptake in prisoners. J Med Screen 2004;11:48-9. [ Links ]
18. Karsai H, Coldman AJ, Gavin D, Brumelle S, Boyes D, Anderson G, et al.Cervical intraepithelial neoplasia in female prioners in British Columbia. CMAJ 1988;139:733-6. [ Links ]
19. Winer RL, Kiviat NB, Hughes JP, Adam DE, Lee SK, Kuypers JM, et al.Development and duration of human papillomavirus lesions, after initial infection. J Infect Dis 2005;191:731-8. [ Links ]
20. Richardson H, Abrahamowicz M, Tellier PP, Kelsall G, du Berger R, Ferenczy A, et al. Modifiable risk factors associated with clearance of type-specific cervical human papillomavirus infections in a cohort of university students. Cancer Epidemiol Biomarkers Prev 2005;14:1149-56. [ Links ]
21. Philips Z, Johnson S, Avis M, Whynes DK. Human papillomavirus and the value of screening: young women's knowledge of cervical cancer. Health Educ Res 2003;18318-28. [ Links ]
22. Simsir A, Brooks S, Cochran L, Bourquin P, Ioffe OB. Cervicovaginal smear abnormalities in sexually active adolescents. Implications for management. Acta Cytol 2002;46:271-6. [ Links ]
23. Muñoz N, Castellage X, Bosh FX, Tafur L, de Sanjosé S, Aristizabal N, et al. Difficulty in educidating the male role in Colombia, a high risk area for cervical cancer. J Natl Cancer Inst 1996;88:1068-75. [ Links ]
24. Frega A, Stentella P, De Ioris A, Piazze JJ, Fambrini M, Marchionni M, et al. Young women, cervical intraepithelial neoplasia and human papillomavirus: risk factors for persistence and recurrence. Cancer Lett. 2003;196:127-34. [ Links ]
25. Downey GP, Gabriel G, Deery AR, Crow J, Curtis P, Walker PG. Management of female prisoners with abnormal cervical cytology. BMJ 1994;308:1412-3. [ Links ]
26. Audet-Lapointe P. Detection of cervical cancer in a women's prison. Can Med Assoc J 1971;104:509-11. [ Links ]
27. Martin RE.A review of a prison cervical cancer screening program in British Columbia. Can J Public Health 1998;89:382-6. [ Links ]
28. Mount SL, Papillo JL. A study of 10,296 pediatric and adolescent Papanicolaou smear diagnoses in northern New England. Pediatrics 1999;103:539-45. [ Links ]
29. Mangan SA, Legano LA, Rosen CM, McHugh MT, Fierman AH, Dreyer BP, et al. Increased prevalence of abnormal Papanicolaou smears in urban adolescents. Arch Pediatr Adolesc Med 1997;151:481-4. [ Links ]
30. Bernal B. Prevalencia de hallazgos citopáticos por VPH en una población estudiantil. Universidad Pedagógica y Tecnológica de Colombia -Chiquinquirá-UPTCC. [ Links ]
31. RichardsonH, Kelsall G, Tellier P, Voyer H, Abrahamowicz M, Ferenczy A, et al. The natural history of type-specific human papillomavirus infections in female university students. Cancer Epidemiol Biomarkers Prev 2003;12:485-90. [ Links ]
32. Brown DR, Shew ML, Qadadri B, Neptune N, Vargas M, Tu W, et al. Longitudinal study of genital human papillomavirus infection in a cohort of closely followed adolescent women. J Infect Dis 2005;191:182-92. [ Links ]
33. Kahn JA, Rosenthal SL, Succop PA, Ho GY, Burk RD. Mediators of the association between age of first sexual intercourse and subsequent human papillomavirus infection. Pediatrics 2002;109:E5. [ Links ]
34. Kulasingam SL, Hughes JP, Kiviat NB, Mao C, Weiss NS, Kuypers JM, et al. Evaluation of human papillomavirus testing in primary screening for cervical abnormalities: comparison of sensitivity, specificity, and frequency of referral. JAMA 2002;288:1749-57. [ Links ]
35. Ho GY, Bierman R, Beardsley L, Chang CJ, Burk RD. Natural history of cervicovaginal papilloma virus infection in young women. N Engl J Med. 1998;338:423-8. [ Links ]
36. Castañeda-Iñiguez MS, Toledo-Cisneros R, Aguilera-Delgadillo M. Factores de riesgo para cáncer cervicouterino en mujeresdeZacatecas. Salud Pública Mex 1998;40:330-8. [ Links ]
37. Schneider A, Sawada E, Gissmann L, Shah K. Human papillomaviruses in women with a history of abnormal Papanicolaou smear and their male partners. Obstet Gynecol 1987;69:554-62. [ Links ]
38. Gobernación del Valle del Cauca. Secretaría Departamental de Salud del Valle. 10 Estudios de prevalencia de factores de riesgo en enfermedades crónicas no transmisibles. Capítulo IX: detección de cáncer de cuello uterino. Santiago de Cali: Cedetes-Universidad del Valle; 2003. [ Links ]
39. Duque E, Cuello C, Aristizábal N, Haenszel W, Botero S, Correa P. Premalignant lesions of the cerviz in women of Cali, Colombia. J Natl Cancer Inst 1979;63:953-63. [ Links ]
40. Ospina LA, Acosta MP, Illera D.Prevalencia de anormalidades en la citología exoendocervical en una población de embarazadas de Popayán 2006. Revista de la Facultad de Salud 2007; 9(4). Visitado 2008 Jun 16. Disponible en http://facultadsalud.unicauca.edu.co/fcs/2007/diciembre/OK%20-%20PREVALENCIA%20DE%20ANORMALIDADES%20EN%20LA%20CITOLOGIA%20EXOENDOCER.pdf [ Links ]
41. Coronel-Brizio P, Coronel Pérez P. Estudio exploratorio de las lesiones premalignas en el reporte citológico del cuello uterino. Revista médica de la Universidad Veracruzana 2003;3(1). Visitado 2008 Jun 16. Disponible en: http://www.uv.mx/rm/num_anteriores/revmedica_vol3_num1/articulos/estudio_expl_lesiones_prem.html [ Links ]
42. Universidad Centroccidental "Lisandro Alvarado" Decanato de Medicina. Frecuencia de alteraciones citológicas de cuello útero y los factores de riesgo asociados en las pacientes que acuden al Ambulatorio Urbano tipo II "Dr. Agustín Zubillaga”, Barquisimeto, Estado Lara, Enero-Mayo 2005. Visitado 2008 Jun 9. Disponible en: http://bibmed.ucla.edu.ve/alexandr/catalogos/bmucla/cat.tit.htm [ Links ]
43. Sánchez H, Ortiz E, Vásquez M, Avila L, Campoverde N. Prevalencia de alteraciones citológicas por Pap y factores de riesgo para cáncer de cuello uterino en mujeres de 35 a 64 años. Oncología 2005;15:153-7. [ Links ]
44. Schmolling Y, Barquín JJ, Zapata A, Merino R, Rodríguez B, León E. ¿Para qué sirven nuestras citologías? Aten Primaria 2002;29:223-9. [ Links ]
45. Trimble C, Richards L, Wilgus-Wegweiser B, Plowden K, Rosenthal D, Klassen A. Effectiveness of screening for cervical cancer in an inpatient hospital setting. Obstet Gynecol 2004;103:310-6. [ Links ]
46. Apgar B, Soschnick L, Wright TC Jr.The 2001 Bethesda System Terminology. Am Fam Physician 2003;68:1992-8. [ Links ]
Conflicto de intereses: ninguno declarado.














