Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Colombian Journal of Anestesiology
versión impresa ISSN 0120-3347versión On-line ISSN 2256-2087
Rev. colomb. anestesiol. vol.50 no.1 Bogotá ene./mar. 2022 Epub 18-Ene-2022
https://doi.org/10.5554/22562087.e992
Artículo especial
Hemorragia suprarrenal como consecuencia de la hipercoagulabilidad en COVID-19
a Departamento de Anestesiología General, Instituto de Anestesiología, Cleveland Clinic Foundation. Ohio, EE.UU.
b Departamento de Cuidado Intensivo y Reanimación, Instituto de Anestesiología, Cleveland Clinic Foundation. Ohio, EE.UU.
c Departamento de Anestesiología Cardiotorácica, Instituto de Anestesiología, Cleveland Clinic Foundation. Ohio, EE.UU.
d Departamento de Investigación de Desenlaces, Instituto de Anestesiología, Cleveland Clinic Foundation. Ohio, EE.UU.
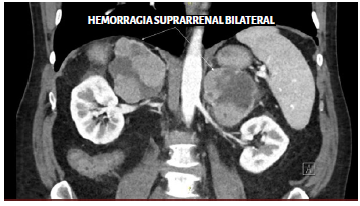
La imagen aquí incluida demuestra un infarto hemorrágico de las glándulas suprarrenales que han aumentado de tamaño en un paciente con enfermedad por coronavirus 2019 (COVID-19) (Imagen 1). Además de la COVID-19, estados de hipercoagulabilidad como la enfermedad metastásica, la trombocitopenia inducida por heparina y el síndrome antifosfolípido pueden precipitar la hemorragia suprarrenal1. Aunque los mecanismos no son claros, se ha sugerido que el aumento del flujo sanguíneo arterial suprarrenal relacionado con el estrés, conjuntamente con la trombosis venosa suprarrenal, pueden provocar ruptura de los capilares e infarto hemorrágico. En COVID-19, la hipercoagulabilidad se ha atribuido a una disminución de la fibrinolisis, la disfunción del endotelio vascular y la activación de las vías procoagulantes debido a la respuesta inflamatoria inducida por el virus2. La trombosis venosa y la hemorragia suprarrenal bilateral son consecuencias de importancia puesto que pueden precipitar una crisis suprarrenal, la cual constituye una emergencia médica que amenaza la vida3.
Para hacer el diagnóstico se requiere un alto índice de sospecha, considerando que los pacientes presentan síntomas inespecíficos. Entre los hallazgos clínicos en el paciente despierto se cuentan dolor abdominal, fiebre, náuseas, vómito, hipotensión y confusión. En los pacientes conectados a ventilación mecánica y sedados, la creciente inestabilidad hemodinámica y el empeoramiento de la acidosis metabólica pueden ser un indicio. La deficiencia aguda de glucocorticoide impide la acción de la angiotensina II y la norepinefrina, lo cual lleva a vasoplegia profunda, mientras que la deficiencia de mineralocorticoide precipita la hipovolemia. La presencia de un nivel elevado de corticotropina, bajo nivel de cortisol sérico, hiperpotasemia, hiponatremia, hipoglucemia y una caída súbita de los niveles de hemoglobina ayudan al diagnóstico. Las imágenes radiológicas, entre ellas la tomografía, la ecografía y/o la resonancia magnética, contribuyen a confirmar la presencia de la hemorragia suprarrenal.
En pacientes críticos con shock, los diagnósticos diferenciales pueden incluir empeoramiento de la sepsis, tormenta de citocinas relacionadas con la COVID-19, y síndrome de infusión de propofol, especialmente en el contexto de sedación prolongada con dicho agente (> 4 mg/kg/hr por > 48 horas). Entre las prioridades de tratamiento se cuentan la administración endovenosa de hidrocortisona, reanimación con líquidos isotónicos, infusión de dextrosa para mitigar la hipoglucemia y manejo de la hiperpotasemia. Se prefiere el uso de hidrocortisona sobre otros esteroides para el tratamiento, en vista de su doble acción glucocorticoi-de-mineralocorticoide. También podría ser necesaria la embolización de las arterias suprarrenales a fin de controlar la hemorragia. Para tomar la decisión de iniciar la anticoagulación en presencia de hemorragia suprarrenal puede requerirse una interconsulta con hematología.
REFERENCIAS
1. Vella A, Nippoldt TB, Morris JC. Adrenal hemorrhage: a 25-year experience at the Mayo Clinic. Mayo Clin Proc. 2001;76(2):161-8. doi: https://doi.org/10.4065/76.2.161 [ Links ]
2. Gõrlinger K, Dirkmann D, Gandhi A, Simioni P COVID-19-Associated Coagulopathy and Inflammatory Response: What Do We Know Already and What Are the Knowledge Gaps? Anesth Analg. 2020;131(5):1324-33. doi: https://doi.org/10.1213/ANE.0000000000005147 [ Links ]
3. Rushworth RL, Torpy DJ, Falhammar H. Adrenal Crisis. N Engl J Med. 2019;381(9):852-61. doi: https://doi.org/10.1056/NEJMra1807486 [ Links ]
Recibido: 24 de Marzo de 2021; Aprobado: 25 de Marzo de 2021; : 19 de Mayo de 2021











 texto en
texto en