Introducción
La falla cardiaca es una de las enfermedades más importantes en el mundo por su alto índice de morbilidad, mortalidad y costo1)-(3. Su epidemiología ha sido bien estudiada, pero su etiología y características clínicas varían por la heterogeneidad de las poblaciones1),(4. La prevalencia de esta condición en Europa y Norteamérica es de 1 a 2% y se estima que aumentará de forma simultánea con el descenso de la mortalidad por enfermedad coronaria y cerebrovascular1), (5), (6. En Colombia, para el año 2012, la prevalencia fue 2,3%, es decir, 1′100.000 de colombianos padecían la enfermedad7.
De los individuos diagnosticados con falla cardiaca, un millón por año presentarán hospitalizaciones en el contexto de un episodio de falla cardiaca aguda (FCA). Cerca de 45% serán una rehospitalización después de un evento agudo, 15% un segundo evento hospitalario antes del año, y es probable que continúe en aumento por el incremento de la expectativa de vida de la población, el uso de tratamientos que incrementan la sobrevida luego de un infarto del miocardio y los tratamientos con el fin de prevenir la muerte cardíaca súbita1),(4),(6),(8.
Estos episodios pueden clasificarse de acuerdo con sus características o perfiles hemodinámicos y clínicos. En el primero se describen estadios según la presencia o ausencia de signos y síntomas de congestión e hipoperfusión (estadio A, B, C o L) y en el segundo la característica clínica más relevante de la descompensación (FCA descompensada, edema agudo de pulmón, crisis hipertensiva, shock cardiogénico y falla cardíaca derecha) 2),(9)-(11. En este estudio se describen las características clínicas y hemodinámicas de los episodios de FCA en una institución hospitalaria de alta complejidad en Cali, Colombia.
Métodos
Estudio de corte transversal, basado en el Registro Institucional de FAlla CArdíaca aguda (RIFACA). El registro recolecta información de forma sistemática, prospectiva, a través de Internet, de variables sociodemográficas, antecedentes médicos, síntomas relacionados con el inicio del episodio de FCA, hallazgos al examen físico, paraclínicos y biomarcadores cardiacos, radiológicos y ecocardiográficos, perfil clínico y hemodinámico de ingreso, necesidad de medicamentos hospitalarios como vasoactivos, inotrópicos o vasodilatadores, y desenlaces clínicos como mortalidad hospitalaria y rehospitalizaciones. En el registro también se incluyen escalas de calidad de vida y de síntomas relacionados con falla cardiaca. A estos pacientes se les hace un seguimiento en el tiempo cuando hayan pasado 1, 6, 12, 24, 36, 48 y 60 meses después del alta hospitalaria.
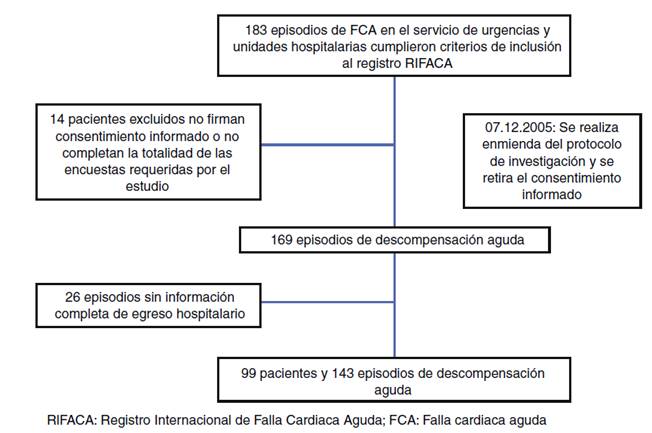
Para este estudio fueron elegibles pacientes que ingresaron al servicio de urgencias, hospitalización y unidad de cuidados intensivos (UCI) de la Fundación Valle del Lili en Cali, Colombia, en un período de 7 meses, desde el 01 de noviembre de 2015 hasta el 31 de mayo de 2016, por síntomas clínicos sugestivos de FCA confirmada mediante biomarcadores cardiacos positivos, dados por la prohormona N-terminal del péptido natriurético (NT-proBNP) ≥ 450 pg/ml en pacientes menores de 50 años, ≥ 900 pg/ml en pacientes entre 50 y 75 años y, ≥ 1.800 pg/ml en adultos mayores de 75 años, o la presencia de alteración estructural o funcional cardíaca concomitante con síntomas1),(11),(12. Se incluyeron pacientes que aceptaron participar mediante firma de consentimiento informado y tuvieron valoración por cardiología durante su estancia hospitalaria. Después del 7 de diciembre de 2015 se realizó una enmienda al protocolo de investigación luego de recolectar los primeros 12 pacientes, en la cual se retiró el consentimiento informado del estudio, permitiendo el ingreso sistemático de pacientes con FCA. Fueron excluidos aquellos en quienes, posterior a la valoración, se confirmó que la causa de los síntomas no estaba relacionada con falla cardíaca.
Se definieron los perfiles clínicos de ingreso de acuerdo con la clasificación de la Sociedad Europea de Cardiología (ESC) del año 2008:
FCA descompensada (de novo o como descompensación aguda de falla cardiaca crónica) con signos y síntomas de FCA leves y no cumplen los criterios para shock cardiogénico, edema pulmonar o crisis hipertensiva.
Edema pulmonar como FCA acompañada de dificultad respiratoria, crépitos pulmonares y ortopnea, con saturación de oxígeno (SaO2) <90% a aire ambiente previo al tratamiento.
Shock cardiogénico como evidencia de hipoperfusión tisular inducida por falla cardiaca luego de corregir la precarga, con reducción de la presión arterial sistólica (PAS) < 90 mm Hg o una caída de la tensión arterial media > 30 mm Hg y/o bajo gasto urinario (< 0,5 ml/kg/h) con un pulso > 60 lpm, con o sin evidencia de congestión de órganos.
FCA hipertensiva como signos y síntomas de falla cardiaca asociados con cifras tensionales altas, y radiografía de tórax compatible con edema agudo de pulmón.
Falla cardiaca derecha como síndrome de bajo gasto asociado con aumento de la presión venosa yugular, hepatomegalia e hipotensión.
Asociada a síndrome coronario agudo (SCA) como falla cardiaca con evidencia clínica y paraclínica de SCA1),(13),(14.
Los perfiles hemodinámicos se clasificaron según la presencia o ausencia de signos de hipoperfusión (presión de pulso estrecha, alternancia de pulso, hipotensión sintomática, frialdad de extremidades, alteración en el sensorio, llenado capilar lento, disfunción renal aguda y acidosis láctica) y de congestión (crépitos pulmonares, ortopnea, ingurgitación yugular, reflujo hepatoyugular, ascitis, edema periférico y S3) (1), (4 en:
Estadio A o como la ausencia de signos de congestión e hipoperfusión (‘‘caliente y seco’’).
Estadio B sin signos de hipoperfusión y con signos de congestión (‘‘caliente y húmedo’’). Estadio C definido por presencia de signos de hipoperfusión y signos de congestión (‘‘frío y húmedo’’).
Estadio L con signos de hipoperfusión y sin signos de congestión (‘‘frío y seco’’) 1),(9.
Análisis estadístico
Las variables se clasificaron en grupos como datos demográficos, clínicos (signos y síntomas), antecedentes médicos cardiovasculares como enfermedad coronaria previa, hipertensión arterial (HTA), tromboembolia pulmonar (TEP), entre otros, y no cardiovasculares como falla renal, enfermedad pulmonar obstructiva crónica (EPOC), etc. Se hizo una descripción de la información obtenida. Variables cuantitativas como edad, peso, fracción de eyección, etc., se describieron como promedios o medianas, y desviación estándar o rango intercuartil (RIQ) según la presencia de distribución normal. Para esto se aplicó la prueba de Shapiro-Wilk. Las variables categóricas se describieron como porcentajes. La falla cardiaca se clasificó de acuerdo con la fracción de eyección por ecocardiografía en:
Falla cardiaca con fracción de eyección reducida, definida como síntomas y signos clínicos de FCA con una fracción de eyección del ventrículo izquierdo (FEVI) < 40%.
Falla cardiaca con fracción de eyección en rango medio, definida como síntomas y signos clínicos de FCA con una FEVI entre 40-49%, daño estructural relevante.
Falla cardiaca con fracción de eyección preservada, definida por síntomas y signos clínicos de FCA con FEVI ≥ 50%
Se determinó la prevalencia de perfiles clínicos y hemodinámicos de FCA. Se presentaron estos valores en tablas de frecuencia y se elaboró un gráfico de barras para la prevalencia de estos perfiles de FCA y otro para la mortalidad según perfil clínico y hemodinámico. Para el análisis estadístico se utilizó Stata 14® . Este estudio tuvo aprobación del Comité de Ética en Investigación Biomédica de la Fundación Valle del Lili y patrocinio de la Universidad Icesi y la Fundación Valle del Lili.
Resultados
Desde el 01 de noviembre de 2015 hasta el 31 de mayo de 2016 se incluyeron 99 pacientes que presentaron 143 episodios de descompensación de falla cardíaca (Fig. 1). Las
características sociodemográficas de la población se muestran en la Tabla 1. La mediana de edad fue 66 años (rango intercuartil [RIQ] 55-75 años) y el promedio de 62,57 ± 19,50 años. La mitad fueron de género masculino (52,52%). La etnia más prevalente fue la afrodescendiente en 60,61% seguida por la indígena en 21,21% de los casos. Cerca de 64% de los pacientes tenían afiliación al sistema de salud bajo el régimen subsidiado y solo 24% en régimen contributivo.
Los antecedentes patológicos más frecuentes fueron: hipertensión arterial (55,56%), diabetes mellitus (23,23%), fibrilación auricular (20,20%), enfermedad coronaria (25,25%) e implante de terapia de resincronización cardíaca con o sin desfibrilador (20%) (Tabla 1). Cerca de un quinto de los individuos reportaron hospitalizaciones por FCA en el año previo (mediana 1 hospitalización, RIQ 1-2). Al ingreso, 62,94% de los pacientes recibían betabloqueadores, 66,44% inhibidores de la enzima convertidora de angiotensina (IECA) o antagonistas de receptores de angiotensina II (ARAII), 50,35% diurético ahorrador de potasio (espironolactona o epleronone) y 64,34% diuréticos de asa (Tabla 2).
Tabla 1 Características sociodemográficas y antecedentes médicos de los pacientes que ingresaron por falla cardiaca aguda
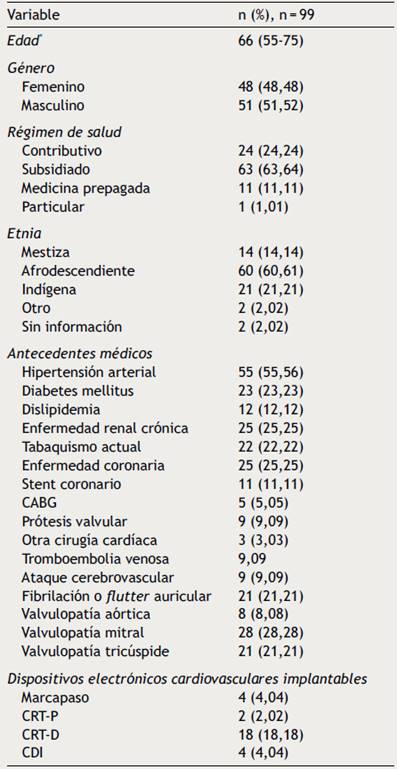
* Valor expresado en mediana (rango intercuartil), CABG: coronary artery bypass graft en su sigla en inglés, CRT-P: terapia de resincronización cardíaca, CRT-D: terapia de resincronización cardíaca con desfibrilador, CDI: cardiodesfibrilador implantable.
Tabla 2 Tratamiento farmacológico recibido previo al ingreso por falla cardiaca aguda
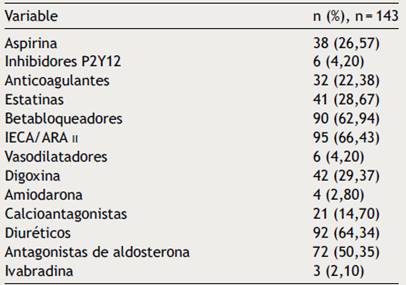
IECA: inhibidores de la enzima convertidora de angiotensina.
ARA II: antagonistas del receptor de angiotensina II. Diuréticos disponibles en Colombia: furosemida, hidroclorotiazida.
La etiología de la falla cardíaca fue isquémica en 32,87%, dilatada idiopática en 20,28% y valvulopatía en 15,38%. Menos del 10% de los casos se atribuyeron a causas congénitas, chagásica, restrictiva, hipertrófica e hipertensiva. Los principales eventos desencadenantes de los episodios de FCA fueron en el contexto de una cirugía cardíaca (20,98%), desconocida (18,18%), no adherencia a fármacos (15,38%) y arritmias (11,89%) (Tabla 3). El principal síntoma referido al ingreso fue disnea en 68,53% de los casos y 79,02% de los pacientes se encontraban en clase funcional New York Heart Association (NYHA) III o IV.
Tabla 3 Etiología y factores desencadenantes del episodio de falla cardiaca aguda

FC: falla cardíaca, FCA: falla cardíaca aguda. EPOC: enfermedad pulmonar obstructiva crónica.
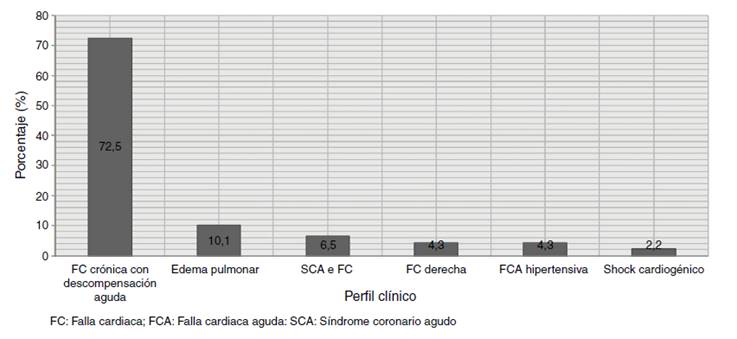
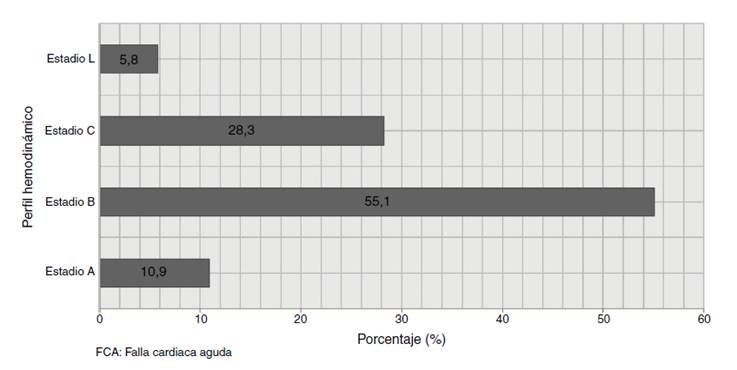
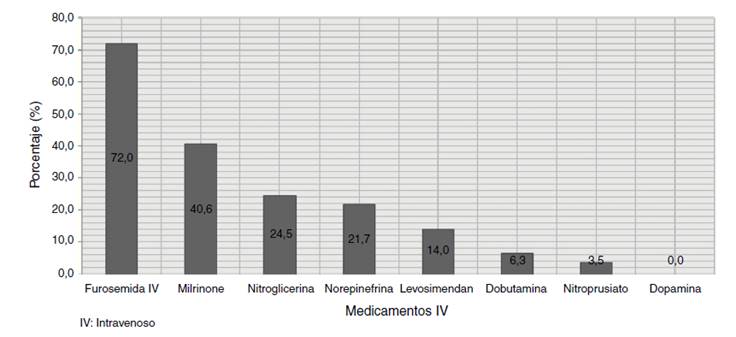
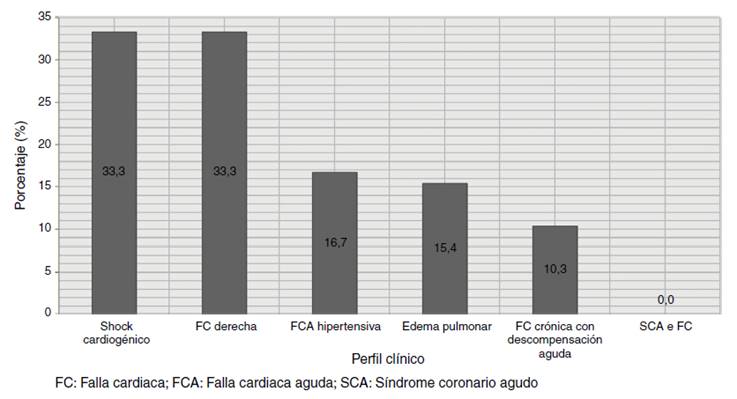
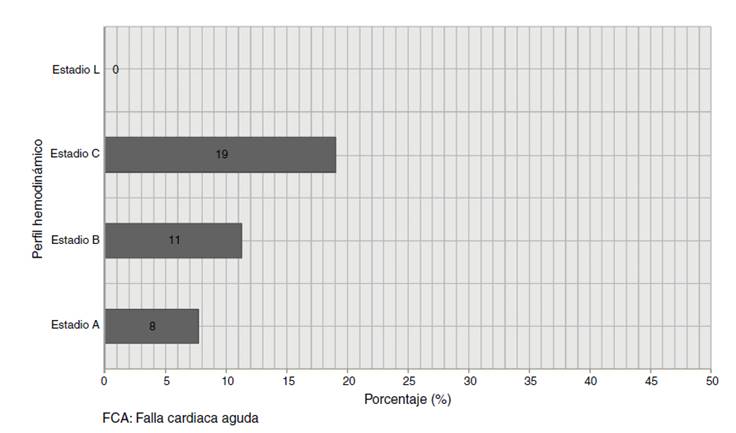
Los hallazgos al examen físico de ingreso y ayudas diagnósticas utilizadas se exponen la Tabla 4. La mediana de fracción de eyección fue 30% (RIQ 16-55%) y 30% tenían FEVI preservada, 5,56% en rango medio y 64,44% FEVI reducida. El perfil clínico al ingreso hospitalario más frecuente fue la falla cardiaca crónica con descompensación aguda (72,46%) seguido de FCA con edema pulmonar. Solo 2,17% de los pacientes tuvieron perfil clínico de ingreso de shock cardiogénico (Fig. 2). El perfil hemodinámico más frecuente fue el estadio B en 55,07% seguido de estadio C en 28,26% y por último estadios A y L en 10,87% y 5,8% respectivamente (Fig. 3). En concordancia con lo anterior, los medicamentos endovenosos utilizados para el manejo del episodio de FCA fueron furosemida 72%, seguido de milrinone 40,5%, nitroglicerina 24,4% y norepinefrina 21,6% (Fig. 4).
Tabla 4 Hallazgos al examen físico, radiografía de tórax, ecocardiografía y paraclínicos de los pacientes con episodios de falla cardiaca aguda
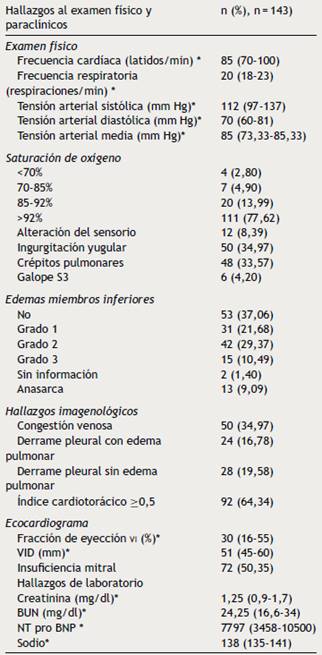
VID: volumen de fin de diástole, VI: ventrículo izquierdo, BUN: nitrógeno ureico sanguíneo, NTproBNP: hormona N-terminal del péptido natriurético.
De los episodios de FCA del estudio, 67,1% fueron admitidos a UCI con una mediana de estancia de 5 días (RIQ 3-7 días). La ventilación mecánica invasiva fue necesaria en 16% y la ventilación mecánica no invasiva en 18,8%. Tanto el implante de resincronizador cardiaco como el de desfibrilador se requirió en 4,9% de los pacientes. La mortalidad hospitalaria global fue 12,12%, sin diferencias de acuerdo con el perfil clínico o hemodinámico al ingreso (Figs. 5 y 6). La mediana de estancia hospitalaria fue 6 días (RIQ 3-11 días).
Discusión
Los eventos hospitalarios por FCA son predictores de mortalidad y de reingresos hospitalarios4. La población del mundo es heterogénea respecto a las características sociodemográficas y clínicas de los pacientes con FCA e inclusive puede variar en regiones dentro del mismo país y en diferentes períodos. En Colombia, se identificaron tres artículos publicados que incluyen pacientes con FCA y con similitudes respecto a la distribución de edad y género, pero, con diferencias en la etiología, factores precipitantes y mortalidad15),(17. El primero, publicado en 2004 por Ospina et al. (Tabla 5), incluyó 218 pacientes con FCA en un período de un año. El promedio de edad fue 68 años y cerca de la mitad de los pacientes eran de sexo masculino. La principal causa de exacerbación de FCA fue la no adherencia al tratamiento médico 50%, infección respiratoria 15,1% y exacerbación de EPOC en 11,9%. La estancia hospitalaria fue más larga comparativamente con nuestros resultados (10 vs. 6 días respectivamente) así como también lo fue la mortalidad (16,9% vs. 12,12%). Ospina et al. describieron solo 6% de pacientes que recibían IECA y betabloqueadores al ingreso vs. 43,35% descrito en el presente documento.
Tabla 5 Resumen de estudios
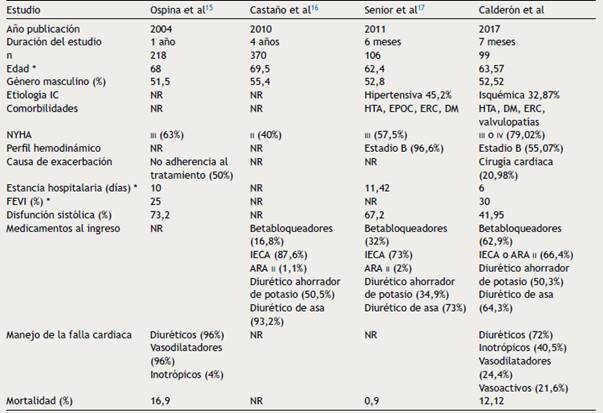
NR: no reportado, HTA: hipertensión arterial, EPOC: enfermedad pulmonar obstructiva crónica, ERC: enfermedad renal crónica, DM: diabetes mellitus, FEVI: fracción de eyección del ventrículo izquierdo, IECA: inhibidor de la enzima convertidora de angiotensina, ARA II: antagonista del receptor de angiotensina II, NYHA: clase funcional según la New York Heart Association, IC: insuficiencia cardiaca.
A diferencia de lo reportado en nuestro estudio, la EPOC no fue una de las patologías más frecuentes (9,84% vs. 20% respectivamente), al igual que la falta de adherencia al tratamiento médico como causa del ingreso hospitalario (15% vs. 50%), aunque esta cifra podría estar subestimada. En nuestro estudio, 93 de los 143 episodios tenían ecocardiograma durante la hospitalización de los cuales 60 eventos (41,95%) tenían fracción de eyección menor a 40% comparativamente con lo descrito por Ospina et al. donde 73% tenían disfunción sistólica, resultado que podría explicar la mayor mortalidad observada en dicho estudio. Sin embargo, en nuestra población la mortalidad entre los que tenían FEVI < 40% vs. ≥ 40% no fue diferente (mortalidad 8,33% vs. 9,09 respectivamente p = 1,00). Aunque en el estudio de Ospina et al. no describen la etiología de la falla cardíaca, solo 17% de los pacientes son reportados con cardiopatía isquémica, comparativamente con nuestro registro donde 32,87% de los pacientes tienen cardiopatía isquémica y solo 4,2% hipertensiva15.
En el 2010, Castaño et al. (Tabla 5) reportaron 370 pacientes con falla cardiaca en un período de 3 años (2005 a 2008) en un primer nivel de atención hospitalaria. El promedio de edad fue 69,59 años (rango 17-96 años) con mayor prevalencia de EPOC comparativamente con nuestro estudio (31,4% vs. 11,9%). No reportaron mortalidad, sin embargo, describen uso de la combinación de IECA y diuréticos en 13,2% menor a nuestros hallazgos donde se observó 46,15% del uso de esta combinación. El uso de betabloqueadores descrito por Castaño et al. solo fue de 16,8% vs. lo reportado en nuestro estudio donde 55,56% de los pacientes con FEVI disminuida recibían algún betabloqueador al momento del ingreso hospitalario16.
Senior et al. (Tabla 5) en el año 2011 describieron 106 pacientes con FCA con edad promedio de 62,4 años (rango 16 a 94 años) y 52,8% hombres. La etiología de la falla cardíaca reportada fue: isquémica en 14,1%, 45,2% hipertensiva, 31,1% idiopática, 8,4% valvular y 11,2% asociada a SCA, mientras que nuestro estudio muestra un 32,87% de origen isquémico y 4,2% hipertensivo. Asimismo, describieron el perfil hemodinámico de ingreso como estadio B (caliente-húmedo) 96,6%, estadio C (frío-seco) 1,4%, estadio L (frío-húmedo 2,6%) proporción menor en estadio C y L a la reportada por nuestro registro (28,26% y 5,8% respectivamente) (17.
Los perfiles de presentación clínica descritos en las guías europeas son de ayuda para clasificar los pacientes y así tener una noción pronóstica de la mortalidad que pueden presentar13. El perfil clínico más frecuente asociado con ingresos a urgencias por FCA fue la falla cardíaca crónica con descompensación aguda (72,5%) seguido de edema pulmonar (10,1%) y solo 2,17% tuvieron shock cardiogénico. Los registros internacionales AHEAD (Acute Heart Failure Database) y ALARM HF describen una menor proporción de pacientes de falla cardiaca crónica con descompensación aguda y mayor frecuencia de shock cardiogénico (FCA descompensada 55,3% y 38,6%, shock cardiogénico 11,7% respectivamente). A pesar de lo anterior la mortalidad hospitalaria es similar a la descrita en nuestro estudio (12,7% vs. 12% vs. 12,12% respectivamente) 18)-(20. Sin embargo, el registro ADHERE describió una mortalidad intrahospitalaria menor de 4% en los pacientes con FCA, aunque alcanzó 10,6% para aquellos que ingresaron a cuidado intensivo (UCI), comportamiento similar a nuestros hallazgos donde los pacientes que ingresaron a UCI (67,13%) tuvieron una mortalidad de 9,38% vs. 6,38% en los pacientes que fueron atendidos en las unidades hospitalarias del servicio (p = 0,57) (21. Un subestudio del ADHERE reporta aún menor mortalidad en pacientes con FEVI preservada (2,8%) vs. FEVI disminuida (3,9%)22. Otros registros como EHFS I, EHFS II, FINN-AVKA, OPTIMIZEHF reportaron mortalidades de 6,9%, 6,7%, 7,1% y 3,8% respectivamente2),(23)-(26.
Los hallazgos de perfil hemodinámico concuerdan con los de la literatura mundial: los pacientes con FCA en perfiles B y C tienen mayor mortalidad comparativamente con el perfil A (perfil B HR 2,1 95% IC 1,29-3,43, perfil C HR 3,66 95% 2,16- 6,21) (10. En nuestro estudio los pacientes que ingresaron con perfiles hemodinámicos B y C fueron los que tuvieron mayor mortalidad hospitalaria.
Los medicamentos intravenosos utilizados más frecuentemente fueron los diuréticos (72%), seguidos de inotrópicos en 50% y vasoactivos en 20%. El alto uso de inotrópicos contrasta con el bajo porcentaje de perfil hemodinámico C (‘‘frío y húmedo’’). Estos hallazgos podrían tener dos explicaciones: los pacientes en falla cardiaca terminal que reciben ciclos paliativos de inotrópico con el fin de mejorar síntomas y que probablemente no se clasifican de forma precisa en alguno de los perfiles hemodinámicos de Stevenson, y las descompensaciones agudas en el contexto perioperatorio de cirugía cardíaca o no cardíaca donde el comportamiento hemodinámico es fluctuante cumpliendo con criterios de hipoperfusión y por lo tanto de inicio de medicamentos vasoactivos o inotrópicos.
La principal fortaleza es el registro prospectivo de pacientes con FCA en la era más contemporánea de manejo de la falla cardíaca; de hecho, la mayoría de nuestros pacientes recibieron betabloqueadores, IECA/ARAII, e inhibidores de la aldosterona y un buen porcentaje tenían cardiorresincronizador con o sin desfibrilador.
Las principales debilidades fueron la caracterización de los perfiles clínicos y hemodinámicos al momento del diagnóstico de la falla cardíaca descompensada, que no siempre sucedió al ingreso a urgencias sino que, en un grupo importante de pacientes, aconteció durante una hospitalización por causas distintas a falla cardiaca; además, durante ésta el cuadro clínico no siempre tuvo tendencia a la mejoría sino que en algunos empeoró y por tanto hubo cambio en la clasificación de Stevenson, lo cual explica el alto uso de inotrópicos intravenosos en este registro.
Conclusiones
La FCA descompensada es el perfil de presentación clínica más común en nuestra población seguido de edema pulmonar. El perfil hemodinámico más frecuente fue ‘‘caliente-húmedo’’ (Stevenson B), resultados que concuerdan con estudios locales y registros internacionales. Nuestra mortalidad fue menor a la observada en otros estudios nacionales de FCA. Un tercio de las hospitalizaciones por FCA fueron en pacientes con FEVI preservada.