Introducción
La falla cardíaca se define por la presencia de síntomas o signos sugestivos de deterioro del gasto cardíaco y sobrecarga de volumen, y se produce por una alteración anatómica o funcional del corazón que afecta el llenado o el vaciamiento ventricular e impide satisfacer las demandas metabólicas del organismo1. Su prevalencia ha aumentado y se estima que en el mundo hay aproximadamente 23 millones de personas diagnosticadas con esta enfermedad2. En el año 2012, la prevalencia general en la población colombiana fue de 2.3%3.
Los pacientes con falla cardiaca pueden presentar deterioro en su calidad de vida debido al curso de la enfermedad y pueden llegar a tener compromiso de su salud mental debido a otras enfermedades como la depresión4. Esta prolonga la recuperación, incrementa los días de hospitalización y se asocia a peor pronóstico, mayor tasa de mortalidad y mayor pérdida de la productividad laboral5-7. Se sabe, además, que los síntomas depresivos pueden alcanzar una prevalencia del 25% en pacientes con falla cardiaca8. En fases avanzadas de la falla cardiaca, la enfermedad depresiva puede superar el 50%9, lo cual se asocia con un peor estado clínico e incrementa los costos en la atención médica; por estas razones, las intervenciones guiadas al componente mental son una prioridad10.
El tratamiento de los síntomas depresivos en estos pacientes representa un desafío aún mayor que en la población sin falla cardiaca, debido a factores como la polifarmacia, entendida como el consumo de tres o más medicamentos11. Las posibles interacciones farmacológicas podrían causar un efecto contrario al esperado debido a sus efectos secundarios. Es por esto que los programas dirigidos a pacientes han implementado diversas intervenciones no farmacológicas orientadas al componente mental12,13. El objetivo de esta revisión sistemática fue sintetizar la evidencia disponible sobre las intervenciones no farmacológicas más efectivas para mejorar los síntomas depresivos en pacientes con falla cardíaca.
Método
Se realizó una revisión sistemática de la literatura en PubMed, BIREME, Cochrane y PROSPERO, publicada hasta septiembre de 2021, siguiendo las recomendaciones de la estrategia PRISMA (Preferred Reporting Items for Systematic reviews and Meta-Analyses)14. Los términos utilizados para la búsqueda se pueden consultar en la tabla 1.
Tabla 1 Estrategia de la búsqueda en bases de datos
| PubMed |
|---|
| (“heart failure”[MeSH Terms] OR “heart failure”[Title/Abstract] OR “cardiac failure”[Title/Abstract] OR “myocardial failure”[Title/Abstract] OR “ventricular dysfunction” [Title/Abstract] OR “decompensated heart”[Title/Abstract] OR “heart decompensation”[Title/Abstract]) AND (“depressive disorder”[MeSH Terms] OR “depression”[MeSH Terms] OR “depress*”[Title/Abstract] OR “melancholia”[Title/Abstract]) AND (“exercise therapy”[MeSH Terms] OR “exercise” [MeSH Terms] OR “exercise training”[Title/Abstract] OR “exercise-based rehabilitation”[Title/Abstract] OR “cardiac rehabilitation”[Title/Abstract] OR “exercise therap*” [Title/Abstract] OR “psychotherapy”[MeSH Terms] OR “psychotherap*”[Title/Abstract] OR “Mindfulness” [Title/Abstract] OR “relaxation therapy”[MeSH Terms] OR “Relaxation”[Title/Abstract] OR “non pharmacolog*” [Title/Abstract] OR “non pharmacolog*”[Title/Abstract] OR “NFIs”[Title/Abstract] OR “Logotherapy”[Title/Abstract] OR “psychosocial”[Title/Abstract] OR “psychoanalytic” [Title/Abstract] OR “cognitive”[Title/Abstract] OR (“telemedicine”[MeSH Terms] OR “telemedicine”[Title/Abstract] OR “telehealth”[Title/Abstract] OR “tele-health”[Title/Abstract] OR “Mobile Health”[Title/Abstract] OR “mhealth”[Title/Abstract] OR “m-health”[Title/Abstract] OR “telecare”[Title/Abstract] OR “tele-care”[Title/Abstract] OR “teleconsult*”[Title/Abstract] OR “tele consult*”[Title/Abstract] OR “telecounsel*”[Title/Abstract] OR “tele counsel*”[Title/Abstract] OR “eHealth”[Title/Abstract] OR “e-Health”[Title/Abstract] OR “remote consult*” [Title/Abstract] OR “telerehabilitation”[Title/Abstract] OR “tele-rehabilitation”[Title/Abstract] OR “virtual appointment”[Title/Abstract])) |
| Cochrane |
| Reviews matching “heart failure” in Title Abstract Keyword AND depression in Title Abstract Keyword - (Word variations have been searched) AND (“non-pharmacologic” in Title Abstract Keyword - (Word variations have been searched)- (“psychotherapies” in Title Abstract Keyword - (Word variations have been searched) |
| BIREME-LILACS |
| (“heart failure”) AND (“depression”) AND (db:(“LILACS” OR “IBECS” OR “BDENF” OR “BINACIS” OR “CUMED” OR “LIPECS” OR “HomeoIndex” OR “colecionaSUS”)) |
Se incluyeron ensayos clínicos aleatorizados (ECA), pacientes con diagnóstico de falla cardíaca y depresión según el DSM-V u otras herramientas diagnósticas, y publicaciones que incluyeran intervenciones no farmacológicas, individuales y/o grupales, o programas orientados al tratamiento de los síntomas depresivos. Los criterios de exclusión fueron estudios publicados en idiomas diferentes al inglés o al español, además de los estudios con tratamientos farmacológicos como intervención o comparación.
Dos investigadores (DCT, AMP), de manera independiente, realizaron la selección por título y resumen y la evaluación a texto completo de los estudios seleccionados. Un tercer investigador (LHL) resolvió los conflictos en la selección.
El desenlace principal fue la diferencia entre grupos en las escalas de depresión, al final de las intervenciones. Debido a la heterogeneidad de los instrumentos de medición en los estudios, se decidió comparar las diferencias con el tamaño del efecto d de Cohen, calculado a partir de los promedios y desviaciones estándar de los puntajes, en los estudios que proporcionaban estos datos. Para su interpretación se clasificaron como menor a 0.2, efecto nulo; entre 0.2 y 0.5, pequeño; entre 0.5 y 0.8, moderado, y mayor a 0.8, grande15.
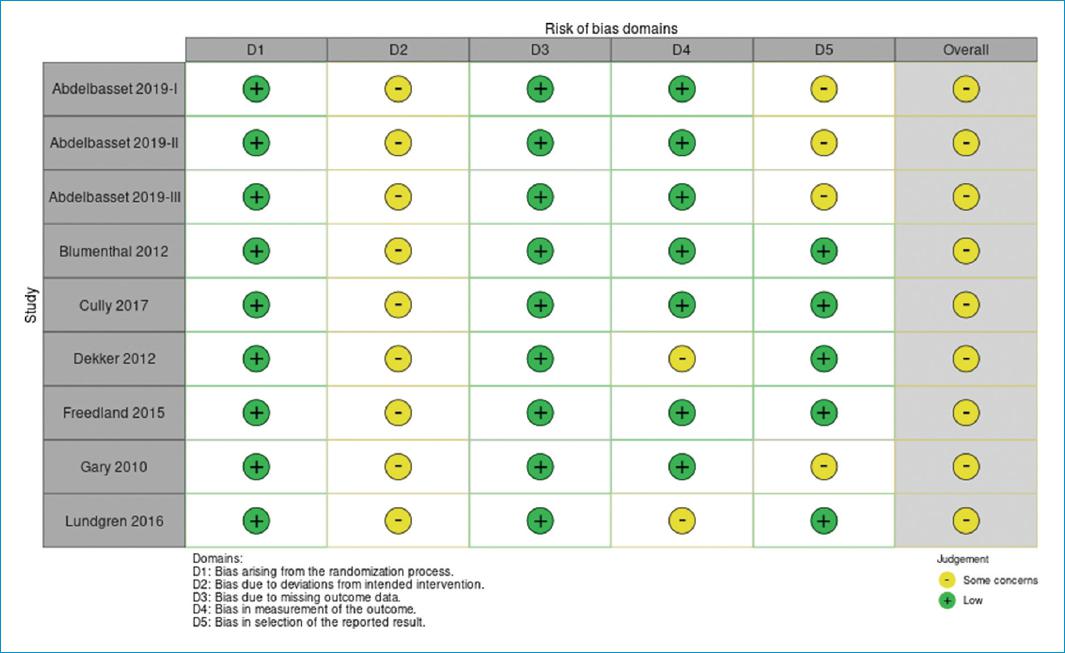
La evaluación del riesgo de sesgo se realizó mediante la herramienta Cochrane para ensayos clínicos aleatorizados (ROB 2).
Resultados
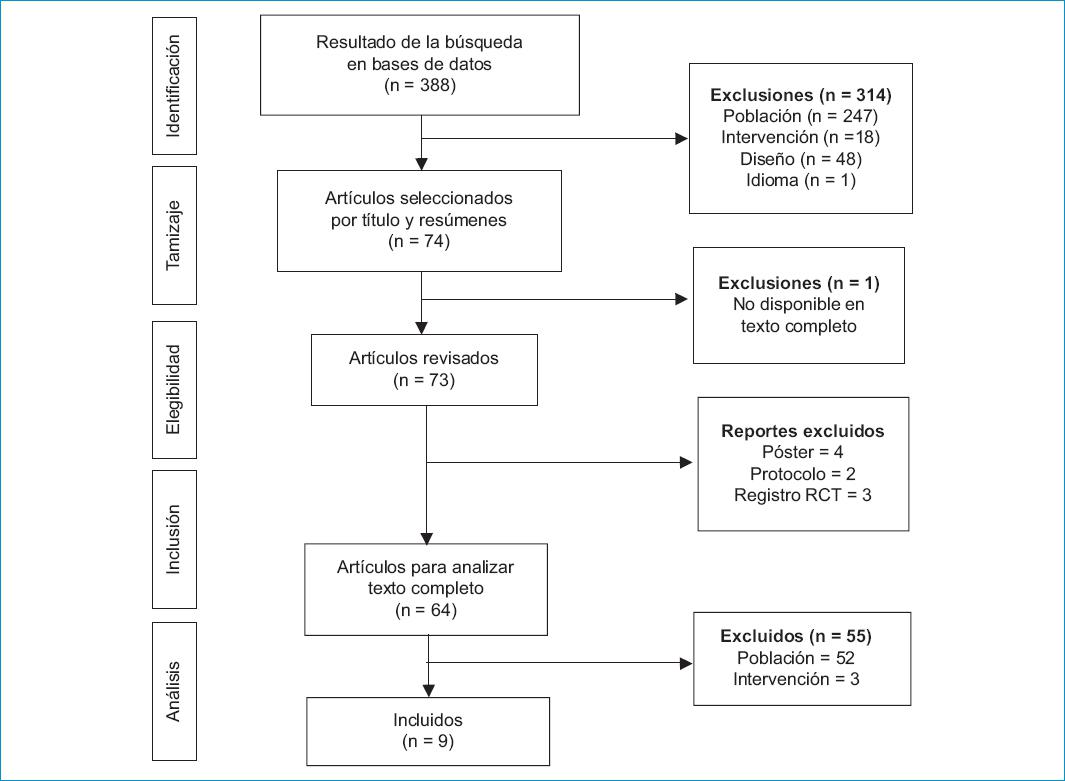
En la búsqueda, se identificaron 388 artículos para revisión de título y resumen. Luego de aplicar los criterios de exclusión, 314 fueron eliminados, 74 se revisaron en texto completo y 9 fueron elegidos para la síntesis (Fig. 1). Se usaron 4 instrumentos en los estudios; el más utilizado fue el PHQ-9 (n = 6), seguido por el BDI-II (n = 3).
Instrumentos utilizados para medir la depresión
Escala de depresión y ansiedad hospitalaria (HADS)
Consta de una subescala de depresión y otra de ansiedad, con siete ítems cada una. Se define como probable diagnóstico de ansiedad o depresión tener más de 10 puntos en las subescalas16.
Cuestionario de salud del paciente (PHQ-9)
Consta de nueve ítems y evalúa la presencia de síntomas depresivos. La escala va de 0 a 27; 0 a 4 significa no tener la enfermedad, 5 a 9 enfermedad leve, 10 a 19 enfermedad moderada y más de 20, depresión grave17.
Inventario de depresión de Beck-II (BDI-II)
Es de autoinforme con 21 ítems. Los puntajes van de 0 a 63: 0-13, mínima depresión; 14-19, depresión leve; 20-28, depresión moderada y 29-63, depresión grave18.
Escala de depresión de Hamilton (HDRS)
Tiene 17 ítems, con puntuaciones entre 0 y 52 puntos, así: 0 a 7 sin depresión, 8 a 16 depresión leve, 17 a 23 moderada y superiores a 24, depresión grave19.
Intervenciones
Se identificaron dos intervenciones con mayor frecuencia: la terapia cognitivo-conductual (TCC) y el ejercicio. El tiempo de intervención en los estudios fue de tres a doce meses.
Terapia conductivo-conductual
La TCC se enfoca en la relación entre el pensamiento y la conducta, con el objetivo de comprender los procesos cognitivos y conductuales y mejorar los comportamientos negativos20. Ha sido efectiva para el tratamiento de la depresión y representa una intervención adicional a las demás terapias21. Se encontraron 5 artículos que estudiaron la TCC12,22-25. El primero23, con 74 pacientes con falla cardiaca, clase funcional II y III de la New York Heart Association (NYHA), y depresión mayor, comparó ejercicio (n = 20), TCC (n = 19) o su combinación (n = 18) con el cuidado usual (n = 17). En el grupo de sólo ejercicio, recibieron doce visitas domiciliarias semanales para monitorizar y adaptar la prescripción del ejercicio. Los pacientes asignados a TCC recibieron varias sesiones de una hora en casa. Las intervenciones combinadas de ejercicio y TCC se administraron de forma simultánea o por separado, según la tolerancia del paciente. El cuidado usual consistió en brindar recomendaciones básicas acerca de los cuidados de su salud. Ambos grupos fueron evaluados con la HDRS a las 4, 8, 12 y 24 semanas. Reportaron que quienes recibieron la combinación de TCC y ejercicio tuvieron puntajes más bajos de HDRS a las 12 y 24 semanas23. En otro estudio22 con 41 pacientes hospitalizados, con síntomas depresivos y falla cardiaca NYHA III/IV, se asignaron aleatoriamente a sesiones de treinta minutos de TCC. Además, recibieron un cuaderno con instrucciones para llevar a casa y llamadas telefónicas de 5 a 10 minutos a la semana después del alta. Se compararon con el cuidado usual, consistente en instrucciones escritas sobre las consecuencias emocionales de vivir con falla cardiaca y 40 a 60 minutos de asesoría acerca de su enfermedad. Se midieron los síntomas depresivos a la semana y a los tres meses y se encontró que, aunque las puntuaciones del BDI-II mejoraron en ambos grupos, las diferencias entre grupos no fueron significativas22. En el tercer estudio12 incluyeron 158 pacientes con falla cardiaca clase funcional NYHA I, II y III y depresión, y se les realizaron sesiones presenciales semanales de TCC, de 60 minutos, durante seis meses, las cuales estuvieron a cargo de terapeutas experimentados, e intervenciones telefónicas de 20 a 30 minutos para prevención de recaídas, 6 a 12 meses después de la aleatorización. El grupo control recibió educación sobre falla cardiaca por parte de una enfermera de rehabilitación cardíaca. Todos recibieron materiales educativos sobre autocuidado. Encontraron que las puntuaciones en el BDI-II a los seis meses fueron más bajas en el grupo de TCC que en el grupo de control12. En otro estudio25, con cincuenta pacientes con falla cardiaca y síntomas depresivos leves, aleatorizados a TCC (n = 25) o a un foro de discusión virtual (n = 25), midieron los síntomas depresivos al inicio y a las 9 semanas de intervención. La TCC incluyó siete módulos, con textos y tareas para completar. El grupo control participó en varias sesiones de un foro de discusión virtual, con diferentes temas. Una enfermera especializada en salud mental con experiencia en la atención de pacientes con falla cardiaca, supervisada por un psicólogo clínico y un cardiólogo, respondió a los interrogantes de los participantes de ambos grupos. No encontraron diferencias significativas en los puntajes de PHQ-9 entre grupos después de las intervenciones25. Por último, un estudio con 233 pacientes con falla cardiaca y síntomas depresivos, comparó seis sesiones semanales de TCC y dos sesiones telefónicas durante cuatro meses con la atención habitual, que incluyó recomendaciones generales de cómo abordar la depresión y la ansiedad. Se encontró que la TCC mejoró los síntomas depresivos y los efectos se mantuvieron a los ocho y doce meses24.
Ejercicio
El ejercicio también fue una de las intervenciones más frecuentes13,17,18,26. En el primero13 de tres estudios publicados por los mismos autores en el 2019, se aleatorizaron 46 pacientes con falla cardiaca sistólica a ejercicio aeróbico de intensidad leve a moderada más tratamiento médico estándar o a tratamiento médico estándar sin ninguna intervención de ejercicio. Ambos grupos mostraron una reducción significativa en los síntomas depresivos después de doce semanas, con diferencias significativas en el PHQ-9 a favor del grupo de ejercicio después de 6 y 12 semanas. El segundo estudio17 incluyó 69 pacientes con falla cardiaca y depresión leve a moderada, clasificados aleatoriamente en tres grupos: ejercicios de intensidad baja a moderada, ejercicios de intensidad moderada y ningún ejercicio. Todos los pacientes de los grupos de ejercicio fueron supervisados y recibieron retroalimentación para ajustar la prescripción de intensidad del ejercicio. Al grupo sin ejercicio se le recomendó mantener su actividad cotidiana. Concluyeron que en los tres grupos hubo una disminución significativa de la depresión con mayor diferencia en ambos programas de ejercicio. Por último, el tercer estudio26 incluyó 46 pacientes con falla cardiaca y depresión, aleatorizados a ejercicio aeróbico continuo de intensidad moderada tres veces por semana, durante doce semanas, o a recibir recomendaciones que incluían estar activo, relajarse y establecer metas simples durante doce semanas. En ambos grupos tuvieron una disminución significativa en sus niveles de depresión, siendo mayor en el grupo de intervención26. Por último, en un estudio con 653 pacientes con falla cardiaca y depresión según el BDI-II, se asignaron al azar a ejercicio aeróbico supervisado, de 90 minutos semanales, por tres meses, seguido de ejercicio en el hogar, al menos 120 minutos por semana, por nueves meses, o a un programa de educación y valoración por cardiología. No reportaron diferencias significativas entre grupos18.
CUIDADO USUAL NO FARMACOLÓGICO
En los estudios incluidos, el cuidado usual no farmacológico hace referencia a recibir información, instrucciones escritas o materiales educativos acerca de la enfermedad. No se incluyeron estudios que compararan el uso de medicamentos antidepresivos, que en muchos casos es reconocido como el cuidado usual de la depresión.
En la tabla 2 se presentan las diferencias en los puntajes entre grupos para cada estudio.
Tabla 2 Diferencias de puntaje entre grupos en los estudios
| Autor | Escala | Tiempo | n | Intervención | Grupo control | Diferencia entre grupos | p |
|---|---|---|---|---|---|---|---|
| Gary 201023 | HDRS | 6 meses | 56 | Ejercicio | Cuidado usual | 0.1 | 0.26 |
| Dekker 201222 | BDIII | 3 meses | 41 | TCC | Cuidado usual | 0.8 | 0.129 |
| Freedland 201512 | BDIII | 6 meses | 158 | TCC | Cuidado usual | 4.43 (IC 95%: 7.68; 1.18) | 0.008 |
| 12 meses | 158 | TCC | Cuidado usual | 4.82 (IC 95%: 8.14; 1.49) | 0.005 | ||
| HDRS | 6 meses | 158 | TCC | Cuidado usual | 3.95 (IC 95%: 5.81; 2.08) | < 0.001 | |
| Lundgren 201625 | PHQ9 | 9 semanas | 7 | TCC | Foro de discusión virtual | 1.2 | 0.21 |
| Cully 201724 | PHQ9 | 8 meses | 228 | TCC | Cuidado usual | 3.20 | < 0.001 |
| 12 meses | 224 | TCC | Cuidado usual | 2.67 | 0.011 | ||
| Blumenthal 201218 | BDIII | 3 meses | 653 | Ejercicio aeróbico | Cuidado usual | 1.31 (IC 95%: 2.54; 0.09) | 0.04 |
| 12 meses | 653 | Ejercicio aeróbico | Cuidado usual | 1.56 (IC 95%: 2.84; 0.27) | 0.02 | ||
| Abdelbasset 201913 | PHQ9 | 6 semanas | 46 | Ejercicio | No ejercicio | 3.891 | < 0.001 |
| 12 semanas | 46 | Ejercicio | No ejercicio | 4.89 | < 0.001 | ||
| Abdelbasset 201926 | PHQ9 | 6 semanas | 57 | MICAE | No ejercicio | 3.82 | < 0.001 |
| 12 semanas | 57 | MICAE | No ejercicio | 5.42 | < 0.001 | ||
| Abdelbasset 201917 | PHQ9 | 6 semanas | 69 | LMIEP MICEP | No ejercicio | LMIEP 3.91 MICEP 3.82 | < 0.001 < 0.001 |
| 12 semanas | 69 | LMIEP MICEP | No ejercicio | LMIEP 4.89 MICEP 5.42 | < 0.001 < 0.001 |
TCC: terapia cognitivo-conductual; PHQ9: cuestionario de salud del paciente – 9; BDI-II: Inventario de Depresión de Beck; HDRS: escala de puntaje de depresión de Hamilton; IC 95%: intervalo de confianza del 95%; MICAE: ejercicio aeróbico continuo de intensidad moderad; LMIEP: programa de ejercicio de intensidad baja a moderada; MICEP: programa de ejercicio continuo de intensidad moderada.
Tamaños del efecto
Se calcularon los tamaños de efecto para siete estudios12,13,17,22-25 en los cuales la información se encontró disponible. En algunos evaluaron más de una intervención o tuvieron diferentes tiempos de seguimiento, por lo que se pudieron calcular varios tamaños de efecto (Tabla 3).
Tabla 3 Puntajes promedio después de la intervención y tamaños del efecto (d de Cohen)
| Autor/Año | Intervención | Escala | Tiempo | n intervención | n control | Posintervención (DE) | Poscontrol (DE) | d Cohen (Post) |
|---|---|---|---|---|---|---|---|---|
| Abdelbasset17 | MICEP | PHQ-9 | 12 semanas | 23 | 23 | 3.12 (1.18) | 8.54 (2.14) | 3.14 |
| Abdelbasset13 | LMIEP | PHQ-9 | 12 semanas | 23 | 23 | 3.65 (1.21) | 11.65 (3.28) | 2.81 |
| Abdelbasset17 | MICEP | PHQ-9 | 6 semanas | 23 | 23 | 7.83 (3.22) | 8.54 (2.14) | 1.18 |
| Abdelbasset13 | LMIEP | PHQ-9 | 6 semanas | 23 | 23 | 7.74 (3.26) | 11.65 (3.28) | 1.20 |
| Freedland 201512 | TCC | HDRS | 6 meses | 79 | 79 | 12.1 (6.0) | 8.2 (5.9) | 0.66 |
| Cully 201724 | TCC | PHQ-9 | 4 meses | 132 | 101 | 10.3 (5.1) | 13.3 (5.8) | 0.55 |
| Cully 201724 | TCC | PHQ-9 | 8 meses | 128 | 100 | 10.3 (5.5) | 13.5 (6.0) | 0.55 |
| Cully 201724 | TCC | PHQ-9 | 12 meses | 125 | 99 | 10.6 (5.1) | 13.2 (6.4) | 0.45 |
| Dekker 201222 | TCC | BDI-II | 3 meses | 20 | 21 | 9.3 (1.6) | 10.1 (1.7) | 0.49 |
| Freedland 201512 | TCC | BDI-II | 6 meses | 79 | 79 | 17.3 (10.7) | 12.8 (10.6) | 0.42 |
| Lundgren 201625 | TCC | PHQ-9 | 9 semanas | 25 | 25 | 8.6 (4.6) | 9.8 (4.3) | 0.27 |
| Gary 201023 | TCC + Ejercicio | HDRS | 6 meses | 15 | 14 | 6.1 (5.1) | 8.2 (5.4) | 0.40 |
| Gary 201023 | TCC | HDRS | 6 meses | 16 | 14 | 7.1 (4.9) | 8.2 (5.4) | 0.21 |
| Gary 201023 | Ejercicio | HDRS | 6 meses | 17 | 14 | 8.3 (5.2) | 8.2 (5.4) | 0.02 |
DE: desviación estándar; LMIEP: programa de ejercicio de intensidad baja a moderada; MICEP: programa de ejercicio continuo de intensidad moderada; TCC: terapia cognitivo-conductual; PHQ9: cuestionario de salud del paciente – 9; BDI-II: Inventario de Depresión de Beck; HDRS: Escala de puntaje de depresión de Hamilton. Categorías del estadístico de Cohen: menor a 0.2 efecto nulo; entre 0.2 y 0.5 efecto pequeño; entre 0.5 y 0.8 efecto moderado y mayor a 0.8 efecto grande.
Discusión
La falla cardíaca tiene una asociación frecuente con la depresión, lo que lleva a deterioro en la calidad de vida y mayor riesgo de mortalidad27. Varios estudios han informado que los pacientes con falla cardiaca y síntomas físicos más agudos, experimentan una depresión de mayor gravedad, y que los pacientes con depresión y falla cardiaca informan puntuaciones más bajas de salud mental y física28,29. Los resultados más importantes de este estudio mostraron diferencias en los puntajes de depresión a favor de la intervención con ejercicio respecto a los grupos control. Se encontraron dos estudios con una efectividad del ejercicio leve a moderada, siendo el ejercicio moderado por 12 semanas el que mostró mayor efectividad sobre la depresión medida con el PHQ-913. Por otra parte, la TCC mostró resultados más contradictorios, pues de los 5 estudios de TCC, 312,23,24 reportaron diferencias en los puntajes de depresión para los grupos de intervención respecto al control y 222,25 no encontraron diferencias estadísticamente significativas.
En ninguno de los estudios incluidos en la presente revisión realizaron cegamiento a los participantes, lo cual es difícil por el tipo de intervenciones. Y, solamente en algunos, quienes hacían la evaluación de los desenlaces estaban enmascarados, lo que puede llevar a sesgos. En la literatura se ha reportado ausencia de estudios de buena calidad que evalúen la efectividad de las intervenciones30. La revisión sistemática realizada en 2012 por Woltz et al.30, sólo identificó un ECA con una intervención de TCC y concluyó que no había pruebas suficientes sobre los efectos de ésta.
En cuanto a los cálculos de los tamaños de efecto, solo la mitad de los estudios incluidos en esta revisión proporcionaron la información requerida y de los 14 valores calculados, cuatro corresponden a tamaño de efecto grande, tres a tamaño de efecto moderado, seis a tamaño de efecto pequeño y uno a tamaño de efecto nulo. En la investigación de Thombs et al.31 encontraron un tamaño del efecto pequeño para la TCC y ausencia de resultados estadísticamente significativos para la psicoterapia interpersonal. Por su parte, Jeyanantham et al.32 reportaron una diferencia en el puntaje de la depresión a favor de la TCC, con un tamaño de efecto moderado.
Diversos estudios han revelado que el ejercicio proporciona múltiples beneficios sobre desenlaces como tasas de hospitalización y reducción de la mortalidad33,34. Reconocen, además, que las intervenciones psicosociales, el tratamiento farmacológico y el ejercicio son útiles, y que, más allá de la atención habitual, la TCC en pacientes con falla cardiaca y depresión, junto a un programa educativo, puede conseguir una reducción en la depresión, la ansiedad y los síntomas de fatiga, mejorando el funcionamiento social, mental y la calidad de vida18. En 2020, Ishak et al.35 observaron seis intervenciones: medicamentos antidepresivos, atención colaborativa, psicoterapia, ejercicio, educación y otras intervenciones no farmacológicas y, aunque los pacientes mostraron mejoría en la depresión, la evidencia fue contradictoria para el ejercicio y la educación.
En esta revisión se encontró que el ejercicio es la intervención con mayor impacto respecto a la mejoría de los síntomas depresivos en los pacientes con falla cardiaca, a diferencia de la revisión sistemática de estudios observacionales realizada por Jeyanatham et al.32, en la que concluyeron que la TCC es más efectiva que la atención habitual, pero que se necesitan ECA más grandes para evaluar los efectos clínicos.
Es importante mencionar que pueden existir diferencias en los hallazgos debido a que algunos estudios sólo incluyeron pacientes con depresión leve o moderada, ya que para estos niveles de depresión la diferencia en los cambios de puntaje, como medida de efecto de las intervenciones, podría ser más pequeña. Otros aspectos a considerar son las barreras de heterogeneidad de los instrumentos, los criterios y las metodologías empleadas para el diagnóstico de este grupo de pacientes, así como las intervenciones no farmacológicas utilizadas36, que no permiten hacer comparaciones ni metaanálisis.
La Asociación Americana del Corazón (AHA) ha publicado recomendaciones para el tamizaje de síntomas depresivos en pacientes con enfermedad cardiovascular, que afirman que el diagnóstico de depresión se debe basar en los criterios del DSM-V, además de utilizar herramientas de detección validadas específicamente en pacientes con enfermedad cardíaca37,38. La dificultad que se tiene con estas herramientas y sus puntos de corte es que pueden no ser apropiados para los pacientes con enfermedades cardiovasculares, ya que algunos síntomas de la enfermedad cardíaca pueden superponerse o confundirse con síntomas depresivos39. La mayoría de los instrumentos que evalúan sintomatología depresiva en pacientes con falla cardiaca se basan en escalas, las cuales son autoadministradas por el paciente o diligenciadas por el personal médico y no incluyen todos los criterios para el diagnóstico clínico de depresión40. Sin embargo, varios estudios han evaluado el desempeño psicométrico de estas escalas en pacientes con falla cardiaca12,41-44 y han encontrado un desempeño adecuado para el tamizaje de depresión. Un estudio reportó sensibilidad del 94% y especificidad del 85% para el HADS con un punto de corte de 7 puntos42. Otro estudio reportó sensibilidad del 70% y especificidad del 92% para el PHQ-9, con un punto de corte de 1043. Además de esto, otro estudio que comparó las escalas concluyó que el HADS-D, el PHQ-9 y el BDI-II tienen un desempeño psicométrico similar, con valores altos de especificidad para la identificación de posibles casos de depresión en pacientes con falla cardiaca, tanto ambulatorios como hospitalizados, y que la escala HADS-D parece tener una ventaja como herramienta de tamización respecto a las demás, debido a su mayor sensibilidad44.
Fortalezas y limitaciones
Un aspecto positivo del estudio es que se incluyeron solamente ensayos clínicos aleatorizados y se siguieron las recomendaciones del PRISMA. Las limitaciones incluyen la heterogeneidad de los instrumentos utilizados para medir los síntomas depresivos y las intervenciones, lo que impidió realizar un metaanálisis. En ninguno de los estudios los pacientes estaban enmascarados a la asignación y solamente en unos pocos los evaluadores lo estaban. No se incluyeron estudios en los que se compararan las intervenciones no farmacológicas con la farmacoterapia, que en muchos casos es el tratamiento de primera línea en personas con depresión. Además, tres de los cuatro estudios que evaluaron el ejercicio fueron de los mismos autores e incluyeron los mismos participantes, variando solamente la intensidad del ejercicio.
Implicaciones para la práctica
La depresión puede llevar a cambios significativos en la calidad de vida, especialmente en aquellos pacientes con falla cardiaca, por lo que se requieren medidas para prevenirla o tratarla45. Los profesionales de la salud deben estar en la capacidad de implementar terapias tanto farmacológicas como no farmacológicas para prevenir y tratar los síntomas de depresión y mejorar la atención y la calidad de vida en los pacientes con falla cardíaca46.
Conclusiones
El ejercicio mostró ser mejor que el cuidado usual no farmacológico para los pacientes con falla cardiaca y síntomas depresivos. En cuanto a la TCC, se encontraron diferencias contradictorias en los resultados. Se necesitan más investigaciones que evalúen intervenciones no farmacológicas, con diferentes tipos de intervención, duración e intensidad, solas o acompañadas con tratamientos farmacológicos.