Introducción
La esofagitis necrotizante aguda (ENA) o esófago negro es una entidad rara con pocos casos reportados en la literatura médica 1-3. Afecta especialmente a ancianos y la presentación clínica más común es la hemorragia digestiva alta en más del 70 % de los casos 1-3. La fisiopatología es desconocida; se han descrito casos secundarios a compromiso isquémico, malnutrición y obstrucción del tracto digestivo alto 4. Los hallazgos endoscópicos muestran una coloración negruzca de la mucosa esofágica que termina a nivel de la unión gastroesofágica. El pronóstico depende de las enfermedades de base con una mortalidad que alcanza hasta el 50 % 2,4.
Caso clínico
Se presenta el caso de un varón de 77 años con historia de una semana de melenas, 3 episodios de hematemesis y dolor epigástrico, con antecedente de hipertensión arterial, accidente cerebrovascular (ACV) isquémico previo y consumo diario de aspirina. Al ingreso, se encontraba hipotenso y el único hallazgo relevante al examen físico fue una leve hemiparesia izquierda por el antecedente de ACV. Los exámenes auxiliares mostraron anemia leve, leucocitosis, hipoalbuminemia y función renal alterada (hemoglobina: 12,4 mg/dL; leucocitos: 18 000, urea: 141, creatinina: 1,9 y albúmina: 2,5). El perfil de coagulación y hepático no presentó alteraciones. La radiografía de tórax mostraba el mediastino ensanchado y daba la impresión de neumomediastino; sin embargo, se descartó con una tomografía torácica.
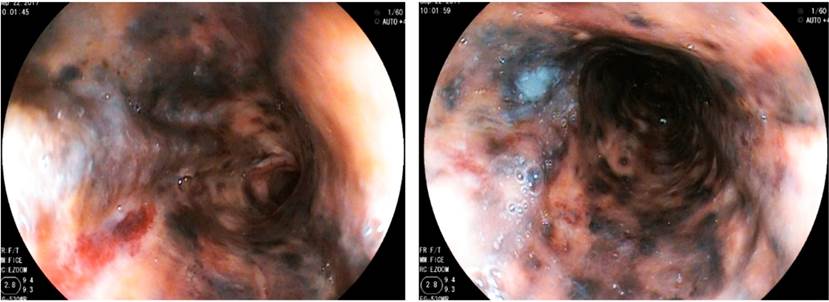
La endoscopía digestiva alta reveló en la mitad inferior del esófago una mucosa con necrosis en parches y fibrina (Figura 1).
Además, se observaron dos úlceras en la segunda porción de duodeno de 30 x 25 y 20 x 20 mm con base de fibrina (Figura 2). La biopsia de esófago fue compatible con necrosis de mucosa.
El paciente fue manejado con líquidos intravenosos, reposo gástrico por 72 horas, inhibidor de bomba de protones parenteral, antieméticos y sucralfato. Cursó con evolución clínica favorable. Luego de 5 días se observó la regeneración de la mucosa esofágica (Figura 3). A las 6 semanas, cursaba con disfagia esofágica, por lo que se repite el estudio endoscópico y revela una estenosis esofágica a 20 cm de la arcada dentaria que no permite el paso del equipo (Figura 4). Se le realizaron 2 sesiones de dilatación con balón y presentó mejoría de los síntomas.
Discusión
La ENA fue descrita inicialmente por Brennan en 1967 en una necropsia y, posteriormente, en una endoscopia por Goldenberg en 1990 3. La incidencia en estudios endoscópicos es menor del 0,3 % y contrasta con el 10,3 % descrito en las autopsias 5.
La necrosis suele ser circunferencial y tiene predominantemente afección distal, por ser la zona menos vascularizada del esófago. Además, suele terminar abruptamente en la unión gastroesofágica 3,5. La hipoperfusión, la disminución de la barrera defensiva mucosa y la presencia de reflujo gastroesofágico se postulan como mecanismos fisiopatológicos 4-6.
La etiología es multifactorial y se describe en pacientes con factores de riesgo para isquemia y de flujos sanguíneos bajos. Hay predominancia del sexo masculino, especialmente en ancianos, y está asociado con eventos tromboembólicos y de malignidad. 7,8. El caso presentado es un varón, adulto mayor que tiene antecedente de ACV e hipertensión arterial como factores predisponentes.
La presentación clínica más frecuente es la hemorragia digestiva alta, como en el caso presentado 9. Asimismo, también se han reportado otros síntomas como epigastralgia, emesis, disfagia y fiebre 8,9.
La endoscopia es el examen de elección para el diagnóstico apoyada en los antecedentes patológicos del paciente, las biopsias no son indispensables y deberían ser tomadas con mucha precaución por el riesgo de perforación 5-9. En el estudio patológico se observa la presencia de tejido necrótico 7. El diagnóstico diferencial incluye melanosis, pseudomelanosis, melanoma maligno, acantosis nigricans, depósitos de carbón, ingesta de cáusticos e infecciones 5.
El compromiso vascular de las ramas del tronco celíaco, que proporciona el suministro de sangre común al tejido distal esofágico y duodenal, explica las úlceras del bulbo duodenal, erosiones e inflamación comúnmente vistos en estos pacientes 2.
El tratamiento incluye soporte hemodinámico, inhibidores de la bomba de protones y manejo de las comorbilidades, de las cuales depende el pronóstico 1,6. Se recomienda reposo intestinal en las primeras 24-48 horas. La sonda nasogástrica está recomendada si hay obstrucción intestinal concomitante o vómitos persistentes 1,6. Se indica omeprazol en altas dosis y, en cuanto se observe tolerancia a la ingesta oral, se usa sucralfato como citoprotector de la mucosa esofágica 3,4. Generalmente, al repetirse la endoscopia después de 48-72 horas, se aprecia la regeneración de la mucosa esofágica 1. En nuestro caso, se repitió el estudio a los 5 días y se comprobó dicha regeneración.
Las complicaciones inmediatas graves son la perforación esofágica y la sepsis 7. La mediastinitis y los abscesos mediastínicos por ruptura esofágica secundaria a afección transmural son raros 6,8-10. La estenosis esofágica es la complicación tardía más frecuente y ocurre en el 15 % de los casos 2,4. Nuestro caso presentó disfagia esofágica a las 6 semanas del evento y se comprobó estenosis esofágica mediante esofagograma baritado y un nuevo estudio endoscópico. Mejoró la sintomatología luego de dos sesiones de dilatación con balón.
La ENA es una enfermedad grave poco común y debe incluirse en la lista de diferenciales en un paciente de edad avanzada con múltiples enfermedades comórbidas que presenta sangrado gastrointestinal superior. Requiere un alto índice de sospecha en ancianos con pobre estado general y algún factor predisponente asociado 5,6.











 texto en
texto en