Introducción
Desde finales de 2019 se identificó en China un nuevo coronavirus, el SARS-CoV-2, causa de la actual pandemia de COVID-19 que ha infectado a más de 28 millones de personas en el mundo y a más de 694 mil personas en Colombia a la fecha actual (11 de septiembre de 2020) 1. Se caracteriza por afectar el tracto respiratorio inferior y con frecuencia puede llevar a neumonía severa y síndrome de dificultad respiratoria aguda 2. Los pacientes con síndrome de dificultad respiratoria aguda secundario a COVID-19 tienen una forma de presentación atípica, con discrepancia entre una mecánica pulmonar aceptable y una hipoxia marcada; pudiéndose explicar por una notable hiperperfusión de tejido pulmonar no ventilado 3,4.
La respuesta ante la posición prono o el PEEP alto no se debe únicamente al reclutamiento pulmonar, sino al hecho de que estos pacientes -que cursan con una neumonía poco reclutable presentan una redistribución de la perfusión en respuesta a la presión o fuerzas gravitacionales 3.
En el tratamiento de estos pacientes se deben tener en cuenta las siguientes consideraciones iniciales con respecto a la oxigenación:
Consideraciones iniciales (4,5)
Meta de SaO2 entre 90 - 96 %
No tolerar SaO2 < 90 % (tienen mal pronóstico y mayor mortalidad), solo considerar en caso de EPOC con hipoxemia crónica severa asociada.
La hiperoxia es igualmente deletérea.
Se debe buscar normalizar el trabajo respiratorio del paciente.
Evitar, en lo posible, dispositivos generadores de aerosoles en sitios sin aislamiento adecuado.
Evitar nebulizaciones, en caso de broncoespasmo, usar inhaladores de dosis medida.
No retrasar la intubación orotraqueal y la ventilación mecánica en caso de tener la indicación y disponibilidad del ventilador (hay que recordar que son criterios clínicos y gasométricos, teniendo mayor relevancia o peso, éstos últimos).
Monitorización (6)
Saturación de oxígeno
Requiere de una señal pulsátil. Puede ser difícil de lograr si hay pobre perfusión.
Medición con oxímetro digital u oxímetro con sensor en el area frontal de la cara.
Si se usa oxímetro digital se deben despintar las uñas de los pacientes, para una adecuada medición.
o Meta ≥ 90 %
o Se calcula a partir de la relación entre la saturación periférica de O2 y la FiO2
o Meta ≥ 300
o Alerta, si ≤ 200.
Cardioscopio
o Detección de trastornos del ritmo.
o Detección de isquemia.
o Identificar prolongación del QT.
o Meta: ritmo sinusal con frecuencia cardíaca entre 50 y 110 lpm.
Frecuencia respiratoria (FR)
Calculado a partir de un sensor adhesivo respiratorio o conteo manual de respiraciones en un minuto.
o Meta < 24 respiraciones por minuto
Examen físico para la detección de hipoperfusión
Gasto urinario: calculado a partir de la orina producida por el paciente en un día (por micción espontánea cuantificada, peso de pañales usados o por cuantificación de la sonda vesical).
o Meta:
- ≥ 0,5 mL/kg/h (mL de orina/peso en kg del paciente/24 horas).
- > 500 cc en 24 horas.
o Meta:
- Ausencia de piel moteada o cianosis.
- Pulsos periféricos palpables.
- Extremidades cálidas y secas.
o Meta: <2-3 segundos en menores de 65 años y menos de 4,5 segundos en mayores de 65 años.
Saturación venosa mixta de oxígeno (SVO2)
Se toma a partir de una muestra venosa.
Da estimación de la SaO2 que regresa al corazón derecho.
Se correlaciona con la extracción de O2 y el balance entre entrega (DO2) y consumo (VO2).
Si la extracción de O2 aumenta, la SvO2 disminuye si el sistema CV no compensa las necesidades de aporte de O2
o Meta ≥ 65 %.
Gases arteriales
o Hipoxemia severa (SaO2/FiO2 <200 y FR >30).
o Riesgo de alteraciones metabólicas.
o Estado de poca perfusión haciendo la SaO2 difícil de tomar.
o Condiciones deteriorantes.
La PaO2/FiO2 es un indicador preciso del estado de oxigenación, la monitorización de esta es necesaria, sobre todo en pacientes con valores menores de 300, para ver la progresión de la enfermedad 7.
Métodos de oxígeno suplementario
Se tienen dos estrategias que permiten la administración de O2 terapéutico: sistemas de oxigenación convencional y cánula nasal de alto flujo. Cabe anotar que los siguientes dispositivos están limitados por la mecánica ventilatoria del paciente 5,8.
Posición en prono del paciente (5)
Se ha observado que los pacientes con síndrome de dificultad respiratoria aguda responden a la posición en prono; incluso se ha planteado la pronación temprana, en pacientes despiertos, no intubados 9.
Con ventilación espontánea sin sedación.
Durante el uso de sistemas de oxigenación convencional o cánula nasal de alto flujo.
Reportes de caso no oficiales en los cuales se propone como medida adicional.
No se tiene suficiente evidencia para generar una recomendación a favor o en contra. Pudiera considerarse como otra herramienta, en caso de que el paciente lo tolere.
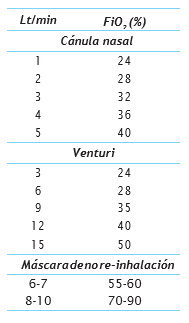
Es el sistema más común y disponible.
Útil en caso de hipoxia leve.
1-2 Lt/min ofrecen una FiO2 de 24-28 % (cuadro 1).
Es preferible evitar flujos por encima de 5 Lt/min debido a intolerancia, irritación y riesgo de epistaxis.
La dispersión de aerosoles varía según los litros/min a los que se use, es así como un flujo de 1 Lt/min genera dispersión entre 0,2 y 0,3 m 11, pudiendo aumentar hasta 1 m de distancia con flujos de 5 Lt/min 12.
Provee fracciones inspiratorias de oxigeno precisas, ajustables con distintos flujos de oxígeno.
A medida que se aumenta la FiO2 disminuye el flujo total de aire administrado.
Adaptable a máscaras simples, mascarillas de traqueotomía o tubo en T.
En cuanto a la dispersión de aerosoles, ésta ha sido estudiada con FiO2 entre 24% y 40%, documentando una distancia de dispersión entre 0,33 y 0,4 m 11.
Poca utilidad en COVID-19 debido al riesgo de aerosolizar y porque generalmente se necesita una FiO2 mayor a la entregada por el Venturi; sin embargo, no está contraindicado y pudiera usarse en casos seleccionados.
Máscara de no re-inhalación (5,13)
Pudiera ser útil ante la necesidad de lograr la meta de SaO2 y la falta de respuesta con los dispositivos anteriores.
Es uno de los mecanismos menos generadores de dispersión de aerosoles, independiente de usarla a 6, 8, 10 o 12 Lt/min, la dispersión será < 0,1 m 11.
Reportes de caso usan esta modalidad con pronación ante ausencia de ventilación mecánica invasiva.
Herramienta indispensable para tratar pacientes con disnea, falla respiratoria hipoxémica aguda y para prevenir la intubación.
Es fácil de aplicar, bien tolerada, cómoda y reduce el trabajo respiratorio.
Ideal en caso de no tener ventiladores disponibles y los métodos de oxígeno suplementario mencionados anteriormente sean insuficientes para lograr las metas de SaO2 (90-96 %) (figura 1)
Puede retrasar y hasta prevenir la necesidad de intubación orotraqueal y uso de ventilación mecánica invasiva.
Se sugiere el uso de cánula de alto flujo por encima de la ventilación mecánica no invasiva.
Tiene efecto profiláctico en la prevención de la neumonía asociada a la ventilación mecánica (ideal en pandemias).
Debe ser evitada en pacientes con falla multiorgánica, hipercapnia, acidosis moderadas a severas, en estado de choque o con alteraciones del estado de conciencia 17.
La generación de aerosoles con este tipo de dispositivo ha generado preocupación y ha sido estudiada, encontrando una distancia de dispersión del aerosol de 17,3 ± 3,3 cm a un flujo de 60 L/min. En otro estudio se encontró una máxima distancia de dispersión de gotas mientras el paciente tose con cánula de alto flujo de 2,91 ± 1,09 m en comparación con 2,48 ± 1,03 sin cánula de alto flujo 18.
Se plantea la posibilidad de usar máscaras quirúrgicas cubriendo nariz y boca en los pacientes o idealmente en habitaciones con presión negativa 18.
El flujo de inicio de la terapia sugerido en el paciente adulto es de 60 Lt/min 19.
Evaluar respuesta en la primera hora de uso, si no hay mejoría, no retrasar la intubación orotraqueal (figura 2).
Un índice de ROX (SaO2/FiO2/FR) ≥4,88 a las 2, 6 y 12 horas es un buen predictor de que el paciente no necesitará intubación orotraqueal, entre 3,85-4,87 requiere monitoreo estrecho y <3,85 predice un alto riesgo de necesidad de intubación 18.
Ventilación mecánica no invasiva (20,21)
o Máscara “ResMed Mirage”: 0,4 m (10/4 cmH2O) hasta 0,45 m (18/4 cmH2O).
o Máscara “Respironics Comfort Full 2 Mask”: 0,65 hasta 0,85 m.
o Máscara “Respironics Image 3” con válvula espiratoria: mayor a 0,95 m.
La evidencia actual no la recomienda como primera línea en pacientes con falla respiratoria por COVID-19 17.
Si bien, existen series de casos y reportes de su uso durante la infección por COVID-19 en China, se considera que, en vista de la limitación en el número de ventiladores, cualquier paciente que falle a los tratamientos anteriormente mencionados, debería ser candidato a ventilación mecánica invasiva sin considerar otras estrategias que pudieran retrasar la intubación orotraqueal, empeorando su pronóstico.
Conclusión
En COVID-19 se debe evaluar el estado de oxigenación del paciente por medio de la saturación de oxígeno, con gases venosos o arteriales cuando están indicados; así como también la clínica del paciente con la frecuencia respiratoria y la presencia de signos de dificultad respiratoria. Con base en esto se define el tratamiento con oxígeno suplementario. En los casos de hipoxia leve se recomienda la cánula nasal. Cuando hay mayor compromiso de la PaO2/FiO2, se ha propuesto la cánula de alto flujo (usando una máscara para evitar la propagación de aerosoles), como una herramienta que puede retrasar y prevenir la necesidad de intubación orotraqueal y el uso de ventilación mecánica invasiva. Son necesarios más estudios que evalúen la eficacia clínica de cada uno de los distintos métodos de oxigenación y de soporte ventilatorio no invasivo en los pacientes infectados por COVID-19.