INTRODUCCIÓN
Los papilomas rinosinusales (PRS) son tumores benignos infrecuentes de comportamiento localmente agresivo, altamente recidivantes y que pueden asociarse con malignización. Desde el punto de vista histopatológico se clasifican de la siguiente manera: papilomas invertidos o scheiredianos; papilomas fungiformes, evertidos o exofíticos y papilomas oncocíticos o de células cilíndricas.
A pesar de ser considerados neoplasias benignas, por no poseer la capacidad de dar metástasis, su comportamiento biológico agresivo les confiere ciertas características “sutiles de malignidad”, debido a su predisposición a invadir estructuras adyacentes a la nariz y los senos paranasales, incluso en ausencia de malignidad histológica asociada.
El papiloma oncocítico (PO) o de células cilíndricas es el subtipo más infrecuente y constituye de 3 % a 5 % de los PRS. La resección quirúrgica es el tratamiento de elección en los PRS. En el papiloma invertido (PI) avanzado sin malignidad histológica asociada, se ha utilizado excepcionalmente la radioterapia con buenos resultados. Sin embargo, no hay informes documentados sobre la aplicación de radioterapia en el tratamiento del PO avanzado y sin malignización asociada.
PRESENTACIÓN DEL CASO
Hombre de 56 años de edad que consultó en febrero de 2015 por obstrucción nasal y cefalea, ambas de predominio izquierdo, y secreción nasal espesa. El estudio endoscópico de las cavidades nasales reveló una masa de aspecto polipoide vegetante en el corredor nasal izquierdo, con desviación homolateral del septum nasal.
La tomografía computada de los senos paranasales (TCSPN) reveló una opacificación significativa del corredor nasal y de los senos maxilar, etmoidal y frontal del lado izquierdo, con áreas de hiperostosis focal en la pared lateral y el seno frontal (Figuras 1A y1B).
La resonancia magnética (RM) evidenció que este hallazgo se correspondía con una masa sólida, con un patrón contorneado de estrías hipointensas e hiperintensas alternas en su interior, sin signos de extensión extrasinusal (Figuras 1C y 1D).
Se le practicaron maxilectomía medial y frontoetmoidectomía endoscópica, resecando numerosas lesiones de aspecto polipoide adosadas a la pared lateral nasal, que se extendían a los senos maxilar, etmoidal y frontal izquierdos, firmemente adheridas a la pared orbitaria, el receso frontal y el seno frontal, lo cual impidió la resección total.
El estudio histopatológico y la inmunohistoquímica de las lesiones resecadas fueron compatibles con el diagnóstico de PO, sin malignización asociada.
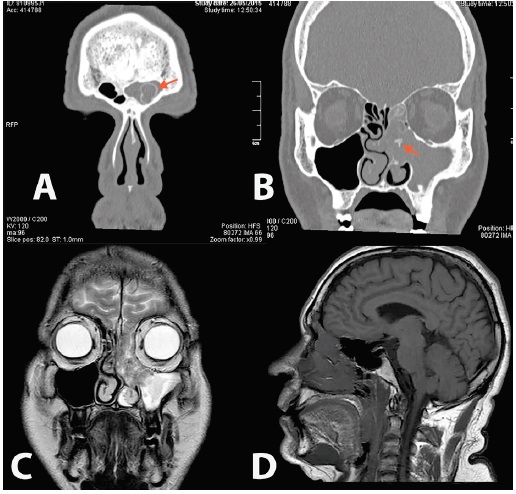
Figuras 1, A y B. Imágenes de TC coronal de senos paranasales, en las que se observa opacificación completa del corredor nasal izquierdo y los senos maxilar, etmoidal y frontal; la hiperostosis focal del hueso adyacente a la periferia de la neoplasia puede indicar el punto de origen del tumor o su adherencia estrecha a la pared ósea. C. Imagen de RM coronal en T2 sin contraste: se observa que el interior de la masa descrita presenta un patrón contorneado de áreas hiperinten sas, separadas por estrías de baja intensidad (patrón cerebriforme), que se suele observar igualmente en los PI. D. Imagen de RM sagital en T1 sin contraste: se observa que la neoplasia se extiende desde el seno etmoidal hasta el frontal, sin afectar la cavidad craneal.
En el postoperatorio se sometió al paciente a un tratamiento adyuvante con radioterapia en arcos de volumen modulado (RAVM). Para la planificación de esta terapia, se elaboró previamente una máscara de inmovilización de la cabeza y el cuello con material termoplástico (Zentec™, CIVCO Medical Solutions), se hizo un estudio de planificación con TC, utilizando la máscara de inmovilización y el protocolo de radioterapia (TC helicoidal con y sin contraste usando cortes de 1 mm de espesor), a fin de crear reconstrucciones tridimensionales de la anatomía del área afectada y de las zonas adyacentes comprometidas por la neoplasia. Adicionalmente, con la ayuda de una RM se hizo un registro rígido con las imágenes de TC de planificación, con la finalidad de fusionar las estructuras visibles con más detalle, delimitando el área correspondiente al volumen macroscópico del tumor (VMT), y los márgenes de enfermedad subclí- nica o volumen clínico del tumor (VCT) y el volumen de planificación del tumor (VPT), así como de las estructuras críticas vecinas de riesgo, como los nervios ópticos, el quiasma, el tallo cerebral, los ojos, las glándulas salivales y los oídos (Figuras 2A y 2B).
El paciente recibió 4 arcos parciales de aplicación de radiación (dos axiales y dos sagitales). Luego de elegir los ángulos de inicio y finalización de cada arco, se procedió a la planificación inversa, utilizando los mismos criterios aplicados en la radioterapia de intensidad modulada. Esta tecnología permite administrar la terapia de manera precisa y en un tiempo sumamente corto (3 minutos) reduciendo significativamente los movimientos intrafracción (Figura 3A, 3B, 3C y 3D).
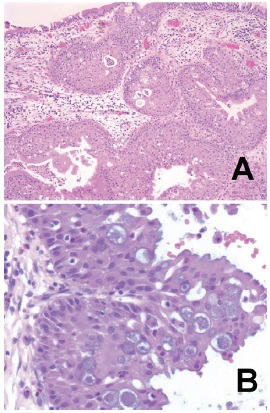
Figura 2 Cortes histológicos teñidos con hematoxilina-eosina con aumentos bajo (A) e intermedio (B). Se observa un crecimiento notable de célu las escamosas del epitelio respiratorio, con invaginaciones crípticas hacia el estroma y evaginaciones hacia la superficie epitelial (patrones exofítico y endofítico), dispuestas con un patrón de pseudoestratificación, características del PO. A mayor aumento (B) se detallan células vacuoladas con pequeños núcleos uniformes, oscuros y redondos y citoplasma eosinofílico. De igual manera, se pueden observar numerosos microquistes entre las células escamosas que contienen restos de células y mucina. La membrana basal, de densidad normal, se encuentra integra.
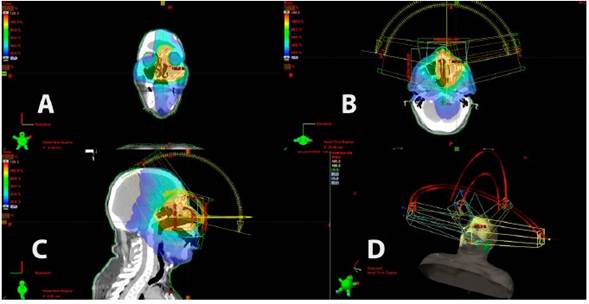
Figura 3: A: Corte coronal de la imagen de TC, la escala de colores que va desde el azul tenue hasta el rojo intenso representa la dosis impartida en el volumen siendo la zona roja el área afectada por la enfermedad y por lo tanto la zona de tratamiento con la mayor concentración de dosis. Se puede ver como la radioterapia de arcos volumétricos concentra la dosis en un área específica excluyendo zonas críticas cercanas como los ojos. B: Corte axial de la imagen de TC, en ella no solo se aprecia la degrades de la dosis impartida en el volumen, desde la zona afecta por la enfermedad (zona roja) hasta la zonas a excluir del tratamiento (zona azul), sino que vemos un representación esquemática de los arcos de tratamiento para este caso, se seleccionan segmentos circulares específicos para cada caso dependiendo de la ubicación y extensión de la enfermedad para asegurar que el haz modulado de tratamiento no pase por ninguna zona a riesgo. C: Corte sagital de la imagen de TC, la zona roja indica la zona de tratamiento cubierta por la isodosis prescrita o área de 100 % de dosis y se aprecia que no necesariamente los arcos de tratamientos tienen que ser coplanares (que coexistan en el mismo plano) sino que se puede hacer usos de varios planos para ejecutar los arcos de tratamientos, de modo de optimizar la entrega de la dosis en área blanco y minimizar la dosis en las zonas a riesgo cercanas. D: Reconstrucción en 3D del cuerpo del paciente y su posición con respecto a los arcos de tratamientos, las líneas concéntri cas de diferentes radios representan la cantidad de arcos ejecutados, por ejemplo si nos fijamos en plano sagital de la reconstrucción 3D observamos un par de líneas, esto representa dos arcos concéntricos uno en sentido horario y otro en sentido anti horario.
La recuperación fue sin complicaciones y hasta el segundo año y 6 meses de seguimiento el paciente no ha presentado enfermedad recurrente.
DISCUSIÓN
El papiloma fungiforme (PF), el papiloma invertido (PI) y el papiloma oncocítico (PO) son tres lesiones neoplásicas originadas en el epitelio nasosinusal con características histopatológicas distintas1. Los PI y PO, a pesar de su histología diferente, tienen características clínicas similares: afectan la pared lateral nasal y los senos paranasales, con un elevado potencial de invasión local y cambios malignos, especialmente cuando son extensos y se resecan de manera incompleta2)(3.
La asociación con el carcinoma de células escamosas en el caso del PO es de aproximadamente 15 %4.
Barnes y colaboradores5 señalaron que las células epiteliales del PO constituyen verdaderos oncocitos del epitelio respiratorio nasosinusal. Los oncocitos pueden observarse en neoplasias benignas y malignas. El aspecto oncocitoide del PO se debe al gran volumen que alcanzan estas células. Su eosinofilia granular citoplasmática se debe al gran contenido de mitocondrias, que histoquímicamente se correlaciona con el alto contenido de ATP-asa y enzimas oxidativas, por lo que también se las conoce como células oxifílicas.
El PO es usualmente unilateral y se presenta por igual en ambos sexos, por lo general en la quinta y sexta décadas de la vida6. La frecuencia de su asociación a malignidad es mayor (10 % a 17 %) que la del PI7)(8. Los hallazgos radiológicos del PO son similares a los del PI y varían según la evolución de la enfermedad: ocasionan opacificación de las cavidades nasosinusales afectadas y al progresar pueden erosionar las paredes óseas y desplazar las estructuras adyacentes8)(9.
Histológicamente, el PO exhibe un patrón de crecimiento de células escamosas o transicionales del epitelio respiratorio exofítico y endofítico, dispuestas en un patrón de pseudoestratificación, con pequeños núcleos uniformes, oscuros y redondos, citoplasma eosinofílico y numerosos microquistes entre las células escamosas, que contienen restos de células y mucina6)(8)(9.
La resección endoscópica es, en la actualidad, el estándar de oro en el tratamiento del PO. Sin embargo, incluso después de haber sido resecado, puede recidivar, extenderse fuera de los límites nasosinusales y malignizarse.
Varios autores10)(11)(12)(13)(14)(15)(16 han informado la eficacia de la RT en el tratamiento del PI biológicamente agresivo sin malignización asociada, especialmente cuando se utiliza como tratamiento adyuvante después de la resección endoscópica, controlando el comportamiento agresivo de esta neoplasia y por ende reduciendo la recurrencia de la enfermedad y el riesgo de malignización. Sin embargo, la RT convencional está asociada con un alto riesgo de toxicidad y efectos secundarios. Con las técnicas modernas como la radioterapia de intensidad modulada (RTIM) y la radioterapia guiada por imágenes (RTGI), es posible aumentar la dosis de radiación al volumen del tumor, reduciéndola en la periferia de la lesión y evitando la radiación de los órganos y estructuras limítrofes en situación de riesgo (ojos, nervio y quiasma ópticos, vasos importantes, tallo cerebral y el resto del SNC; además, preservando la función del órgano y mejorando la calidad de vida16)(17.
No hay en la literatura médica informes sobre la aplicación de RT en el PO, pero el parentesco y muchas de las características afines de esta neoplasia con el PI hacen posible su utilidad potencial en el tratamiento del PO avanzado sin malignidad asociada, en tumores biológicamente agresivos con extensión extrasinusal, en enfermos con riesgo de morbilidad importante por los efectos de una cirugía radical, en casos con enfermedad resecada de manera incompleta y en pacientes con recurrencia temprana.














