Introducción
El síndrome de Bouveret es una patología descrita por primera vez en 1770 cuando Beaussier reportó un paciente con obstrucción duodenal por un cálculo de origen biliar, sin embargo, no fue sino hasta 1869, cuando Leon Bouveret publicó dos casos similares, que esta patología recibe su nombre 1.
Es una variante rara del íleo biliar, en donde se encuentra impactado un cálculo en el duodeno; este cálculo biliar erosiona a través de la pared de la vesícula biliar y el duodeno, por la inflamación persistente en el área circundante y la necrosis por compresión, generando una fístula bilioentérica 2.
Esta patología es tan inusual que representa solo 2 al 3 % de todas las obstrucciones relacionadas con cálculos biliares en el tracto gastrointestinal; además de que solo en 0,3 al 5 % de los cálculos biliares desarrollan fístulas 1,3.
Se ha documentado una mayor prevalencia de síndrome de Bouveret en mujeres ancianas (con una relación mujeres a hombres de 9 a 1) y mediana de edad de presentación hacia la octava década de la vida 4.
Los síntomas son muy inespecíficos, por lo que se debe tener alta sospecha clínica 5. La triada de Rigler se puede observar en una radiografía de tórax, pero con mayor frecuencia se evidencia en la tomografía de abdomen 6. La endoscopia de vías digestivas altas puede ayudar en algunos casos con el diagnóstico y se han reportado casos con fines terapéuticos 7,8.
El tratamiento del síndrome de Bouveret tradicionalmente y en la gran mayoría de los casos es quirúrgico 9 y depende de las características clínicas del paciente, pudiendo llegar a ser solo la extracción del cálculo por enterotomía/gastrotomía, hasta la extracción del cálculo con colecistectomía y corrección de la fístula en casos seleccionados 10,11.
En este artículo se describe el caso de una paciente en la octava década de la vida con múltiples comorbilidades, que presenta un síndrome de Bouveret, a quien se llevó a cirugía para resolución de su cuadro de obstrucción intestinal.
Caso clínico
Paciente femenina de 76 años, con historia de hospitalización dos meses antes por cuadro de colecistitis aguda Tokio III, que fue manejada médicamente por alto riesgo anestésico, dado por hipertensión arterial, bloqueo de rama izquierda, diabetes mellitus tipo II insulinorrequiriente, enfermedad pulmonar obstructiva crónica con requerimiento de oxígeno suplementario, hipotiroidismo con suplementación y obesidad mórbida (IMC 44,8 kg/m2).
La paciente consultó de nuevo a urgencias por cuadro de dolor abdominal que se localizaba en el hipocondrio derecho, asociado a múltiples episodios eméticos, sin coluria o acolia. Al examen físico sin evidencia de signo de Murphy. Se realizaron laboratorios con hemograma sin leucocitosis, sin anemia, plaquetas dentro de rango de normalidad, bilirrubina total 0,60 mg/dl, bilirrubina directa 0,24 mg/dl, fosfatasa alcalina 89 UI/L, transaminasa glutámico oxalacética (TGO) 12 UI/L y transaminasa glutámico pirúvica (TGP) 10 UI/L. La ecografía de abdomen reportó colelitiasis sin colecistitis y colédoco de 4 milímetros.
Durante su estancia hospitalaria modula mal el dolor, por lo cual se realizó tomografía computarizada de abdomen, en la cual se observó una imagen sugestiva de cálculo a nivel del duodeno, con obstrucción intestinal retrógrada secundaria y neumobilia. Además, la paciente presentó deposiciones melénicas, por lo cual se sospechó hemorragia de vías digestivas altas con Blatchford de 1 punto. Fue llevada a endoscopia de vías digestivas altas, donde se documentó en la base del bulbo duodenal un defecto de la pared con solución de continuidad que comunicaba con una cavidad epitelizada, con múltiples imágenes sugestivas de cálculos; se exploró la segunda porción del duodeno encontrando un cálculo gigante de aproximadamente 45 mm, que obstruía la luz del duodeno, por lo cual se diagnosticó un síndrome de Bouveret.
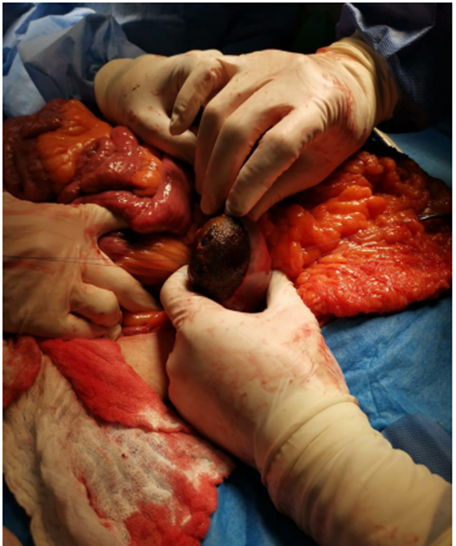
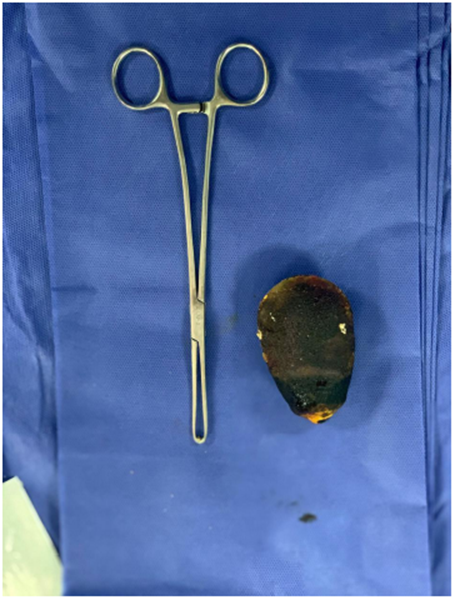
La paciente fue llevada a procedimiento quirúrgico por laparotomía mediana supraumbilical. Se realizó maniobra de Kocher encontrando un cálculo de 10 x 5 cm impactado en la tercera porción del duodeno, que condiciona obstrucción y dilatación retrógrada con despulimiento de la serosa en sitio de la impactación, de 4 cm en el borde antimesentérico. Se decidió avanzar el cálculo hasta la primera asa yeyunal (Figura 1), se realizó enterotomía a 5 cm del asa fija (Figura 2) y se extrajo el cálculo (Figura 3). Para finalizar se hizo cierre transverso del asa de yeyuno en dos planos y refuerzo con puntos seromusculares del área sin serosa; se cubrió la sutura con sellante de fibrina tipo Tisseel.
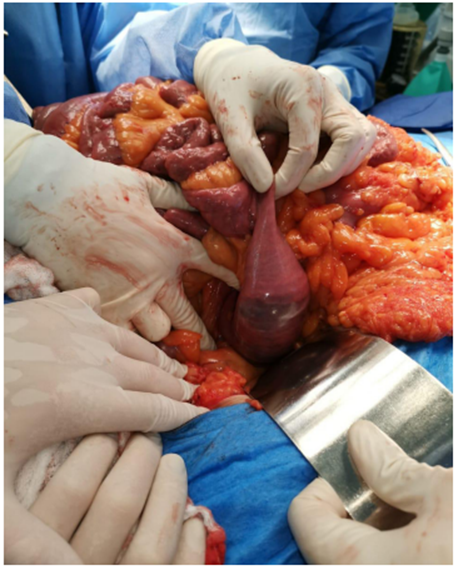
Figura 1. Cálculo de 10 x 5 cm en el duodeno, el cual se avanza manualmente hasta la primera asa de yeyuno.
La paciente fue trasladada a la Unidad de Cuidados Intensivos (UCI) con requerimiento de soporte vasopresor y ventilatorio. Por buena evolución clínica se logró egreso hospitalario al séptimo día posoperatorio sin complicaciones.
Discusión
Dado lo inusual de la presentación del síndrome de Bouveret, es difícil de diagnosticar, además de que presenta síntomas inespecíficos, muy comunes en otras causas de obstrucción intestinal de etiologías más frecuentes; por esto, se requiere que los clínicos tengan un alto índice de sospecha 5.
Clásicamente se ha descrito la triada de Rigler (neumobilia, obstrucción instestinal y cálculos biliares radiopacos ectópicos), que puede considerarse patognomónica de obstrucción secundaria a íleo biliar, pero solo se presenta en un 15 % de las radiografías de abdomen simple, ya que normalmente los cálculos son radiolúcidos o transparentes. Sin embargo, la triada se ha reportado hasta en un 80 % de las tomografías computarizadas de abdomen de pacientes con íleo biliar 6.
La endoscopia de vías digestivas altas puede mostrar signos de obstrucción intestinal en la mayoría de los casos, pero solo en el 69 % logra evidenciar el cálculo impactado y en el 13 % el estoma fistuloso 7. Aunque este método también se ha reportado como mecanismo para extraer los cálculos 8, hasta el 91 % de los pacientes requieren cirugía 9.
El tratamiento se puede realizar como “cirugía en una sola etapa”, es decir, la cirugía biliar realizada al mismo tiempo que la eliminación de la obstrucción intestinal, o “cirugía en dos tiempos”, la cual consiste en posponer la cirugía biliar (colecistectomía y reparación de la fístula) a una etapa posterior 10.
El tratamiento ideal se debe basar en las características de cada paciente. En los pacientes ancianos con comorbilidades asociadas se deben extraer los cálculos, y solo si presentan complicaciones biliares recurrentes se debe considerar la realización de colecistectomía posterior a la reparación de la fístula. La reparación de la fístula con colecistectomía en el mismo procedimiento quirúrgico en que se resuelve la obstrucción intestinal solo se debe pensar en pacientes jóvenes con buen estado general 11.
El síndrome de Bouveret en el pasado reportaba tasas de mortalidad del 30 al 50 % de los casos, pero en los últimos años ha disminuido, siendo ahora del 12 % 10.
En este artículo se reporta una paciente en la octava década de la vida, quien ya había presentado colecistitis aguda clasificada como Tokio III y fue manejada con antibióticos; que ingresó con dolor abdominal y múltiples episodios eméticos como manifestación de su obstrucción intestinal, lo cual es un hallazgo clásico documentado en la presentación del síndrome de Bouveret; adicionalmente presenta signos de hemorragia de vías digestivas altas, posiblemente secundario al daño del cálculo sobre la mucosa duodenal, siendo esto, una manifestación poco usual del síndrome de Bouveret.
En la endoscopia de vías digestivas altas se observó la fístula en la base del bulbo duodenal con comunicación hacia la vesícula biliar, en contraste con lo reportado en la literatura donde solo en el 13 % se logra visualización del trayecto fistuloso por este método diagnóstico. En la tomografía de abdomen realizada a la paciente se observó la triada de Rigler completa, ayudando al diagnóstico.
Así pues, la obstrucción intestinal en el contexto de pacientes con cuadros previos de cólicos biliares aún no tratados, sobretodo, en mujeres entre la séptima y octava década de la vida, debe hacer pensar al cirujano general en la posibilidad de un síndrome de Bouveret. En caso de que el paciente se encuentre clínicamente estable, sin signos que sugieran sufrimiento de asa intestinal y se hayan descartado otras causas de obstrucción intestinal (como hernias encarceladas), la tomografía computarizada de abdomen es el método de elección para documentar la posible causa de la obstrucción intestinal, puesto que permite visualizar signos clásicos de fistulas bilioentéricas, como la neumobilia, o incluso documentar el lito en las asas intestinales delgadas, en algunos casos.
Durante la laparotomía, ante el hallazgo de un cálculo de 10 x 5 cm impactado en la tercera porción duodenal, que no era susceptible de ser extraído por gastrotomía, se decidió avanzar hacia el yeyuno para la extracción. Debido a su edad, la obesidad mórbida y los antecedentes de diabetes mellitus, hipertensión arterial y enfermedad pulmonar obstructiva crónica, no se le realizó tratamiento adicional a la vesícula biliar, buscando disminuir la morbilidad del procedimiento quirúrgico, logrando así el egreso vivo de la paciente.
Conclusión
El síndrome de Bouveret es una entidad poco frecuente dentro de las causas de obstrucción intestinal y aun así también es una complicación inusual de paciente con cálculos de origen biliar. La mayoría de los casos requieren de imágenes, como la tomografía computarizada de abdomen para su diagnóstico, aunque en algunos casos se puede identificar la triada de Rigler en una radiografía de abdomen. El manejo de estos pacientes debe ser individualizado según la edad y las comorbilidades; la cirugía generalmente es el tratamiento estándar, con el fin de resolver la obstrucción intestinal, y en los casos que se pueda, tratar la causa con colecistectomía.