Introducción
Las adherencias intraabdominales son la causa más común de obstrucción intestinal y representan cerca del 65-75 % de los casos. Se estima un riesgo del 1 al 10 % de obstrucción intestinal posterior a una apendicectomía, del 6,4 % después de una colecistectomía vía abierta, del 10-25 % después de una cirugía intestinal y de hasta un 25 % posterior a una proctocolectomía restaurativa 1. En los Estados Unidos se presentan más de 300.000 hospitalizaciones al año por esta causa, con una estimación de 850.000 días de cuidado intrahospitalario y cerca de 2000 muertes anuales 2. Existen antecedentes quirúrgicos en más del 90 % de los pacientes con obstrucción intestinal por adherencias (OIA), principalmente por procesos inflamatorios y se documenta una mayor incidencia en hombres (58 % versus 41 %) 3. Aproximadamente el 7-42 % de las obstrucciones intestinales se complican con isquemia. Un estudio en California registró 32.583 admisiones anuales por obstrucción intestinal, de estas el 24 % fueron llevadas a cirugía y el 24 % requirió resección del intestino delgado 4.
Alrededor de un 21 % de los pacientes presentan recurrencia del cuadro obstructivo después de su primer ingreso 5, que obliga a una política de detección temprana de casos potencialmente quirúrgicos y, de forma más compleja, a la investigación en medidas profilácticas o que disminuyan la formación postoperatoria de adherencias intestinales.
El objetivo de este escrito fue analizar, desde una perspectiva de los autores y la práctica quirúrgica actual, los posibles focos de intervención a considerar por los cirujanos para impactar favorablemente en el pronóstico de estos pacientes.
Métodos
Para el desarrollo del este artículo se realizó una búsqueda exhaustiva de artículos relevantes sobre el tema en bases de datos como Medline, Google Scholar y Embase, publicados entre los años 2000 y 2021, utilizando como palabras clave: obstrucción intestinal, adherencias tisulares, tratamiento conservador, laparoscopia, antiinflamatorios e isquemia. Se recolectó un total de 43 artículos de los cuales se extrajeron los aspectos más relevantes sobre la obstrucción intestinal por adherencias.
Obstrucción intestinal: ¡identificar tempranamente es la clave!
El tradicional aforismo de “nunca dejar que salga el sol sin que esté resuelta una obstrucción intestinal”6 continúa vigente en algunos cirujanos hoy en día. Sin embargo, el impacto de la identificación temprana de los candidatos a cirugía obliga, desde nuestra perspectiva, a su reconfiguración en “no debe ocultarse el sol sin definirse la necesidad de cirugía en un paciente con obstrucción intestinal”.
La clínica permite sugerir el diagnóstico de OIA, aun cuando ésta varía según el órgano involucrado. Generalmente se caracteriza por dolor abdominal, vómitos, distensión abdominal en el caso del intestino delgado y ausencia de deposiciones en el colon 7. En la tabla 1 se muestran la sensibilidad, especificidad, valor predictivo positivo (VPP) y valor predictivo negativo (VPN) de los signos y síntomas más comunes.
Tabla 1. Sensibilidad, especificidad, valor predictivo positivo y negativo de los signos y síntomas de obstrucción intestinal 8.

Si bien, la radiografía simple de abdomen tiene una mayor sensibilidad diagnóstica, su especificidad disminuye e impacta en las características operativas de la prueba. No obstante, su amplia disponibilidad la posiciona como de utilidad en el abordaje inicial de estos pacientes. La tomografía computarizada (TC) ofrece un mejor patrón diagnóstico y su utilización representa una buena práctica médica, independiente de la etiología 9. La imagen por resonancia magnética nuclear (RMN) está limitada por su costo, su baja disponibilidad y la dificultad en su realización en pacientes críticamente enfermos, a pesar de su alto poder diagnóstico. Sin embargo, se prefiere en niños, en embarazadas o en pacientes con enfermedad inflamatoria intestinal conocida 5,10. La Tabla 2 ilustra las características operativas de los estudios imagenológicos.
Tabla 2. Sensibilidad y especificidad de los estudios de imagen en el abordaje diagnóstico de obstrucción intestinal por adherencias 2,6,11.

La mayoría de los pacientes pueden ser tratados de forma no quirúrgica, con estrategias implementadas desde hace décadas, entre las que se incluyen reposo intestinal, descompresión del estómago y rehidratación con líquidos endovenosos, asociado a una monitorización constante, con un umbral diagnóstico bajo para peritonitis, isquemia o estrangulación intestinal. Con este manejo, se describe un éxito terapéutico que oscila entre 65-81 % en los pacientes con OIA 12.
Por eso, es necesario reconocer oportunamente una obstrucción intestinal en asa cerrada y considerarla una urgencia quirúrgica, debido a las consecuencias derivadas de un eventual retraso en su resolución, pues el riesgo de estrangulación e infarto es alto, con tasas de mortalidad del 10 al 35 % 13. La Figura 1 ilustra una representación esquemática y radiológica de una obstrucción intestinal en asa cerrada.

Figura 1. Representación esquemática y radiológica de obstrucción en asa cerrada. A. En la obstrucción en asa cerrada el lumen intestinal es obstruido en dos sitios localizados uno cerca al otro en los puntos de entrada y salida del asa; B. Corte axial de una tomografía de abdomen de un paciente con diagnóstico de vólvulo del sigmoide; C. Radiografía de abdomen de paciente con obstrucción intestinal con relación a vólvulo del sigmoide, se evidencia importante distensión de asas intestinales.
El diagnóstico de la obstrucción intestinal se fundamenta en criterios clínicos y radiológicos, que, de forma conjunta, establecen la probabilidad de éxito o fracaso de un manejo conservador y conducen a un diagnóstico precoz del paciente quirúrgico. No obstante, es necesario la integración de los hallazgos por parte del médico y la experiencia del equipo profesional tratante, así como la necesidad de efectuar consensos en casos de incertidumbre o poca claridad diagnóstica. La inestabilidad hemodinámica, la irritación peritoneal, la clínica de hernias encarceladas, un diámetro del ciego mayor a 10 cm, la ausencia de respuesta al manejo conservador después de 36 horas y una acidemia metabólica progresiva, constituyen indicaciones de una intervención quirúrgica 10,11.
El dímero D es un marcador de activación tanto de la coagulación como de la fibrinólisis; diversos estudios han demostrado que el dímero D muestra un buen rendimiento diagnostico en la obstrucción tromboembólica de la arteria mesentérica superior pero su eficacia se reduce en los casos de isquemia intestinal aguda no vascular. Se ha encontrado que el dímero D tiene una sensibilidad del 60 % y una especificidad del 68 % para el diagnóstico de obstrucción intestinal estrangulada. En un estudio realizado por Block y colaboradores se evidenció que una concentración de dímero D > 0,9 mg/L se asoció con una sensibilidad, especificidad y precisión del 68 %, 82 % y 79 % respectivamente para el diagnóstico de isquemia intestinal 14.
En la Figura 2 se muestran algunos ejemplos de los posibles hallazgos en la tomografía abdominal. La identificación en la TC de una zona de transición es de vital importancia como un indicador de manejo quirúrgico, asociado a una ingurgitación de venas mesentéricas, el espesor de la pared intestinal mayor de 3 mm, la presencia de neumatosis intestinal, el edema mesentérico, el líquido libre intraabdominal y el gas en la vena mesentérica o porta, entre otros 10,11. Estos signos imagenológicos se resumen en la Figura 3.

Figura 2. A-B. Dilatación de las asas intestinales delgadas con una zona de transición en el íleon terminal en la pelvis compatible con obstrucción mecánica. C. Distensión del ciego y colon ascendente con neumatosis y edema mesentérico asociado D. Tomografía de abdomen con evidencia de líquido libre.

Figura 3. Signos radiológicos que indican la necesidad de manejo quirúrgico. Fuente: Elaboración propia por los autores con base en referencias 10,11,15
Es importante identificar los candidatos a un manejo conservador en quienes exista una elevada posibilidad de éxito. El manejo quirúrgico de la obstrucción intestinal incide en la duración de la estancia hospitalaria y en la morbilidad 7. Asimismo, el realizar una intervención quirúrgica de manera temprana disminuye la posibilidad de isquemia y necrosis intestinal 16.
Una revisión sistemática reportó que el 42 % de los pacientes sometidos a un manejo conservador inicial requirieron manejo quirúrgico 17. La mayoría de los autores consideran como seguro y apropiado un periodo de hasta 72 horas de manejo expectante en un paciente con una OIA 7. A pesar de lo anterior, un tratamiento conservador durante más de 48 horas, asociado a un alto débito por la sonda nasogástrica, aún sin otros signos de deterioro clínico, sigue siendo controversial y representa una zona gris en el manejo de los pacientes 7.
Existe evidencia de alta calidad acerca de la utilidad de los medios de contraste hidrosolubles para el diagnóstico de la obstrucción del intestino delgado y la determinación de la resolución de la obstrucción sin cirugía, con una sensibilidad del 92 % y una especificidad del 93 % 18,19. La ausencia de medio de contraste distal en una radiografía simple de abdomen tomada 24 horas después de su administración, es altamente indicativo de fracaso del tratamiento conservador 7. Su mecanismo de acción se explicita en la Figura 4.
Una revisión sistemática de la literatura en el año 2018 evidenció una ventaja en la incorporación del medio de contraste hidrosoluble en el proceso diagnóstico de obstrucción intestinal, en comparación con aquellos pacientes sometidos a la terapia habitual con sonda nasogástrica (RR: 0,66; IC95%: 0,46-0,95; p=0,02); se logró una reducción significativa de la cirugía como tratamiento inicial y se identificó tempranamente a los pacientes quirúrgicos 21,22. Igualmente, en las instituciones que han implementado protocolos con medio de contraste hidrosoluble, su administración se asoció de forma independiente con una estancia hospitalaria menor a 4 días 23; la reducción en la estancia hospitalaria se atribuyó a una selección oportuna de los pacientes no respondedores a un manejo conservador 24. La evaluación de la progresión del medio de contraste hidrosoluble mediante una radiografía de abdomen efectuada 24 horas posterior a la TC inicial, aumenta su rendimiento diagnóstico y facilita la toma de decisiones en casos complejos 7.
En Colombia no está estandarizado el uso de estas sustancias de forma rutinaria en casos de obstrucción intestinal. Sin embargo, teniendo en cuenta sus bondades e impacto descritos, consideramos que este recurso debe ser incorporado dentro del flujograma diagnóstico y terapéutico de los pacientes obstruidos.
Una vez cirugía: ¿laparotomía o laparoscopia?
El tratamiento quirúrgico tiene como objetivo prevenir la progresión hacia la estrangulación intestinal y reducir las tasas de recurrencia. Las acciones dependerán de los hallazgos operatorios. Por lo general, una adherencia única no generará mayores dificultades y su sección no es compleja, bien sea por laparotomía o por laparoscopia. En casos de adherencias múltiples, la dificultad y el riesgo de complicaciones del procedimiento son mayores 5. Una adhesiolisis extensa posterior a la sección de la adherencia responsable de la obstrucción, aumenta la duración de la intervención y el riesgo de lesión intestinal, sin beneficio real para el paciente 16,25,26.
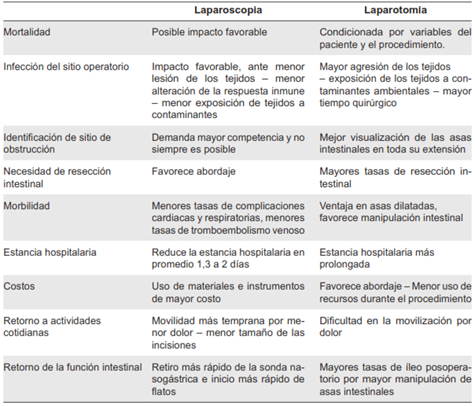
La laparotomía ha sido el tratamiento estándar para la obstrucción intestinal por adherencias. En la actualidad, la cirugía laparoscópica se considera un procedimiento seguro y efectivo, especialmente en presencia de una adherencia aislada o de una enfermedad de un segmento aislado del intestino 7,27, con reportes de efectividad hasta un 60 % de los casos 20. Los pacientes normales hemodinámicamente, sin peritonitis difusa o choque séptico, sin sospecha de perforación intestinal y con una distensión que permita el ingreso seguro de los trócares por los puertos laparoscópicos son candidatos a este tipo de abordaje 28. Factores como el antecedente de una laparotomía, una apendicectomía como cirugía índice o la obstrucción por una sola banda adhesiva son predictores de éxito para el abordaje por laparoscopia 28. La confiabilidad del cirujano y el contexto de la ejecución juegan un papel crucial. Las ventajas y desventajas de cada abordaje se presentan en la Tabla 3.
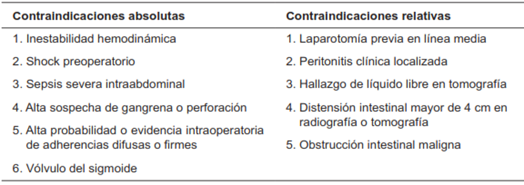
La evidencia con respecto a este tema está en construcción y aún se requieren estudios que permitan establecer la verdadera utilidad de la laparoscopia, de acuerdo con la etiología de la obstrucción, el contexto de ejecución, la naturaleza del paciente, la experiencia del cirujano y el papel en el desarrollo futuro de adherencias en los pacientes sometidos a un abordaje laparoscópico 30,31. Las principales contraindicaciones de un abordaje laparoscópico en un paciente con obstrucción intestinal se ilustran en la Tabla 4.
Un punto importante es la experiencia del cirujano y los recursos disponibles. Debido a la popularización de la laparoscopia y la curva de aprendizaje de los cirujanos en el manejo de las patologías abdominales, el 50-60 % de los profesionales optan por un abordaje inicial laparoscópico en un paciente obstruido 28. Las dificultades técnicas presentadas anteriormente en estos casos demandan niveles superiores de competencia técnica por parte de los cirujanos. Adicionalmente, se ha descrito el papel del contexto temporal de ejecución de las cirugías como determinante en el éxito quirúrgico: el número de complicaciones aumenta cuando los procedimientos se ejecutan en horarios entre las 5 pm y las 7 am 28.
Recomendaciones en situaciones quirúrgicas específicas
Un acceso peritoneal seguro en el abordaje laparoscópico implica un análisis de las imágenes y de la pared abdominal. Si se disponen, deben preferirse los trocares ópticos de acceso a la cavidad peritoneal. Es fundamental visualizar la pared anterior del abdomen en la entrada de puertos adicionales y hacer una disección aguda de las adherencias con tijeras en lugar de dispositivos de energía. Debe evitarse un agarre repetitivo y parcial de las asas y procurarse siempre una tracción gentil usando toda la mandíbula de las pinzas 32. Las condiciones que indican la necesidad de conversión a una cirugía abierta están descritas en la Tabla 5.
En los casos en los que se requiera un abordaje por vía abierta, se prefiere incidir sobre un terreno “virgen”, por eso, se debe optar por usar las incisiones previas como guía y tratar de extender la misma más allá del área cicatrizada. De forma similar que en el abordaje por laparoscopia, se debe evitar el uso excesivo del electrocauterio y realizar la separación del tejido parietal y visceral con tijeras o bisturí 27.
Según los hallazgos intraoperatorios, la conducta puede ir desde la liberación de adherencias hasta una cirugía de control de daños, con o sin resección y anastomosis de segmentos intestinales y la realización de ostomías 32. Al documentar una serosa violácea o cianótica, se irrigan las asas con SSN tibia, se cubren para mantener la temperatura y se efectúa una nueva observación 15 a 20 minutos después con el fin de determinar la viabilidad y perfusión del asa intestinal. Si en este punto la viabilidad es dudosa, caben alternativas como el uso de una sonda de ultrasonido doppler para visualizar el pulso arterial de la pared intestinal, con el fin de definir la necesidad o no de resección. Algunos signos como la alteración en la coloración de la pared del intestino, la ausencia del movimiento de las asas y la ausencia de pulsación visible de los vasos mesentéricos, pueden ser indicativos de insuficiencia vascular irreversible. El uso intraoperatorio del verde de indocianina es una herramienta novedosa y de creciente disponibilidad que mejora la toma de decisiones; se considera una medida segura, reproducible y que provee una determinación en tiempo real del compromiso vascular intestinal 33.
Entre los mecanismos involucrados en la disminución de adherencias postoperatorias en la cavidad peritoneal se aceptan el abordaje laparoscópico, la manipulación suave de los tejidos y la realización de una buena hemostasia. El uso tópico de medicamentos que influyen en la inflamación, la fibrinólisis o en la coagulación -como la heparina y sus derivados, o los bloqueadores de los receptores del tromboxano A2-, la creación de barreras a base de membranas sólidas o biofilms entre otros, está relegada a pacientes ginecológicos y no es completamente aceptada como un estándar de manejo. Se espera una mayor calidad de la evidencia que apoye su uso 34-37.
Consideraciones postoperatorias en pacientes con obstrucción intestinal
Alrededor de un 5 % de los pacientes retorna a urgencias con un nuevo episodio de obstrucción intestinal en el primer mes después del alta y aumenta hasta un 30 % dentro de los primeros 5 años 38. De igual manera, el número de nuevas admisiones se incrementa en pacientes sometidos a un manejo conservador o en quienes la obstrucción fue secundaria a adherencias múltiples y gruesas 39. En consecuencia, se ha planteado de manera creciente la indicación de una laparoscopia diagnóstica posterior a la resolución de un episodio de obstrucción intestinal recurrente, en un abdomen con ausencia de inflamación y en un intestino no distendido. Con esto se mejora la precisión diagnóstica y se beneficia al paciente de las ventajas propias de la cirugía de mínimo acceso 40.
Las señales proinflamatorias persistentes también son factores que pueden inducir la formación de adherencias peritoneales 41, por lo tanto, la inhibición de las células inflamatorias, la restricción de las secreciones de factores proinflamatorios y la eliminación de las señales de estrés oxidativo son todos métodos que pueden evitar su aparición. El tacrolimus produce una inhibición de la transcripción de genes que codifican sustancias como la interleucina-2, lo que puede expresarse en disminución de los niveles de estrés oxidativo y por ende, la inflamación 42. Su aplicabilidad como terapia posoperatoria o posterior a un episodio obstructivo tendría plausibilidad biológica.
Peker y colaboradores llevaron a cabo un estudio en el que incluyeron 98 ratas Wister albino, las cuales fueron sometidas a un procedimiento para favorecer la formación de adherencias y luego fueron aleatorizadas en 7 grupos, un grupo control al cual se le administró solución salina en la cavidad peritoneal y otros seis grupos a los que se les administro tacrolimus, micofenolato y ciclosporina por vía intravenosa e intraperitoneal; este estudio concluyó que los fármacos inmunosupresores parecen reducir significativamente las adherencias intraperitoneales, sin ningún efecto adverso severo y sin comprometer la cicatrización de las heridas al usarlos en rangos de dosis terapéuticas. Estos fármacos pueden prometer una solución eficaz para las adherencias intraperitoneales posoperatorias y sus ominosas complicaciones 43. La utilización de fármacos anti-adherencias peritoneales que actúan sobre la inflamación aún no se considera como conducta rutinaria 33,34.
Las estatinas son inhibidores de la hidroximetil-glutaril-CoA reductasa, que tienen efecto sobre las citoquinas profibróticas. La rosuvastatina disminuye la liberación de factor de necrosis tumoral alfa y la simvastatina reduce los niveles de inhibidor de plasminógeno en el peritoneo. Un análisis en dos estudios de cohorte retrospectivos realizados en Estados Unidos e Inglaterra 42, enfocados en la prevención secundaria de enfermedad cardiovascular, encontró de forma consistente que los pacientes bajo terapia con estatinas tuvieron menores complicaciones postoperatorias relacionadas con adherencias intestinales (HR: 0,85; IC95%: 0,74-0,99) y se asociaron con un riesgo reducido de obstrucción intestinal (Estados Unidos: HR: 0,80; IC95%: 0,70-0,92; Inglaterra: HR: 0,88; IC95%: 0,85-0,91). Los hallazgos de estos estudios observacionales abren la puerta para realizar ensayos clínicos controlados que pueden revelar la eficacia de estos medicamentos y su aplicabilidad en el manejo de las obstrucciones intestinales por adherencias.
Conclusiones
La obstrucción intestinal continúa siendo una patología de alta prevalencia en los servicios de urgencias y su manejo representa un reto para los cirujanos. Se espera un impacto favorable en los desenlaces mediante la identificación temprana de los pacientes quirúrgicos. Igualmente, la adopción de medidas técnicas y de procesos de razonamiento clínico más elaborados por parte de los cirujanos, aunados al empleo cada vez mayor de la cirugía mínimamente invasiva, producto de las competencias laparoscópicas crecientes de los médicos, redundarán en un beneficio para los pacientes y el sistema de salud. Se evidencian en el horizonte, terapias medicamentosas sistémicas y tópicas que ofrecen una alternativa posible en el manejo postoperatorio de los pacientes, para su implementación rutinaria en la prevención de una obstrucción intestinal futura. La construcción de la evidencia continúa en evolución.