Introducción
El edema pulmonar por reexpansión (EPR) se considera una situación iatrogénica, que ocurre después de la rápida reexpansión del pulmón colapsado tras el drenaje de aire, líquido o sangre de la cavidad pleural. La incidencia es baja, pero puede alcanzar cifras considerables de mortalidad, por lo que es de vital importancia la detección de factores de riesgo, la instauración de medidas preventivas, así como el diagnóstico temprano y un tratamiento oportuno. El objetivo de este artículo fue presentar el caso de un paciente que desarrolló EPR secundario a toracostomía cerrada y realizar una revisión de la literatura.
Caso clínico
Paciente de 44 años con hernia de disco lumbar, por lo que fue llevado a artrodesis de columna lumbar L3-L4 en otra institución en abril del 2021, con requerimiento de múltiples reintervenciones quirúrgicas secundarias a infección del sitio operatorio. En abril de 2022 ingresó al Hospital Universitario Mayor Méderi, Bogotá, D.C., Colombia, por exacerbación del dolor en columna, y se consideró el diagnóstico de espondilodiscitis multisegmentaria L3-S1.
Se realizó PET-CT que reportó neumotórax derecho como hallazgo incidental, confirmado por radiografía de tórax (Figura 1), por lo que se indicó toracostomía cerrada. Durante el procedimiento se evidenció salida de aire a presión y producción de 150 cc de líquido de aspecto seroso; se colocó un tubo de tórax 32 Fr, que se conectó a sistema Pleur-Evac® y succión a -10 cm de agua.
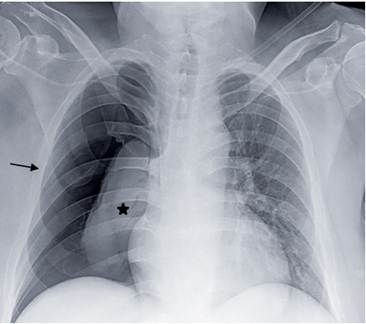
Figura 1. Radiografía de tórax AP portátil, donde se observa neumotórax derecho (flecha) con colapso pulmonar secundario (estrella).
En la radiografía de tórax de control, aproximadamente una hora posterior al procedimiento, se documentaron áreas de consolidación multilobar unilateral derechas y neumotórax residual (Figura 2), por lo que se continuó con succión a -30 cm de agua y se solicitó tomografía computarizada (TC) de tórax, confirmando los hallazgos (Figura 3). Teniendo en cuenta el procedimiento realizado y secuencia de imágenes, se consideró que el paciente cursaba con edema pulmonar por reexpansión. Se inició terapia respiratoria e incentivo respiratorio, y se logró el retiro del tubo de tórax cuatro días después, sin complicaciones. En el seguimiento radiológico al sexto día se apreciaba resolución de los hallazgos imagenológicos (Figura 4).

Figura 2. Radiografía de tórax de control posterior al paso de tubo de tórax que permite visualizar zona de consolidación mal definida, multilobar derecha (estrellas).

Figura 3. Tomografía computarizada de tórax (A: plano axial, B: plano coronal) que confirma la presencia de áreas de consolidación en parches, mal definidas (estrella), multilobares derechas, con persistencia de neumotórax (flecha) y tubo de drenaje. Campo pulmonar izquierdo sin alteraciones (triángulo).
Discusión
El EPR es una situación iatrogénica poco común, que ocurre después de la reexpansión de un pulmón colapsado, tras el drenaje o evacuación de aire o líquido de la cavidad pleural 1. Las primeras observaciones que describen esta entidad datan de hace más de dos siglos, cuando en 1875, Foucart lo documentó posterior a la realización de una toracocentesis 2. Ortner (1899), Riesmann (1902) y Hartley (1906) también contribuyeron a la caracterización de dicha complicación, hasta que, en 1958, Carlson mencionó por primera vez su relación con el drenaje de neumotórax 3.
Se ha descrito una incidencia entre 0,9 y 20 % por todas las causas de edema pulmonar y menor al 1 % tras una toracostomía cerrada 4, con una relación de hombres a mujeres de 38:9 y una mayor prevalencia en la segunda y tercera décadas de la vida, pues las personas de mayor edad presentan cambios en la mecánica pulmonar y características de la barrera alveolo-capilar secundarios al envejecimiento que funcionan como un factor protector para el EPR 4-6.
Aunque su mecanismo fisiopatológico exacto es desconocido, parece ser un proceso multifactorial de daño al intersticio pulmonar combinado con un desequilibrio de las fuerzas hidrostáticas. La restauración abrupta del flujo sanguíneo pulmonar en áreas de vasoconstricción hipóxica genera un aumento de la presión hidrostática arterial pulmonar llevando a un incremento de la permeabilidad de los vasos sanguíneos pulmonares y extravasación del líquido. La aplicación de succión intratorácica genera un aumento adicional del gradiente de las presiones alveolo-capilar que condiciona una disminución del flujo linfático o una constricción venosa y destrucción del surfactante pulmonar, relacionado con daño alveolar difuso.
Adicionalmente, los vasos sanguíneos se adaptan al colapso pulmonar crónico y la hipoxia prolongada y, debido a sus cambios histológicos, son vulnerables a la tracción. La reexpansión y la reperfusión del pulmón isquémico aumenta los radicales libres de oxígeno, que conduce a daño endotelial vascular directo 4-7. Si bien, por lo general, el EPR ocurre en el mismo pulmón inicialmente colapsado, se han descrito casos en los que ocurre bilateral o incluso contralateral 7-9, por lo que en la patogénesis del EPR también se ha descrito el rol de sustancias vasoactivas como histamina, prostaglandina o factores neurogénicos 6,7.
Matssura et al. 6, en una revisión de 146 pacientes, identificaron ciertos factores de riesgo para presentar EPR, siendo los de mayor asociación el neumotórax mayor del 30 % y la duración del colapso mayor a 72 horas. Si bien se han descrito, la rápida reexpansión y la cantidad de drenaje (más de 1,5 L en menos de 10 minutos), hasta el momento permanecen como precipitantes controversiales 4,6.
La presentación clínica es variable y de amplio espectro, desde pacientes asintomáticos hasta gravemente enfermos con insuficiencia respiratoria aguda. Típicamente se caracteriza por disnea y taquipnea de rápida instauración, especialmente en la primera hora posterior al procedimiento, con aumento de la gravedad de los síntomas durante las primeras 24 a 48 horas. Otros síntomas menos frecuentes que también pueden asociarse son tos productiva, taquicardia, fiebre, dolor torácico, náuseas, vómitos, hipotensión y cianosis 5,10.
Aunque la clínica de deterioro respiratorio puede sugerir el diagnóstico, la secuencia de imágenes es la base fundamental. Como primera imagen, la radiografía de tórax posterior al procedimiento usualmente no revela alteraciones parenquimatosas; 2 a 4 horas después se suele evidenciar en más del 90 % de los pacientes un patrón de ocupación alveolar unilateral, que resuelve entre 5 y 7 días, sin secuelas radiológicas. En la TC se demuestran opacidades en vidrio esmerilado, engrosamiento septal, focos de consolidación y áreas de atelectasia usualmente ipsilateral al procedimiento, aunque puede ser bilateral 1.
El tratamiento principalmente es de soporte y consiste en oxigenoterapia y medidas de presión positiva en la vía aérea, como presión positiva continua de las vías respiratorias (CPAP, por sus siglas en inglés); en los casos severos, la ventilación mecánica invasiva con presión positiva al final de la espiración (PEEP) es necesaria. En ocasiones se requiere la administración de líquidos, expansores de plasma o inotrópicos. La posición en decúbito lateral del lado afectado puede reducir la derivación y mejorar la oxigenación 5,11. Los diuréticos por lo general están contraindicados ya que pueden empeorar la hipovolemia y el uso de esteroides, que se ha descrito en casos refractarios, no se recomienda de rutina 11-13. Otras medidas se han propuesto, como la administración de antioxidantes durante los procedimientos de reexpansión, aunque hace falta evidencia para respaldar su uso rutinario 14,15.
En la mayoría de los casos el EPR suele ser autolimitado, sin embargo, Mahfood, et. al. 5, reportaron una mortalidad cercana al 20 %, por lo tanto, es importante realizar un diagnóstico y manejo oportunos.
La resolución de esta patología es lenta y se produce sin secuelas clínicas ni radiológicas. Las recomendaciones actuales para evitar esta complicación se basan en el volumen a drenar (de no más de 200 cc/hora, teniendo en cuenta la limitación técnica para controlar el drenaje de aire) y las técnicas adicionales, como el uso de válvulas en lugar de succión 4,16,17.
Conclusión
El edema pulmonar por reexpansión (EPR) posterior a toracostomía es una complicación rara en los casos con neumotórax, sin embargo, debe sospecharse en pacientes con factores de riesgo, signos y síntomas compatibles y una secuencia de imágenes sugestiva, con el fin de brindar un tratamiento oportuno y adecuado.
















