Introducción
La enfermedad renal crónica (ERC) se define como la existencia de daño renal o la disminución de la función renal en un periodo igual o mayor a tres meses, la cual está ligada a otros padecimientos como las enfermedades cardiovasculares o la diabetes mellitus, lo que hace que estos pacientes estén polimedicados (1, 2). A pesar de tratarse de una enfermedad prevenible, su incidencia está en aumento en todo el mundo, tal como se ha observado en países como Estados Unidos, donde se ha estimado que al menos el 10-11 % de los habitantes tiene algún estadio de ERC (1-3). En Colombia, la prevalencia de la ERC es del 2,7 %, mientras que la incidencia es de 11,01 pacientes por cada 100.000 habitantes, además, se calcula que ha tenido aumento progresivo debido a su asociación con múltiples factores de riesgo, porque se estima que el 28 % de la población diabética y el 21-36 % de la población con hipertensión arterial también padecen ERC (2, 4, 5).
Para el periodo comprendido entre el 1 de julio del 2019 y el 30 de junio del 2020, se identificaron en Colombia 152.354 casos nuevos de pacientes con ERC, de los cuales, el 60 % se encontraba entre los 50 y los 74 años de edad, donde el mayor número de personas estaba en el rango de 60 a 64 años (6). Así mismo, se reportaron 849.874 personas con ERC en cualquiera de sus estadios, con una prevalencia cruda de 1,70 casos por cada 100 habitantes (6). “En el periodo del 2021, se informaron a la CAC (cuenta de alto costo) de 889.123 personas con ERC y, de ellos, el 4,64 %, se encontraba en estadio 5” (6). Finalmente, según el informe publicado por la organización CAC en Colombia, la tasa de mortalidad general para la ERC se calculó en 43,40 casos por cada 100.000 habitantes (6).
En circunstancias de atención tradicional ante un paciente con ERC avanzada, el médico nefrólogo enfoca su esfuerzo terapéutico en mantener al paciente con vida mediante la diálisis, dedicando poco tiempo a escuchar las expectativas y los deseos del paciente. Al mismo tiempo, el equipo interdisciplinario de las unidades renales, alineado con la decisión del nefrólogo, se enfoca en apoyar al paciente y su familia en la selección de la opción de terapia de reemplazo renal (TRR) que “más le convenga” y con frecuencia no se evalúa la carga sintomática, la comorbilidad, la calidad de vida, la condición funcional, el estado cognitivo o el estado de fragilidad, ni se establece un pronóstico de sobrevida del paciente con ERC avanzada, tampoco se establece de forma rigurosa su estructura psicológica ni apoyo psicosocial para afrontar el tratamiento de la enfermedad renal, elementos determinantes en el ajuste a su nueva situación de vida y posterior adherencia al tratamiento.
En cualquier modelo de salud integral, la rehabilitación del enfermo constituye parte fundamental, no solo como elemento que pondera la recuperación del estado de salud, sino como un elemento que le da sentido a la vida de los seres humanos, brindándoles la oportunidad de sentirse útiles para su familia y para la sociedad en general.
Materiales y métodos
Cuando se proponen cuidados paliativos en el contexto de la ERC, ello no significa suspender la terapia; al momento del diagnóstico y la indicación de iniciar TRR, es importante considerar quién puede ser susceptible al manejo de cuidados tempranos al final de la vida, esto partiendo de la consideración de elementos como: ¿en 6 meses el pronóstico va a cambiar si entra o no a diálisis?, ¿podremos ofrecer calidad de vida mientras el paciente es sometido a TRR? (7). En relación con estos aspectos, se puede partir de la reflexión realizada por el doctor Juan Fernando Velásquez Escobar, quien propone un desafío: cambiar el paradigma y romper con la premisa: “estamos durando sin vivir” (8).
Elementos como el pronóstico, los indicadores clínicos, el estado nutricional, el nivel de funcionalidad, las comorbilidades y el tipo de acceso vascular, ofrecen el escenario para el debate de si iniciar o continuar diálisis vs. el manejo conservador. Los cuidados al final de la vida no necesariamente se suministran ante la finalidad del ciclo vital, estos pueden iniciarse con antelación, partiendo del control de los síntomas y el manejo del dolor, la educación en opciones de tratamiento y procedimientos, la aproximación en escalera, es decir, establecer los objetivos a lograr, que haya una clarificación de las preguntas (no es añadir información, es asegurar la comprensión de la ya suministrada), considerar y proponer el establecimiento de voluntades anticipadas y ordenes de no reanimación, entre otros deseos.
En este sentido, se propone entonces evitar la distanasia, entendiendo el término como toda acción que se considera excesiva en el mantenimiento de una vida sin realizar valoración de los esfuerzos y, en cambio, buscar la aplicación de la ortotanasia, la cual se ha querido designar como la actuación correcta ante la muerte por parte de quienes atienden al que sufre una enfermedad incurable en fase terminal. La ortotanasia permite que la muerte ocurra “en su tiempo cierto”, “cuando deba de ocurrir” o “en su justo momento” (9).
Así, se propone tener en cuenta los siguientes elementos para considerar la inclusión de los cuidados al final de la vida, en el modelo de atención actual de la ERC avanzada:
1. Velocidad de progresión de la enfermedad
2. Sintomatología manifiesta
3. Comorbilidades del paciente
4. Situación funcional y psíquica del paciente
5. Nivel de calidad de vida percibida por el paciente relacionada con su salud
6. Preferencias y necesidades del paciente
7. Aspectos sociofamiliares del paciente
Luego de recibir el diagnóstico de ERC en estado avanzado con requerimiento de TRR, es necesario que se priorice la comunicación con el paciente y su familia, no solo explicar de qué se trata, sino también permitir la toma de decisiones frente a si comenzar o no TRR teniendo en cuenta:
1. Pronóstico
2. Atención a las cuestiones éticas, psicosociales y espirituales del paciente
3. Deseos del paciente
4. Necesidades del paciente
Al hacer el abordaje del paciente, resulta necesario tener en cuenta:
1. Pronóstico
2. Expectativa frente al tratamiento
3. Toma de decisiones compartidas
4. Cuándo iniciar/suspender diálisis
5. Conocimiento y acceso del paciente a posibles cuidados al final de la vida
Es entonces necesario establecer objetivos terapéuticos basados en tres pilares:
1. Comunicación
2. Control sintomático
3. Apoyo psicosocial al paciente y su familia
Resultados
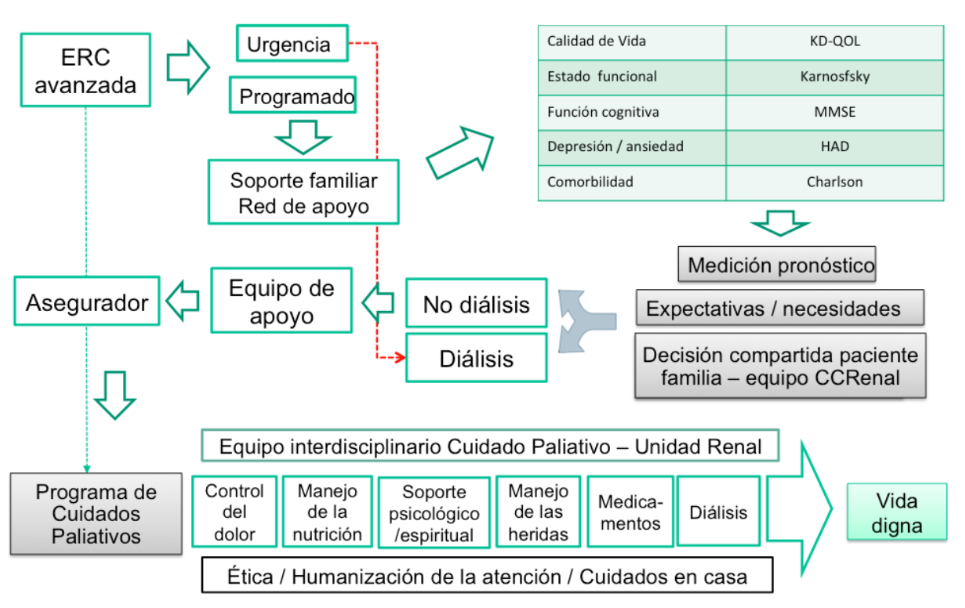
Dentro de los casos que ya se encuentran al interior de las unidades renales y en conjunto con el equipo interdisciplinario, si se evidencia la no efectividad de la terapia, se deberán ofrecer las siguientes opciones con el fin de no dar lugar a la distanasia. En este punto, es fundamental el trato asertivo de las expectativas del paciente y la familia ante el proceso que se iniciará (figura 1).
Cuándo considerar a un paciente para el programa de cuidados al final de la vida
1. Evaluación por sistemas
1.1 Evaluación de síntomas: se puede realizar a través de la aplicación de la escala de evaluación de síntomas (ESAS) (10)
1.2 Evaluación de capacidad funcional: se puede aplicar valoración funcional de Karnofsky.
1.3 Evaluación de pronóstico: se puede aplicar el índice de comorbilidad de Charlson (11) o la escala de necesidades de cuidados paliativos (NEC-PAL).
1.4 Comunicación con la familia: consideración de aspectos éticos, espirituales y psicosociales.
2. Reconocimiento de las opciones de tratamiento o manejo
Se deberá suministrar al paciente y su familia, la información y el apoyo suficiente, con el fin de abarcar los temas relacionados con la condición del paciente, resaltando las opciones disponibles:
2.1 Elegir si se debe iniciar diálisis
2.2 Cuidado integral del paciente: dolor físico y síntomas psicológicos
2.3 Opciones de tratamiento
3. Acompañamiento al morir
Realizar un encuentro con el equipo interdisciplinario para dar recomendaciones y sugerencias frente a las situaciones que se pueden esperar dentro de la etapa de finalización de la vida.
3.1 Limitación de las pruebas diagnósticas y las estrategias terapéuticas
3.2 Manejo del dolor y síntomas asociados: vómitos, diarrea, constipación, retención de orina, incontinencia o disnea
3.3 Compromiso de consciencia y delirium
3.4 Depresión y ansiedad
3.5 Hiporexia
3.6 Comunicación con la familia
3.7 Resolución de aspectos éticos y legales, incluyendo desistimiento de terapia de diálisis
3.8 Documento de voluntades anticipadas y su registro, incluyendo la posición frente a las maniobras de resucitación cardiopulmonar
3.9 Relación de ayuda en situaciones criticas
3.10 Acompañamiento espiritual
3.11 Qué es la agonía y qué esperar ante esta etapa
3.12 Dinámica familiar y roles: asumidos, esperados y asignados
3.13 Temores y angustias ante la muerte: aspectos psicoafectivos
Conclusión
En la actualidad, los pacientes con ERC representan un importante desafío para los equipos interdisciplinares que los acompañan en sus procesos terapéuticos, ya que requieren cada vez mayor atención en tanto sus cuadros clínicos y esperan, de sus centros de cuidado renal, la atención completa que necesitan, pues buscan no tener que acudir a otros espacios u otros especialistas. Invertir en un programa de atención primaria en cuidados al final de la vida de forma temprana resulta beneficioso en diferentes aspectos:
• Permite ofrecer una atención centrada en el paciente, resaltando aspectos emocionales, sociales, culturales y espirituales
• Posibilita el planificar el cuidado del paciente, teniendo en cuenta sus necesidades
• Impacta en la reducción del número de hospitalizaciones
• Aumenta la tasa de sobrevida al mejorar la calidad de vida relacionada con la salud
• Disminuye los costos en atención al identificar y prevenir complicaciones
Finalmente, se hace necesario resaltar que plantear el inicio de un programa de cuidados al final de la vida no significa renunciar o suspender el tratamiento dialítico; en su lugar, busca que la atención brindada se centre en sus necesidades y en el adecuado control de los síntomas que se pueden presentar cuando se inicia la etapa de final de la vida (12).