Introducción
La presencia de divertículos en el tracto digestivo es frecuente, encontrándose más comúnmente en el colon; el duodeno corresponde al segundo sitio más comprometido. En la población general pueden encontrarse entre un 5-10 %. Aunque se presentan a cualquier edad, son más frecuentes entre los 50 y 65 años, con un escaso predominio en el género femenino 1. Usualmente su localización es periampular, por encima de la ampolla de Vater, y su diagnóstico se hace de forma incidental 2.
Los divertículos periampulares se clasifican en tres tipos: tipo I o con papila intradiverticular, tipo II o yuxtapapilares y tipo III o cercanos a la papila (a menos de 3 cm). Los síntomas se presentan sólo en el 5 % de los casos, siendo los más comunes la obstrucción del conducto biliar común, fístula biliar y síntomas de diverticulitis aguda con perforación libre a peritoneo y retroperitoneo 3.
La ictericia obstructiva intermitente fue descrita en 1934 por Gerhard Lemmel 4, quien evidenció la relación de las enfermedades pancreáticobiliares con la existencia de divertículos periampulares, en ausencia de coledocolitiasis. La fisiopatología no es conocida con exactitud, pero se considera que la ictericia y el dolor son secundarios a la obstrucción mecánica y a la alteración anatómica de la vía biliar debido a la formación del divertículo, asociado a la disfunción del esfínter de Oddi. Se relaciona con la presencia de dolor abdominal postprandial, predisposición a la coledocolitiasis y colangitis 5.
Aproximadamente el 5 % de los divertículos duodenales causan alguna sintomatología, pero solo el 1 % de estos pacientes pueden sufrir complicaciones; la colangitis aguda es una de las más frecuentes y debe ser diagnosticada y tratada de forma rápida, debido su alta tasa de mortalidad 6. Otras complicaciones biliopancreáticas son menos frecuentes, como la pancreatitis aguda derivada de coledocolitiasis relacionada con el divertículo, diverticulitis, perforación y sangrado gastrointestinal 7.
Debido al bajo porcentaje de complicaciones, los pacientes asintomáticos no requieren tratamiento. En los casos sintomáticos, la esfinterotomía o la inserción endoscópica de una prótesis son el manejo de elección y la cirugía se realiza solo ante el fracaso del manejo endoscópico. Actualmente no hay consenso sobre la técnica quirúrgica que se debe emplear 8.
Métodos
Se hizo una revisión sistemática de la literatura en Pubmed, Google Académico y ProQuest con los términos: síndrome de Lemmel, divertículo duodenal sintomático e ictericia obstructiva intermitente. Dada la escasa literatura no se incluyeron filtros. No se encontraron metaanálisis, ni revisiones sistemáticas, por lo que se seleccionaron los artículos con reporte de al menos un caso. Se encontraron 35 artículos con 37 pacientes, de los cuales se evaluaron sus aspectos demográficos y clínicos. Se realizó un análisis de nivel exploratorio de investigación de las diferentes variables como edad, sexo, procedencia del caso, presencia de comorbilidades, paraclínicos solicitados y procedimientos terapéuticos realizados.
Resultados
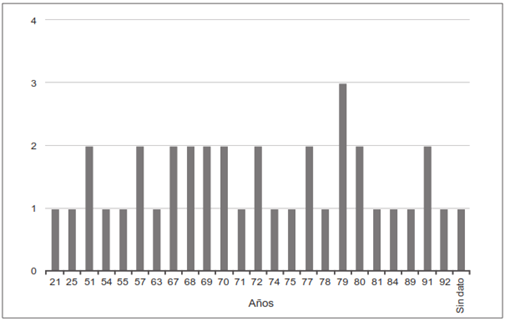
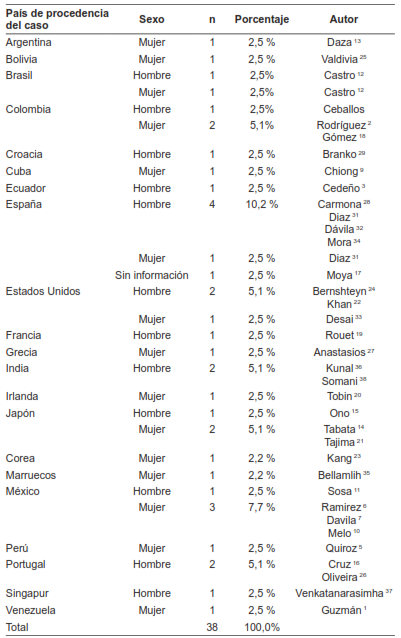
Incluyendo un caso propio de los autores, se analizaron un total de 38 pacientes reportados desde 21 diferentes países, siendo España el país con mayor porcentaje de casos (15,2 %), seguido de México (10,2 %), Colombia (7,6 %) y Japón (7,6 %) (Tabla 1). Respecto a la distribución por género, los resultados fueron similares; en un caso no se informó el sexo. El promedio de edad fue de 69,4 años y se encontró que el mayor porcentaje de casos (38,4 %) se diagnosticaron entre los 70-80 años. El 61,4 % de los casos fueron descritos durante los últimos cuatro años de la revisión (Figura 1).
Tabla 1. Distribución de los pacientes reportados en la literatura de acuerdo con el país y sexo. Se incluye un caso de los autores de este trabajo.
La atención inicial de los pacientes se realizó en el servicio de urgencias en 31 casos (79,4 %) y en la consulta ambulatoria en tres casos (7,7 %). Las comorbilidades estuvieron presentes en 14 pacientes (35,8 %), siendo las más frecuentes hipertensión arterial (42,9 %), diabetes (14,3 %), obesidad (4,76 %) y enfermedad renal (4,76 %). Dos pacientes tenían antecedente de gastrectomía subtotal Billroth 2, uno por cáncer gástrico y el otro como manejo de úlcera duodenal perforada, ambos procedimientos con más de 10 años de diferencia con respecto al inicio de los síntomas del síndrome de Lemmel. El 23 % de los pacientes no presentaban comorbilidades de importancia y estos datos no se registraron en el 41 % de los casos.
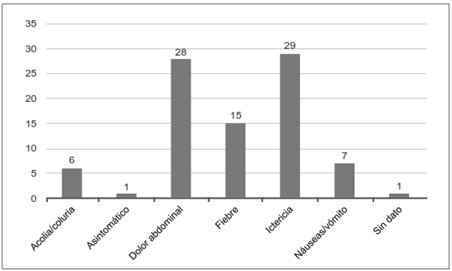
El dolor abdominal (76,8 %) y la ictericia (76,8 %) fueron los signos y síntomas informados con mayor frecuencia, seguidos de fiebre mayor de 38,5ºC (40,9 %). En uno de los casos no reportaron ni síntomas ni signos y en ninguno se informó al examen físico la presencia del signo de Murphy (Figura 2).
Las principales alteraciones en las pruebas de laboratorio se dieron en el perfil hepático con un patrón obstructivo: aumento de la bilirrubina directa (87,0 %), alteración en los niveles de transaminasas (79,3 %) y elevación de la fosfatasa alcalina (68 %). Se presentó aumento de leucocitos en sangre (39 %), así como la proteína C reactiva (16 %) y la amilasa (13 %) (Figura 3).
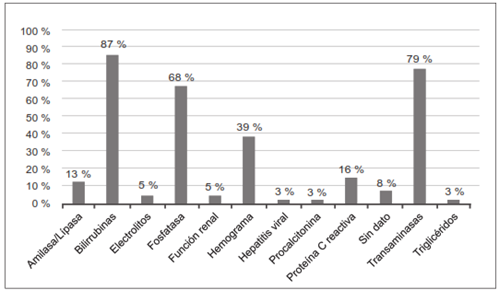
Figura 3. Principales hallazgos de laboratorio que fueron reportados como alterados en los pacientes estudiados.
El estudio imagenológico más utilizado para establecer el diagnóstico fue la colangioresonancia (53,8 %), seguido de la tomografía computarizada contrastada de abdomen (46,1 %). Estos dos exámenes no permitieron el diagnóstico en todos los casos por lo que fue necesario realizar colangiopancreatografía retrógrada endoscópica (CPRE) o ultrasonografía endoscópica en un 28,2 % de los pacientes. La ultrasonografía de abdomen se realizó en un 28,2 % de los pacientes sin lograr establecer la presencia de un divertículo duodenal. En un caso (2,5 %) el diagnóstico se realizó como un hallazgo incidental intraoperatorio.
La mayoría de los pacientes fueron tratados de forma intrahospitalaria (92,3 %), en tres casos no hubo información al respecto. Sólo se encontró registro de la administración de antibióticos en el 35,8 % de los pacientes.
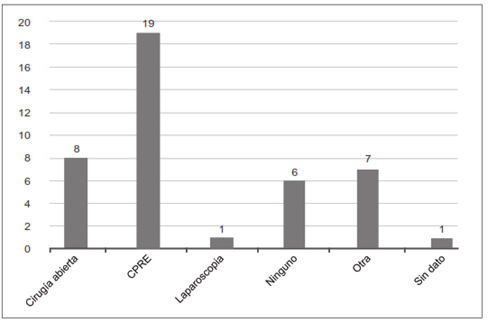
La CPRE como procedimiento terapéutico se practicó en el 53,8 % de los pacientes, siendo la esfinterotomía y colocación de prótesis por 10 semanas la intervención más realizada. La cirugía abierta fue el segundo procedimiento más utilizado (28,2 %), empleando técnicas diversas como resección simple del divertículo, reconstrucciones con anastomosis colédoco-duodenales o con “Y de Roux” (Figura 4).
Las complicaciones ocurrieron en el 28,2 % de los casos e incluyeron pancreatitis en seis pacientes, colangitis en dos, un absceso subfrénico y fístula biliar después de una cirugía abierta. El 48,7 % de los pacientes no presentaron complicaciones y en el 23 % de los casos no se reportó esta información.
Discusión
El síndrome de Lemmel es una entidad poco frecuente. Aunque los divertículos duodenales se presentan más frecuentemente entre los 50-65 años 1,3, la mayoría de los casos de síndrome de Lemmel ocurre entre los 70-80 años, lo que concuerda con un aumento de la prevalencia a mayor edad, observándose un incremento de hasta un 15-20 % a los 80 años 2,7,9,10, o como la reportaron Sosa y Diaz, hasta de un 27 % 11; la prevalencia encontrada en esta revisión para el mismo rango de edad fue más alta (42,9 %). La distribución encontrada fue igual para los dos géneros, similar a lo informado por otros autores 1.
La mayoría de los divertículos duodenales son asintomáticos y se considera que sólo el 5 % de los pacientes llegan a presentar síntomas, lo cual hace que el síndrome de Lemmel sea aún más infrecuente. En esta revisión se encontró que el 42,9 % de los pacientes con el síndrome presentaron la triada clásica de Charcot para colangitis dada por dolor abdominal, fiebre e ictericia, o simularon tumores periampulares como también lo describen Bellido y Silveira 12.
Se han publicado casos de presentación inusual, como el de un paciente que sufrió un trauma cerrado de abdomen con el desarrollo posterior de síndrome de Lemmel 13, o el de dos pacientes con antecedente de gastrectomía subtotal Billroth 14,15, en quienes se consideró que el asa duodenal ciega pudo causar un aumento de la presión, favoreciendo la formación de divertículos, el acumulo de detritos dentro de él, y la formación de bezoares o cálculos que causaron el síndrome de Lemmel.
Los exámenes de laboratorio son de gran importancia, encontrando un patrón colestásico en el perfil hepático, que no es específico para el síndrome de Lemmel. Las imágenes diagnósticas son de mucha utilidad para establecer el diagnóstico, aunque también presentan limitaciones, como la ecografía que en los casos revisados no logró establecer la presencia del síndrome, siendo informada como normal o solamente con dilatación de la vía biliar 16. La tomografía de abdomen con doble contraste y la colangioresonancia magnética (CRM) permiten realizar el diagnóstico, logrando determinar la presencia de un divertículo duodenal y la compresión sobre la vía biliar. Otro método diagnóstico es la visualización directa del divertículo mediante endoscopia, aunque la misma no permite por si sola establecer la obstrucción de la vía biliar 17. Nuevos métodos diagnósticos, como la ecoendoscopia, también son usados con la ventaja de permitir intervenciones terapéuticas durante el mismo procedimiento y descartar neoplasias con mayor precisión 18-20.
La CPRE utilizada inicialmente como un método diagnóstico, es ahora casi exclusivamente terapéutica. Se empleó por primera vez para el tratamiento del síndrome de Lemmel en 2005 por parte de Ono y colaboradores 21. Actualmente se considera la primera opción en el manejo 22-25, junto con la realización de la esfinterotomía. Este es el procedimiento más realizado (50 %) de acuerdo con nuestra revisión, incluso en pacientes con divertículos grandes con presencia de cálculos en su interior 26,27. Si bien se trata de un procedimiento seguro, no está exento de complicaciones como las reportadas por Valdivia 28, debido a una microperforación del divertículo duodenal causando enfisema subcutáneo masivo.
La segunda opción de manejo es la quirúrgica 5,29, mediante el empleo de diversas técnicas como la inversión del divertículo, la diverticulectomía simple o asociada a reconstrucción con anastomosis del colédoco al duodeno o al yeyuno o incluso la pancreatoduodenectomía 30. No se encontraron descripciones de manejo laparoscópico, aunque Aguirre y colaboradores 31 reportan la realización de anastomosis del colédoco al duodeno de forma laparoscópica para el manejo de las coledocolitiasis complejas, técnica que podría ser desarrollada para el tratamiento de los pacientes con síndrome de Lemmel. El paciente tratado por los autores de esta revisión e incluido en el análisis fue intervenido de forma laparoscópica.
Otras dos opciones descritas para el tratamiento de pacientes con el síndrome de Lemmel son el uso de antibióticos y el manejo conservador 32-36, sin embargo, las recomendaciones acerca del uso del antibiótico no son homogéneas y no se logró establecer su uso en el 59,5 % de los casos revisados.
Algunos autores como Oliveira y colaboradores 14,37, clasifican las complicaciones del síndrome de Lemmel en pancreatobiliares y no pancreatobiliares, siendo las primeras las más frecuentemente encontradas en esta revisión, con un 54,6 % de pancreatitis y 18,2 % de colangitis.
El aumento en la cantidad de reportes de esta patología en los últimos cinco años puede estar relacionado con la mayor disponibilidad de métodos diagnósticos como la CRM, la ecoendoscopia o la CPRE 38,39. Por ser tan infrecuente, esta entidad es poco conocida por muchos cirujanos y por lo tanto poco tenida en cuenta como diagnóstico diferencial en los pacientes con síndrome biliar obstructivo, en quienes, al no encontrarse una causa clara de la obstrucción, se les da el diagnóstico de coledocolitiasis por microlitiasis o barro biliar, lo que conlleva a un subdiagnóstico y subregistro de esta enfermedad.
Conclusiones
Los divertículos duodenales pueden ocasionar una obstrucción de la vía biliar desencadenando el síndrome de Lemmel, una enfermedad poco frecuente, que aumenta con la edad, siendo más prevalente entre los 70-80 años. Se caracteriza por ictericia obstructiva, y el principal tratamiento es la CPRE con esfinterotomía. En los últimos años se ha visto un incremento en el reporte de casos, probablemente relacionado con el uso de nuevos métodos diagnósticos como la colangioresonancia y la ultrasonografía endoscópica. Se considera que esta enfermedad es poco tenida en cuenta por lo cual existe un subregistro de la misma.