Introducción
El paraganglioma gangliocítico (PG) es un tumor raro, de comportamiento benigno con potencial maligno, que puede dar metástasis en los ganglios regionales y a distancia. El duodeno es la localización extra ganglionar más frecuente 1.
Los primeros casos de PG con metástasis ganglionares fueron reportados en la década de los 80 del siglo pasado 2. La mayor serie publicada de paragangliomas gangliocíticos con metástasis, demuestra que los ganglios regionales son la localización principal de la enfermedad a distancia 3. Presentamos el caso de un adulto con diagnóstico de PG duodenal tras una duodenopancreatectomía cefálica (DPC).
Caso clínico
Se trata de un varón de 54 años quién consultó por cuadro agudo de dolor abdominal acompañado de hemorragia digestiva alta. Se practicó una gastroduodenoscopia apreciándose abombamiento de la papila, sugestiva de ampuloma (Figura 1). Se tomaron múltiples biopsias con el resultado histológico de celularidad inflamatoria crónica. La tomografía computarizada realizada como estudio de extensión no mostró hallazgos patológicos y la colangiorresonancia nuclear magnética confirmó los hallazgos endoscópicos. Adicionalmente, se solicitó una tomografía por emisión de positrones (PET, por sus siglas en inglés) que mostró una lesión hipermetabólica en la segunda porción duodenal, sin visualizarse cambios metabólicos en las estructuras ganglionares (Figura 2). El diagnóstico se complementó con ecoendoscopia, demostrándose la presencia de una lesión submucosa hipoecogénica duodenal, con mucosa de aspecto normal, abombamiento hacia el colédoco y probable afectación pancreática (Figura 3).

Figura 1. Segunda porción duodenal con morfología, calibre y mucosa sin alteraciones. Se visualiza abombamiento a nivel de la papila por lo que se reconvierte la exploración a duodenoscopia. Papila mayor abollonada sugestiva de ampuloma. Se toman biopsias.
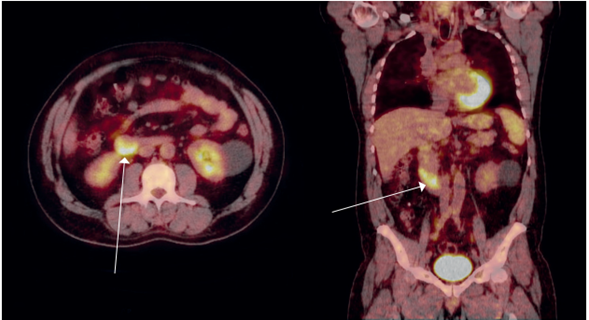
Figura 2. En el estudio PET se observa aumento del metabolismo en 2ª-3ª porción del duodeno (SUVmax: 8,13), a la altura de la salida de la ampolla de Vater, que en las imágenes tardías disminuye el metabolismo (SUVmax: 6,78). Este comportamiento sugiere etiología benigna.

Figura 3. Se introduce el ecoendoscopio lineal observando en la imagen ecográfica una lesión hipoecogénica de 30x30 mm, que abomba hacia la luz del colédoco y parece afectar el parénquima pancreático.
Ante la sospecha de ampuloma con crecimiento intracoledociano y probable afectación pancreática en un paciente joven, se decidió, en comité multidisciplinar, su resección quirúrgica mediante una duodenopancreatectomía cefálica. En el estudio macroscópico de la pieza, se observó una lesión de aspecto polipoide a nivel de la ampolla de Vater, revestida por mucosa de aspecto congestiva (Figura 4).
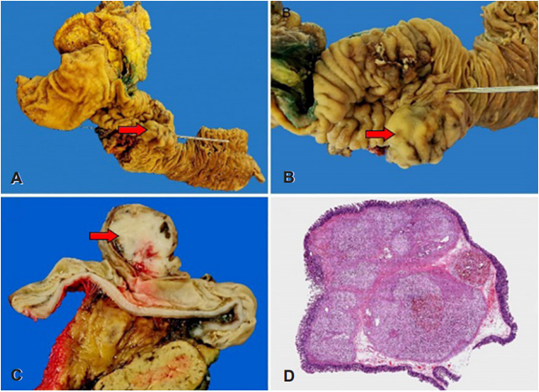
Figura 4. Imágenes macroscópicas de la pieza de resección quirúrgica producto de la duodenopancreatectomía cefálica. A-B. Lesión polipoide a nivel de la ampolla de Vater (flechas rojas) con la vía biliar permeable. C. Al corte se observa una lesión blanquecina bien delimitada revestida por mucosa (flecha roja). D. Imagen microscópica, localizada a nivel de la submucosa que muestra un patrón de crecimiento nodular con bordes expansivos (tinción con H&E. vista panorámica).
Histológicamente, se trataba de una tumoración submucosa, de patrón sólido y crecimiento nodular compuesta de tres poblaciones celulares diferentes: el componente celular predominante fue el formado por células de aspecto epitelioide, otro componente celular fue el de células fusiformes (shwann-like) rodeando a los nidos de células epitelioides y, el componente minoritario, el de células grandes “ganglion-like”. Se identificó infiltración metastásica en uno de los ganglios peripancreáticos resecados (Figuras 5 y 6).

Figura 5. A. La tumoración muestra un patrón de crecimiento nodular con afectación de la pared del conducto de Wirsung (tinción con H&E 25X). B-E. Se observan los tres componentes celulares: células epitelioides (flecha gruesa), células shwann-like (asterisco) y células ganglión-like (flecha fina). (tinción con H&E. 40x, 200x y 400x respectivamente). F. Afectación metastásica ganglionar. (tinción con H&E 25X).

Figura 6. A. Inmunohistoquímica con sinaptofisina, positiva en el componente de células epitelioides (flecha gruesa) y fusiformes (flecha fina). (200X) B. Inmunohistoquímica con S-100, positiva en el componente de células fusiformes (flechas finas) y negativa en el componente epitelioide (flecha gruesa), (200x) C. Inmunohistoquímica con citoqueratina AE1/AE3, positiva de manera débil en el componente de células epitelioides (flecha gruesa) y negativa en el componente fusocelular (flecha fina), (200x) D. Inmunohistoquímica con cromogranina, con positividad parcheada en las células epitelioides (flecha gruesa) y fusiformes (flecha fina), (200X) E. Inmunohistoquímica con receptores de progesterona positiva (flecha gruesa), (200x) F. Inmunohistoquímica con calretinina, positiva en las células ganglión-like (flecha gruesa).
El paciente presentó una evolución satisfactoria y a pesar de la afectación ganglionar, tras ser valorado por el servicio de Oncología, debido al buen pronóstico de la lesión, se decidió no administrar tratamiento adyuvante.
Discusión
El paraganglioma gangliocítico duodenal (PG) fue descrito por primera vez como “ganglio neuroma duodenal” en 1957 2. El término actual se acuñó en 1971, cuando se identificaron características tanto de paraganglioma como de gangliocitoma 1. Se presenta más frecuentemente en la quinta década de la vida y en el sexo masculino 4,5,6.
Se trata de una lesión infrecuente, que aparece casi exclusivamente en la segunda porción duodenal, de localización periampular en el 89 % de los casos 5,6,7,8,9. No obstante, se han descrito casos en otras localizaciones extraduodenales 4. Se considera una entidad subdiagnosticada por compartir características con los tumores neuroendocrinos 4.
La forma de presentación más habitual es el dolor abdominal (55 %) y el sangrado por ulceración (42 %) 4,5, que coincide con los síntomas de nuestro paciente. Otras manifestaciones clínicas poco habituales incluyen pérdida de peso, esteatorrea, ictericia 10, pero también hay casos que cursan asintomáticos y son diagnosticados incidentalmente 8.
Como ocurrió en nuestro caso, diferentes trabajos han podido confirmar la capacidad metastásica de esta entidad, principalmente en ganglios regionales y a distancia 6,9,11. A pesar de ello, las formas malignas tienen larga supervivencia 9,12.
El análisis de las series publicadas ha demostrado que, tanto la invasión tumoral de la submucosa duodenal como el tamaño tumoral, constituyen factores de riesgo independientes para la progresión de la enfermedad 4,13. Ambos factores de riesgo se cumplieron en nuestro paciente con un PG de 40 mm que infiltraba la submucosa.
Ante la sospecha endoscópica e histológica de PG, la recomendación es completar el estudio con ecoendoscopia y tomografía computarizada para valorar la invasión en profundidad, locorregional y a distancia 12. En nuestro caso, se realizó ecoendoscopia que mostró la lesión submucosa duodenal con probable afectación pancreática.
El diagnóstico definitivo se realiza mediante el estudio histológico de la lesión tras exéresis completa, ya que el rendimiento diagnóstico que ofrece la biopsia es del 11-16,7 % 1,2debido a su localización submucosa 5. El PG se caracteriza por los rasgos histológicos de los paragangliomas, ganglio neuromas y tumores neuroendocrinos 5.
A pesar de tratarse de una lesión con comportamiento benigno, dado su potencial de malignización y riesgo de recurrencia 11, se recomienda exéresis completa de la lesión, ya sea endoscópica 14 o quirúrgica, dependiendo fundamentalmente del tamaño y de la sospecha de invasión ganglionar 4.
En la revisión de Barret et al., de 2015 4, los tumores menores de dos cm sin evidencia de invasión nodal fueron tratados con resección endoscópica 14,15 o ampulectomía quirúrgica 10,16. Otros autores establecen el tamaño superior a tres cm y la presencia de clínica hemorrágica como criterios de resección quirúrgica 3.
En los pacientes con lesiones grandes, sospecha de metástasis nodales o rasgos histológicos de invasión de márgenes, pleomorfismo nuclear o alto grado mitótico tras resección local, se recomienda realizar una duodenopancreatectomía cefálica con linfadenectomía regional 6, que fue el procedimiento que se practicó en nuestro caso, por el tamaño de tres cm y la sospecha de infiltración pancreática.
Actualmente no hay evidencia sobre los beneficios de la radioterapia adyuvante en los pacientes en los que se ha llevado a cabo una cirugía radical 9, ni tampoco, en cuanto al empleo de quimioterapia adyuvante debido a su baja quimiosensibilidad 9,11.
La cirugía realizada en nuestro paciente fue radical y a pesar de la infiltración ganglionar se decidió, en el ámbito multidisciplinar, no realizar tratamiento adyuvante.
Estos tumores son de buen pronóstico, pero hasta el 10 % de los pacientes pueden presentar recurrencia o enfermedad a distancia, por ello se recomienda seguimiento estrecho tras el tratamiento inicial 5,15.
Conclusiones
El paraganglioma gangliocítico duodenal es una entidad poco frecuente que no presenta síntomas específicos. El diagnóstico definitivo se basa en el estudio histológico de la pieza resecada, caracterizado por la presencia patognomónica de tres estirpes celulares: ganglionar, Schwann-like y epitelial. Se trata de una lesión benigna con potencial maligno que requiere un correcto estudio de extensión para adecuar el tratamiento a cada paciente.















