Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Obstetricia y Ginecología
Print version ISSN 0034-7434On-line version ISSN 2463-0225
Rev Colomb Obstet Ginecol vol.63 no.1 Bogotá Jan./Mar. 2012
Jaime Saavedra-Saavedra, MD*, Eliana Paredes-Becerra MD**, Paola Recalde-Losada MD**
Recibido: noviembre 16/10 - Aceptado: marzo 20/12
* Profesor titular de Ginecología y Obstetricia, Universidad del Valle. Especialista en Medicina Reproductiva. Profesor Universidad Libre. Director general del Centro de Biomedicina Reproductiva del Valle - Fecundar, Cali, Colombia. saavedra_jaime_06@hotmail.com
** Residente IV año de Ginecología y Obstetricia, Universidad Libre Seccional Cali, Cali, Colombia.
RESUMEN
Objetivo: determinar la incidencia y el riesgo de preeclampsia en pacientes infértiles a las que se les realizó inseminación con semen de donante o de su pareja.
Materiales y métodos: cohortes históricas de pacientes a las cuales se les realizó inseminación intrauterina (IIU) homóloga o heteróloga y que lograron embarazo mayor de 20 semanas de gestación, entre enero del 2000 al 31 de diciembre del 2009 en el Centro de Biomedicina Reproductiva del Valle - Fecundar. Se excluyeron pacientes con trastornos endocrinos y metabólicos (Diabetes Mellitus, enfermedades del colágeno) o enfermedades crónicas (hipertensión arterial, trombofilias). El tamaño de la muestra fue de 155 pacientes expuestas a inseminación heteróloga y 310 a inseminación homóloga. Se evaluó la presencia preeclampsia y el resultado perinatal, así como el tipo de inseminación, edad, raza, nivel educativo, índice de masa corporal (IMC en kg/m²), indicación de la inseminación, número de ciclos previos y estrato socioeconómico. Se estimó la incidencia acumulada y se compararon las dos cohortes por medio del RR con su respectivo intervalo de confianza. Se estratificó por edad.
Resultados: 428 mujeres cumplieron los criterios de selección. La incidencia de preeclampsia se presentó en un 6% (24/428), un 4% (11/264) en las IIU homólogas y 7,93% (13/164) de las IIU heterólogas. Se encontró que no hay diferencias en el riesgo de preeclampsia de acuerdo con el tipo de inseminación y al ajustar por edad RR: 1.18 (IC 95%: 0,54-2,58).
Conclusiones: en la IIU heteróloga se encontró una incidencia mayor de preeclampsia. Sin embargo, no hay asociación con el desarrollo de preeclampsia.
Palabras clave: preeclampsia, inseminación intrauterina (IIU), semen de donante.
ABSTRACT
Objective: Determining preeclampsia incidence and risk in infertile patients who have been inseminated with semen from a donor or from their partner.
Materials and methods: This study dealt with historical cohorts of patients who had been subjected to homologous or heterologous intrauterine insemination in the Fecundar infertility centre and who had managed to become pregnant for more than 20 weeks gestation between January 2000 and 31st December 2009. Patients suffering endocrine and metabolic disorders (diabetes mellitus, collagen diseases) or chronic diseases (arterial hypertension, thrombophilia) were excluded. Sample size was 155 patients regarding heterologous insemination and 310 for homologous insemination.The presence of preeclampsia and perinatal result were evaluated and type of insemination, age, ethnicity, educational level, body mass index (BMI in Kg/m²), indication of insemination, number of prior cycles and socioeconomic strata were also measured. Accumulated incidence was estimated and two cohorts were compared by RR with respective confidence intervals. Females were stratified by age.
Results: 428 females fulfilled the selection criteria. There was 6% (24/428) preeclampsia incidence, 4% (11/264) homologous IUI and 7.93% (13/164) heterologous IUI. No differences were found regarding the risk of preeclampsia according to the type of insemination and after being adjusted for age (1.18 RR; 0.54-2.58 95%CI).
Conclusions: Greater preeclampsia incidence was found in heterologous IUI; however, there was no association with the development of preeclampsia.
Key words: Preeclampsia, intrauterine insemination (IUI), donor semen.
INTRODUCCIÓN
La preeclampsia se caracteriza por cifras tensionales ≥ 140/90 mm/Hg, en dos tomas separadas, 4 a 6 horas y proteinuria en 24 horas ≥ 300 mg después de la semana 20 de gestación; es una de las principales causas de morbi-mortalidad materna y fetal, con una incidencia a nivel mundial del 5% (1).
En Colombia, según estadísticas del Departamento Administrativo Nacional de Estadística (DANE), es la primera causa de mortalidad materna (11%), siendo más frecuente en edades extremas (menores de 15 y mayores de 35 años) (2, 3). Es la principal causa de parto pretérmino iatrogénico y de todas las complicaciones relacionadas con la prematurez (4). La patogénesis de la preeclampsia está dada por una invasión anormal del citotrofoblasto a las arterias espirales del endometrio uterino, produciendo un desbalance en el cual se incrementa la síntesis de tromboxano y de endotelina con disminución en la producción de óxido nítrico y prostaglandina E2, lo cual se traduce en un incremento del estrés oxidativo, alteración en el metabolismo de la endotelina y disfunción endotelial con una exagerada respuesta inflamatoria mediada, entre otros, por sistemas del complemento. La preeclampsia es una patología exclusiva de la especie humana y solo se desarrolla en presencia de tejido placentario (5, 6).
La etiología de la preeclampsia continúa siendo desconocida, y en el afán de encontrar respuestas se han formulado diferentes hipótesis, por lo que es considerada la enfermedad de las teorías. Los múltiples avances en la histoquímica, la inmunología y la genética de la enfermedad han llegado a concluir que se trata de un síndrome de origen multifactorial con efectos fisiopatológicos similares que resultan en un grupo común de signos y síntomas que la caracterizan (7, 8). En las últimas décadas, la teoría de mal adaptación inmunológica ha tenido gran relevancia y se basa en el análisis derivado de diferentes estudios observacionales en los cuales se encontró mayor incidencia de la enfermedad en pacientes con primipaternidad y menor tiempo de cohabitación sexual antes del embarazo (9).
Athanassakis (10) propuso que el proceso de implantación es controlado por una respuesta inmune materna mediada por las células T, reconociendo aloantígenos paternos expresados por la placenta.
Posteriormente, se identifica la importancia del sistema mayor de histocompatibilidad HLA-E y HLA-G en dicho reconocimiento alogenético que conduce a la reacción celular (natural killer) y estimula el receptor HLA-C-NK (11).
Se ha sugerido que la preeclampsia es una respuesta inmunológica materna al antígeno fetal extraño derivado del código genético del padre, contenido en los espermatozoides y el fluido seminal. Si la preeclampsia tiene un origen inmunológico, su incidencia puede estar relacionada con la duración de la exposición a los antígenos paternos (12, 13).
Hay algunas publicaciones que sugieren que la inseminación heteróloga incrementa el riesgo de preeclampsia (12, 13), sin embargo, otros autores no han encontrado esta asociación (14). Por otra parte, no se ha evaluado esta posible asociación en Latinoamérica. Dado que el comportamiento de la entidad podría ser diferente en nuestras pacientes, y que la importancia de los factores de riesgo podría variar en las diferentes poblaciones, este estudio tiene como objetivo hacer una aproximación a la estimación de la incidencia de preeclampsia en pacientes infértiles a las que se les realizó inseminación intrauterina con semen de donante (IIU heteróloga) o de su pareja (IIU homóloga), y evaluar si hay mayor riesgo de desarrollar preeclampsia en el grupo de inseminación heteróloga.
MATERIALES Y MÉTODOS
Estudio de cohortes retrospectivo en el que se incluyeron las pacientes a la cuales se les realizó inseminación intrauterina homóloga o heteróloga, y que lograron un embarazo mayor de 20 semanas, con cifras de tensión arterial normal antes de la semana 20 de gestación. Estos fueron atendidos en Fecundar (institución privada que brinda atención integral a las parejas con problemas de infertilidad), en la ciudad de Cali, entre el 1 de enero del 2000 hasta el 31 de diciembre del 2009. Se excluyeron pacientes con trastornos endocrinos y metabólicos (Diabetes Mellitus, enfermedades del colágeno) o enfermedades crónicas (hipertensión arterial, trombofilias), que aumentan el riesgo de preeclampsia y embarazo múltiple. Con base en una incidencia esperada del 3% de preeclampsia en el grupo de inseminación homóloga, y del 10% en el de inseminación heteróloga, con un nivel de significancia de 95%, un poder del 80%, y una relación sujetos expuestos (inseminación heteróloga), no expuestos (inseminación homóloga) de 1:2, se estimó un tamaño de muestra de 155 pacientes expuestas a inseminación heteróloga y 310 a inseminación homóloga. A partir de la base de datos de pacientes inseminadas en Fecundar se realizó un muestreo secuencial, estratificado por edad (< de 35 y ≥ 35) y tipo de inseminación. Las pacientes fueron contactadas vía telefónica, garantizándose la confidencialidad de los datos suministrados. Se buscó en la historia clínica final de quienes presentaron preeclampsia y el resultado perinatal. Además, se midió el tipo de inseminación, la edad, la raza, el nivel educativo, el índice de masa corporal (IMC en kg/m²), la indicación de la inseminación, el número de ciclos previos y el estrato socioeconómico.
Análisis estadístico: los datos fueron analizados usando X2 o el RR con su respectivo intervalo de confianza para variables categóricas, y t student para las variables continuas dependiendo de la normalidad de la distribución. Se hizo análisis bivariado estratificando por edad en dos categorías: menor de 35 años e igual o mayor de 35 años. Se evaluó la interacción entre edad mayor o igual a 35 años y el tipo de inseminación por edad de la mujer.
El presente estudio fue revisado y aprobado por el Comité de Ética de la Universidad Libre y del Centro de Reproducción Asistida - Fecundar, con el consentimiento informado de las pacientes entrevistadas, garantizándoles la confidencialidad de la información registrada solo para fines de este estudio.
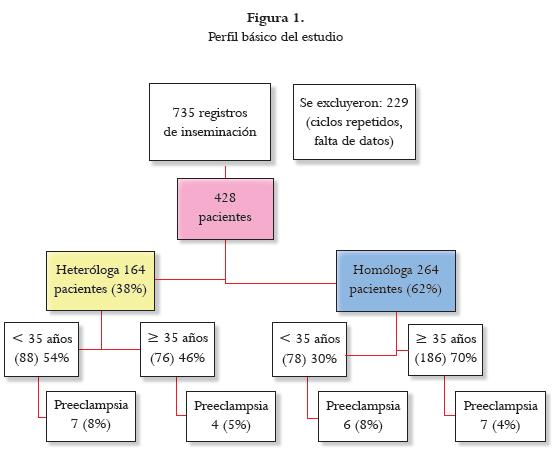
RESULTADOSDurante el periodo de estudio se realizaron 735 inseminaciones, de las cuales 428 cumplieron los criterios de inclusión; a 264 se les realizó inseminación homóloga < 35 años fueron 78/264 (30%) y = 35 fueron 186/264 (70%), y a 164 se les realizó inseminación heteróloga < 35 años 88/164 (54%) y = 35 años 76/164 (46%). El promedio de edad de las pacientes del estudio fue de 33,5 años, con un IMC de 28,2 kg/m², y un número de ciclos de inseminación de 1,79. En cuanto a la raza se observa que la mayor proporción de pacientes a quienes se les realizó IIU pertenecían a la mestiza (76,4%) (308/428). Las pacientes que más se realizan este tipo de procedimientos son las que tienen carreras universitarias y de estratos 3 en adelante. Se embarazaron 279 (65%), 192 con gestación = 20 semanas (44%) y 174 con embarazo a término con recién nacido vivo (40%) (tabla 1).
Asociación del tipo de inseminación y preeclampsia
El 6% (11/164) de las pacientes en inseminación heteróloga y el 4 % (13/264) en homóloga presentaron preeclampsia RR crudo: 1,36 (IC 95%: 0,63 -2.97).
Al estratificar por edad se encontró en las menores de 35 años un 7,9% en las sometidas a inseminaron heteróloga (7/88) y un 7,6% en las sometidas a inseminacion homóloga (6/78) RR: 1,03 (IC 95%: 0,36-2.95). En el grupo de edad = 35 años se encontró en el 5,2% (4/76) en las heterólogas y el 3,7% (7 /186) en las homólogas RR: 1,4 ( IC 95%: 0,42- 4,64). Tomando en cuenta los dos estratos de edad se obtiene un RR ajustado por edad de 1,18 (0,54-2,58). De esta manera, al ajustar por la edad se observa que no hay asociación entre el tipo de inseminación y el posterior desarrollo de preeclampsia.
En cuanto a la indicación, el factor femenino se presentó con mayor frecuencia y las pacientes con inseminación homóloga se realizaron dos o más ciclos, pero de igual forma los resultados no fueron estadísticamente significativos (tabla 2).
DISCUSIÓN
Este estudio de cohorte confirma las observaciones previas en el sentido de que no hay asociación entre inseminación heteróloga y preeclampsia.
Nuestras observaciones no son consistentes con las informadas en 1983 por Need et al., quienes realizaron el primer informe con la mayor incidencia de preeclampsia en 584 embarazos concebidos después de la inseminación artificial con semen de donante, la preeclampsia se encontró ser más común que lo esperado en la población general, especialmente en mujeres multíparas. Diferencias en la forma de definición y valoración de la preeclampsia en el grupo de inseminación con semen de donante comparado con el de la población general hizo difícil la evaluación del resultado (12). Este hallazgo fue confirmado por Smith et al. (13) que encontraron que la frecuencia de la preeclampsia es mayor en pacientes a quienes se les realiza inseminación con semen de donante (37 pacientes con 9 casos positivos para preeclAampsia) que en pacientes a quienes se les realiza inseminación homóloga (44 pacientes con 3 casos positivos para preeclampsia) con un riesgo relativo de 1,85 y un intervalo de confianza del 95% de 1,20 a 2,85.
Los hallazgos de estos dos estudios fueron interpretados de forma consistente con una base inmunológica de la preeclampsia y refuerzan la idea de que la exposición repetitiva a los antígenos espermáticos del compañero previo al embarazo ofrece protección contra la preeclampsia.
Nuestros hallazgos son consistentes con un reciente estudio realizado en Bélgica en pacientes a las cuales se les realizó inseminación intrauterina con semen donado, no se encontró un incremento del riesgo de preeclampsia con respecto a las que fueron llevadas a inseminación intrauterina con semen de su compañero: 10,9% (48/438) frente a 7,2% (20/275), respectivamente (diferencia de riesgo: 3,7; 95% intervalo de confianza de -0,8 hasta +7,8) (15).
En otro estudio, Hoy et al. (16) compararon los resultados perinatales y obstétricos de 1552 embarazos de inseminación con semen de donante con un grupo control de 7717 embarazos concebidos normalmente. De las mujeres embarazadas después de inseminación con semen de donante 131 presentaron preeclampsia (8,4%), y del grupo control 399 la presentaron (5,2%) (OR = 1,4, 95% CI 1,2- 1,8), después de haber ajustado la edad materna y la paridad. El estudio apoya la observación de que la exposición al semen de la pareja ofrece una protección contra la preeclampsia.
Nuestros hallazgos se apoyan en el concepto según el cual hay un efecto protector de la exposición al semen por un periodo mayor de 12 meses (cohabitación sexual) y la mayor incidencia de preeclampsia en técnicas de reproducción asistida con gametos donados (8, 9).
Como debilidad del estudio no se pudo ajustar la asociación entre preeclampisa y el donante por el número de ciclos, ya que al parecer a mayor número de ciclos hay un efecto protector de aparición de preeclampsia.
CONCLUSIÓN
En la IIU heteróloga se encontró una incidencia mayor de preeclampsia. Sin embargo no hay asociación con el desarrollo de preeclampsia.
REFERENCIAS
1. Cifuentes R. Preeclampsia-eclampsia. Diagnóstico y manejo. En: Ginecología y Obstetricia Basadas en las Nuevas Evidencias, 2da ed. Bogotá: Ed. Distribuna; 2009. p. 345-48. [ Links ]
2. Instituto Nacional de Salud, Vigilancia y Control en Salud Pública: Protocolo de Vigilancia y Control de Mortalidad Materna; Grupo de vigilancia y control de enfermedades no transmisibles. Bogotá: INS, DANE; 2009. [ Links ]
3. Granados G. Mortalidad materna en Colombia: un grave problema de salud pública. Naciones Unidas en Colombia: Boletín Informativo. Bogotá mayo 5 del 2010. [ Links ]
4. Marañón T. Estudio de algunos factores de riesgo de preeclampsia-eclampsia. Análisis multivariado. Revista Electrónica de Portales Médicos.com. 2009; 4:1-4. [ Links ]
5. Chen XK, Wen SW, Bottomley J, Smith GN, Leader A, Walker MC. In vitro fertilization is associated with an increased risk for preeclampsia. Hypertens Pregnancy 2009;28:1-12. [ Links ]
6. Dechend R. Activating auto-antibodies against the AT1 receptor in preeclampsia. Autoimmunity Reviews 2005;4:61-5. [ Links ]
7. Ness R. Male reproductive proteins and reproductive outcomes. Am J Obstet Gynecol 2008;198:620-4. [ Links ]
8. Dekker G. The partners role in the etiology of preeclampsia. J Reprod Immunol 2002:57:203-15. [ Links ]
9. Robertson S. Seminal priming for protection from preeclampsia a unifying hypothesis. J Reprod Immunol 2003;59:253-65. [ Links ]
10. Athanassakis I, Vassiliadis S. Interplay between T helper type 1 and type 2 cytokines and soluble major histocompatibility complex molecules: a paradigm in pregnancy. Immunology 2002;107:281-7. [ Links ]
11. Basso O, Christensen K, Olsen J. Higher risk of preeclampsia after change of partner. An effect of longer interpregnancy intervals? Epidemiology 2001;12: 624-9. [ Links ]
12. Need J, Bell B, Meffin E. Pre-eclampsia in pregnancies from donor inseminations. J Reprod Immnol 1983;5:329-38. [ Links ]
13. Smith G, Mark W, Julie L. Increased incidence of preeclampsia in women conceiving by intrauterine insemination with donor versus partner sperm for treatment of primary infertility. Am J Obstet Gynecol 1997;2:455-9. [ Links ]
14. Shevell T, Malone FD, Vidaver J, Porter TF, Luthy DA, Comstock CH, et al. Assisted reproductive technology and pregnancy outcome. Obstet Gynecol 2005;106:1039-45. [ Links ]
15. Kyrou D, Kolibianakis EM, Devroey P, Fatemi HM. Is the use of donor sperm associated with a higher incidence of preeclampsia in women who achieve pregnancy after intrauterine insemination? Fertil Steril 2010;93:1124-27. [ Links ]
16. Hoy J, Venn A, Halliday J, Kovacs G, Waalwyk K. Perinatal and obstetric outcomes of donor insemination using cryopreserved semen in Victoria, Australia. Hum Reprod 1999;14:1760-4. [ Links ]
Conflicto de intereses: ninguno declarado.














