Introducción
Los trastornos mentales graves incluyen a un grupo de enfermedades con síntomas psicóticos evidentes y deterioro grave de la vida social como la esquizofrenia y condiciones relacionadas, trastorno bipolar y depresión1. Las personas con trastornos mentales graves y persistentes tienen una mortalidad promedio 2-3 veces mayor que la población general, lo que se traduce en una reducción de la esperanza de vida de 10 a 20 años2.
La mayoría de los pacientes requieren tratamiento y cuidados a largo plazo, lo que afecta gravemente la calidad de vida y la productividad de los pacientes y sus familiares. La carga de enfermedades es alta debido a su gran incidencia, tasa de recurrencia y tasa de discapacidad3.
La adherencia a la medicación antipsicótica es fundamental para el tratamiento de pacientes con trastornos mentales graves y persistentes4. Un grado bajo de aceptación de la enfermedad se ha relacionado con la falta de adherencia a la medicación, lo que se traduce en resultados clínicos negativos5.
La falta de adherencia a los medicamentos es un problema de salud pública importante. Según la Organización Mundial de la Salud (OMS), «la adherencia a la medicación se puede definir como el grado en que el uso de la medicación por parte del paciente se corresponde con el régimen prescrito»6.
En este sentido, debe considerarse como una variedad de comportamientos que van desde la adherencia completa a la medicación (cumplen al 100% las indicaciones médicas), pasando por la adherencia parcial (cumplen solamente una parte de las indicaciones médicas), hasta la falta total de adherencia.
Se sabe que la falta de adherencia a los medicamentos psiquiátricos tiene consecuencias perjudiciales tanto para los pacientes como para la sociedad, que incluyen mayor gravedad de los síntomas, recaídas, reingresos hospitalarios, suicidios y reducción de la calidad de vida. Sus consecuencias para la sociedad se deben principalmente a la pérdida de ingresos de los pacientes y los elevados costos de la atención de salud7.
Al examinar la falta de adherencia, es vital comprender sus factores subyacentes para abordarla adecuadamente. Entre los principales factores relacionados, se encuentran la falta de conocimiento, la duración más corta de la enfermedad, las actitudes negativas hacia la medicación, la falta de apoyo social y los efectos secundarios de la medicación8. El estigma internalizado, que no es más que la adopción de estereotipos por los propios pacientes mentales, es otro factor bien estudiado que compromete la adherencia porque hace que los pacientes se avergüencen y prefieran no tomar su medicación para evitar la etiqueta de «enfermos mentales»8.
Teniendo en cuenta esto, el objetivo de este trabajo es recopilar información sobre la incidencia de la falta de adherencia, los factores y las causas que afectan a la adherencia al tratamiento psicofarmacológico de los pacientes con trastornos mentales graves y persistentes, ya que es necesario contar con toda la evidencia de calidad accesible para todos los profesionales de la psiquiatría que permita identificar los posibles factores que pudieran afectar a la adherencia de los pacientes con trastornos mentales graves y persistentes y establecer acciones al respecto, ya que se conoce el efecto negativo para estos pacientes de la falta de adherencia al tratamiento con psicofármacos.
Además, se precisa desarrollar esta investigación porque se debe actualizar y sistematizar la evidencia disponible sobre los factores que influyen, de forma positiva o negativa, en la adherencia al tratamiento farmacológico de los pacientes con trastornos mentales graves8. Esto es necesario porque se sabe que estos pacientes tienen un grado bajo de adherencia al tratamiento farmacológico y, además, se sabe que la falta de adherencia se asocia con peor pronóstico clínico, peor funcionamiento socio familiar, mayor grado de dependencia y peor calidad de vida9.
Métodos
Revisión sistemática de artículos científicos que cumplen los criterios de inclusión y exclusión. Se utilizaron los buscadores de información médica PubMed, Scopus, Scielo, Latindex, DOAJ (Directory of Open Acces Journals), BioMed Research International y Google académico. Se tuvieron en cuenta las siguientes palabras clave: "Schizophrenia"[Mesh]//"Bipolar disorder" [Mesh] // "Depressive disorder" [Mesh]// "Severe mental illness" [Mesh] // "Severe Mental Disorders" [Mesh] // "Psychiatric Diseases" [Mesh] // "Serious mental illness" [Mesh] // AND "Adherence, Medi-cation" [Mesh] // "Non-adherence, Medication" [Mesh] // "Noncompliance, Medication" [Mesh] // "Treatment abandon-ment" [Mesh] // "Therapeutic Adherence and Compliance" [Mesh] "Therapeutic Adherence" [Mesh] // AND "Risk factors" [Mesh] "Associated factors" [Mesh] // "Causes" [Mesh] // Spanish(lang) OR English (lang).
Los criterios de inclusión fueron artículos científicos de revistas indexadas con factor de impacto > 0,5, en idioma inglés y castellano, publicados en los últimos 5 años (20152020), completos, con pacientes adultos (edad> 17 años), originales, con diseño analítico, prospectivo, retrospectivo, transversal y aleatorizados.
Los criterios de exclusión fueron: publicaciones pagadas, reportes de caso, actas de conferencias, cartas al editor, tesis de grado, artículos sin declaración de conflicto de intereses, sin consideraciones bioéticas, con nivel de evidencia SACKET IV, porcentaje de cumplimiento de la lista de chequeos de STROBE, CONSORT y PRISMA-p < 75%.
Para evitar el riesgo de sesgo, se realizó una búsqueda sistemática de la evidencia, siguiendo los criterios de inclusión y exclusión descritos. Se evaluó la presencia de los diferentes tipos de sesgo: de selección, de realización, de detección y de desgaste o de notificación, utilizando la herramienta propuesta por Cochrane10. Para el análisis de la calidad de la evidencia, se siguió la metodología GRADE11, con la que se resumió y evaluó la calidad de la evidencia, y se mostró en una tabla de resumen de la evidencia.
Las medidas de asociación son media ± desviación estándar, frecuencias y porcentajes, estimación del riesgo y prueba de la x2.
Estrategia PICOT: P (pacientes con trastornos mentales graves y persistentes), I (causas de la falta de adherencia al tratamiento psicofarmacológico), C (causas de la adherencia al tratamiento psicofarmacológico), O (factores que afectan a la adherencia al tratamiento psicofarmacológico de los pacientes con trastornos mentales graves y persistentes) y T (no aplica).
Preguntas de investigación
¿Cuál es la prevalencia de la falta de adherencia al tratamiento psicofarmacológico de los pacientes con trastornos mentales graves?
¿Cuáles son los factores que afectan a la adherencia al tratamiento psicofarmacológico de los pacientes con enfermedades mentales graves y persistentes?
¿Cuáles son las causas de la falta de adherencia al tratamiento psicofarmacológico de los pacientes con trastornos mentales graves?
Se realizó una búsqueda en las bases de datos especializadas utilizando las palabras clave [términos MESH], y los artículos de libre acceso se descargaron para su análisis posterior. Esta búsqueda se realizó durante un periodo de 4 semanas. Se llevó un registro de la trazabilidad de los artículos en un cuadro que incluye la dirección URL, las palabras clave utilizadas y el buscador donde se encontró.
En un segundo momento se procedió a la clasificación de la evidencia para establecer si se cumplían los criterios de inclusión y exclusión. Una vez seleccionados los artículos, se comenzó con el análisis teniendo en cuenta aspectos como: título del artículo, autores/año/país, objetivo/diseño, descripción de la población (número de participantes, por sexo, diagnóstico y edad), intervención realizada y resultados. Después, se realizó el análisis y discusión de la información recopilada de los artículos revisados, con lo que se elaboró el informe final de la revisión sistemática.
Resultados
Descripción de los artículos seleccionados
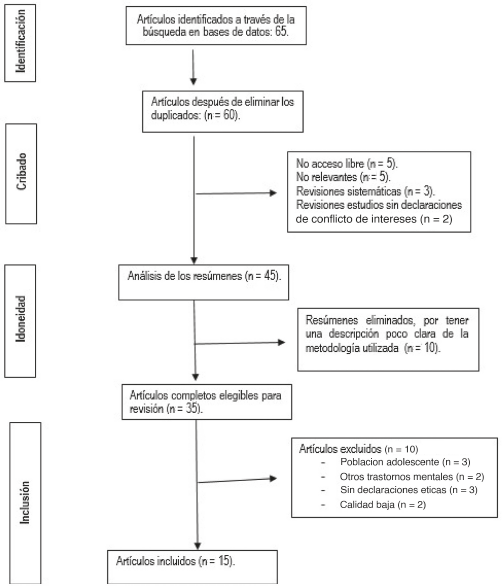
En la búsqueda realizada por la autora principal en las diferentes fuentes de datos especializadas, se identificaron 65 artículos, de los que se eliminaron 5 duplicados, de pago y no relevantes respectivamente, 3 revisiones sistemáticas y 2 que no tenían declaraciones de conflicto de intereses. Ambos autores realizaron la clasificación, en la cual se analizaron los resúmenes de 45 artículos; se eliminaron 10 por no tener una descripción clara de la metodología seguida, 3 por haber incluido a pacientes menores de 18 años, 2 por abordar otros trastornos mentales, 3 por no tener declaraciones éticas y 2 por ser publicaciones de baja calidad. Al finalizar este proceso de revisión quedaron 15 artículos, que fueron incluidos en esta investigación por ambos autores.
La búsqueda, la clasificación y la revisión de la evidencia se realizaron en varios momentos en un trabajo conjunto de los dos autores. En la Figura 1 se muestra el diagrama de flujo PRISMA12, que muestra el proceso de selección de los artículos. Al finalizar este proceso de selección, quedaron 15 artículos que fueron incluidos en la revisión. Una vez seleccionados los artículos, se procedió a su análisis (Tabla 1).
Tabla 1 Análisis de los artículos seleccionados
| Título | Autores, año, país | Objetivo y diseño | Población | Intervención e instrumentos | Sesgo | Calidad de la evidencia | Resultados |
| Predictors of medication adherence among patients with severe psychiatric disorders: findings from the baseline assessment of a randomized controlled trial (Tecla) | Stenzel et al., 2018, Alemania |
Identificar posibles determinantes de la falta de adherencia al tratamiento de los pacientes con esquizofrenia, trastorno bipolar y otros, según edad, sexo, educación, situación laboral, apoyo social y efectos adversos Diseño observacional |
n = 127 Varones, 57% Edad, 42 años Desempleados, 48% Esquizofrenia esquizotípica, n = 106 Esquizofrenia paranoide, 72 Trastorno bipolar, 27 Depresión, 3 Psicosis aguda, 8 Trastornos afectivos, 30 Antipsicóticos atípicos, 85 Antipsicóticos típicos, 27 |
Adherencia: escala de reporte de adherencia, versión alemana (MARS-D) Grado de la enfermedad mental: cuestionario de evaluación global del funcionamiento (GAF) Interacción social: Cuestionario F-SozU (apoyo social, forma corta) Efectos secundarios: se midió con una escala Likert de 5 categorías sobre su intensidad Deseabilidad social: cuestionario corto de deseabilidad social |
Riesgo de sesgo poco claro | Modera |
Prevalencia de la falta de adherencia, 54% Razones para la falta de adherencia: olvidos, desviación activa de la prescripción médica, incluye cambio de dosis, descansos de medicación, saltar una dosis, reducción de la dosis (20%) Factores que favorecen la adherencia: edad avanzada, sexo femenino, empleo formal a tiempo completo, entrenamiento vocacional, alto grado de funcionamiento social, contar con redes de apoyo social y toma de antipsicóticos típicos Factores que no interfieren con la adherencia: nivel educativo, número de efectos adversos fuertes y muy fuertes y toma de antipsicóticos atípicos |
| Targeting the problem of treatment non-adherence among mental ill patients: the impact of loss, grief, and stigma | Buchman et al., 2020, Hungría |
Validar la escala de medición de adherencia al tratamiento de los pacientes en Hungría Identificar los posibles factores de la falta de adherencia para tener mayor conocimientos sobre cómo prevenirla o reducirla Diseño observacional |
n = 200 Mujeres, 133 (66,5%) Edad, 44,2 ± 11,8 años Diagnósticos: esquizofrenia (n = 53; 26,5%), trastornos del estado de ánimo (n = 58; 29%), trastornos relacionados con el estrés (n = 89; 44,5%) |
Adherencia: escala de medición de la adherencia a los medicamentos (MARS) Visión sobre la enfermedad: escala de Birchwood, que abarca 3 dimensiones: conciencia sobre la enfermedad, necesidad de tratamiento y revaluación de los síntomas Estigma: escala de autoestigma de las enfermedades mentales Duelo: inventario de Texas de duelo, versión para enfermedades mentales Percepción de pérdida a consecuencia de la enfermedad mental Calidad de vida: cuestionario corto de calidad de vida de Manchester |
Riesgo de sesgo poco claro | Moderada | Factores que afectan a la adherencia: sentimiento de pérdida relacionado con la enfermedad, duelo; efectos adversos y la autoestigmatización (p < 0,005) |
| Adherence therapy versus routine psychiatric care for people with Schizophrenia spectrum disorders: a randomized control trial | Tong et al., 2016, China |
Comparar el impacto de una intervención encaminada a fomentar la adherencia al tratamiento con el abordaje habitual en los pacientes con esquizofrenia Diseño: estudio controlado y aleatorizado |
n = 134 Grupo de intervención sobre adherencia, 67 Grupo tradicional, 67 Mujeres, 63 Varones, 71 Edad, 29,13 ± 9,87 años |
Grupo de intervención sobre adherencia: Duración, 12 semanas con 6 sesiones: intervención motivacional, técnicas de no confrontación, ampliación de conocimientos, resolución de problemas, entrenamiento conductual Se discutieron las actitudes y creencias sobre la enfermedad Grupo de tratamiento convencional: tratamiento habitual, acceso a la consulta de psiquiatría, visitas a domicilio, breve formación sobre adherencia |
Riesgo de sesgo bajo | Alta |
En el grupo de intervención sobre adherencia, se observó un incremento significativo de la aceptación y el conocimientos sobre la enfermedad y el tratamiento (p < 0,05) Reducción significativa de la intensidad de los síntomas (p < 0,05) Incremento significativo del nivel de funcionalidad (p < 0,05) Reducción significativa de los reingresos hospitalarios y su duración (p < 0,05) |
| Trajectories of adherence to mood stabilizers in patients with bipolar disorders | Bauer M et al., 2019, Alemania |
Analizar la adherencia al tratamiento en pacientes con trastorno bipolar Diseño observacional |
n = 273 Trastorno bipolar tipo I, 173 (63,4%) Trastorno bipolar tipo II, 100 (36,6%) Mujeres, 192 (70,3%) Edad, 40,8 ± 11,07 años |
Cuestionario autoinformado de adherencia Se indagó además sobre estado de ánimo, calidad del sueño |
Riesgo de sesgo poco claro | Moderada |
Baja adherencia (n = 63; 23%) Los pacientes con baja adherencia se caracterizaron por ser mujeres en su mayoría y por la mayor intensidad de los síntomas (menor periodo libre de síntomas) (p < 0,05) Otros factores, como edad joven, ocupación o estado civil, no se relacionaron con la adherencia |
| Adherencia al tratamiento en usuarios de hospitalización domiciliaria de salud mental (HDOM) | De la Cruz V et al., 2020, España |
Analizar la capacidad de insight con la enfermedad Determinar el nivel de cumplimiento del tratamiento según el sexo y el diagnóstico Motivos de la falta de adherencia Diseño observacional |
n= 30 Edad, 47,1 ± 15,1 años Varones, 19 (63,4%) Trastorno psicótico, 13 (43,3%) Trastornos afectivos, 15 (50%) Trastornos de ansiedad, 2 (6,7%) |
Autoevaluación del insight Estado psicosocial y global: escala HoNOS Adherencia: test de Moriski Green |
Riesgo de sesgo poco claro | Moderada |
Grado de adherencia: varones, 31,5%; mujeres, 27,2% Edad 18-39 años, 11,1%; 40-59 años, 35,7% Psicosis, 30,7% Causas de la falta de adherencia: olvido (36,6%), efectos adversos (26,6%), resulta complicado (20%), cambio de rutina (10%), no necesario (6,7%) |
| Factors associated with medication adherence among patients with severe mental disorders in China: A propensity score matching study | Dou L et al., 2020, China |
Determinar los factores que influyen en la adherencia al tratamiento en pacientes con trastornos mentales graves Estudio retrospectivo transversal Emparejamiento por puntuación de propensión |
3 .472 pacientes con trastornos mentales graves Pertenecían al proyecto de tratamiento gratuito 1.292 pacientes: mujeres, 591 (45,7%); varones, 701 (54,3%); Edad, 44,48 ± 12,3 años Grupo de control: 1.292 pacientes; varones, 686 (53,1%); mujeres, 606 (46,9%); edad, 45,56 ± 12,3 años |
Se analizaron 2 grupos de pacientes, uno del «Proyecto 686», que se encarga de suministrar tratamiento médico gratuito a pacientes pobres con trastornos psiquiátricos, y un grupo de control Información básica del paciente: cuestionario |
Riesgo de sesgo poco claro | Alta |
Nivel de adherencia del «Programa 686», 92,6% Grupo de control, 61,2% Factores asociados con mala adherencia al tratamiento: Edad avanzada (p < 0,05) Estadio de la enfermedad (fase de consolidación) (p < 0,05) Factores que favorecen la adherencia: Nivel educativo (p < 0,05) |
| Self-reported antidepressant drug side effects, medication adherence, and its associated factors among patients diagnosed with depression at the Psychiatric Hospital of Nepal. | Raj, Nirman; Sankhi, Sabina; Lamichhane R et al., 2020, Nepal | Evaluar los efectos adversos de la medicación, la adherencia al tratamiento y los factores asociados con ella en pacientes diagnosticados de depresión en un hospital psiquiátrico de Nepal Diseño prospectivo de corte transversal |
n = 174 pacientes con depresión Mujeres, 55,74% Edad, 32 ± 20 años Efectos adversos, 74.13% |
Efectos adversos: Lista de chequeos de los efectos secundarios de los antidepresivos (ASEC) Escala de probabilidad de reacciones secundarias de Naranjo (ADR) Adherencia: Escala de Moriski Green Levine (MGLA) |
Riesgo de sesgo bajo | Alto |
Nivel de adherencia bajo, 52.29% Factores relacionados con la falta de adherencia: Sexo femenino Analfabetismo Desempleo Efectos adversos graves |
| The effect of insights on medication adherence in patients with schizophrnia | Kalkan E et al., 2019, Turquía |
Identificar el efecto del insight en la adherencia al tratamiento en pacientes con esquizofrenia Diseño: estudio transversal analítico |
n = 300 pacientes con esquizofrenia Mujeres, 65 (21,75); varones, 235 (78,3%) Edad 29-39 años, 134 (44,7%) |
Características generales: Cuestionario de características descriptivas Insight (nivel de conocimiento y aceptación de la enfermedad): Escala de Birchwood Adherencia: Escala de Morinski Green de adherencia al tratamiento |
Riesgo de sesgo bajo | Alta |
Nivel de adherencia: Moderado, 207 (69%) Bajo, 52 (27,3%) Factores asociados con la adherencia: Se estableció una asociación estadísticamente significativa entre el bajo nivel de insight y la adherencia moderada o baja (p < 0,05) |
| Age-related differences in medication adherence, symptoms and stigma in poorly adherent adults with bipolar disorder | Smilowitz S et al., 2020, Estados Unidos |
Analizar las diferencias en la adherencia al tratamiento, la gravedad de los síntomas psiquiátricos y el nivel de estigma interiorizado en pacientes mayores y menores de 55 años con trastorno bipolar y baja adherencia al tratamiento Diseño: estudio controlado y aleatorizado |
n = 184 Edad > 55 años, 40 (media, 60,3 ± 3,11 años); mujeres, 20 (50%); varones, 20 (50%) Edad < 55 años, 144 (media, 43,82 ± 8,84 años); mujeres, 106 (73,6%); varones, 38 (26,4%) |
Adherencia: Cuestionario habitual de las tabletas (TRQ) Síntomas psiquiátricos y funcionamiento: Escala de depresión de Motgomery Asber (MADRS) Escala de medición de la manía en jóvenes (YMRS) Escala psiquiátrica breve (BPRS) Autoestigmatización: Escala de autoestigmatización para enfermedades mentales (ISMI) Evaluaciones adicionales: Inventario de actitud ante las drogas Índice de gravedad de las adicciones (ASI) |
Riesgo de sesgo bajo | Alta | Los pacientes mayores de 55 años tuvieron un menor nivel de ansiedad (p < 0,01), menor presencia de síntomas depresivos (p < 0,01), menor autoestigmatización (p < 0,01); sin embargo, mostraron menor nivel de adherencia que los pacientes de menos de 55 años (p < 0,5) |
| Relationship of insight with medication adherence and the impact on outcomes in patients with schizophrenia and bipolar disorder: result from a 1-year European outpatient observational study | Novick D et al., 2015, Reino Unido |
Explorar la relación entre insight y adherencia al tratamiento en pacientes con esquizofrenia y trastorno bipolar Diseño: estudio observacional post-hoc |
n = 903 Esquizofrenia, 612; mujeres, 231 (37,7%); edad, 39,2 ± 12,7 años Trastorno bipolar, 291; mujeres, 174 (59,8%); edad, 44,6 ± 13,1 años |
Seguimiento a 2 grupos de pacientes con formulaciones diferentes de olanzapina por 1 año Evaluación de la enfermedad: Impresión clínica global (CGI) Grado de funcionamiento: Evaluación global del funcionamiento (GAF) Grado de conocimiento (insight): Escala para evaluar el desconocimiento del trastorno mental (SUMD) Adherencia: Escala de medición de la adherencia al tratamiento (MARS) |
Riesgo de sesgo poco claro | Moderada |
Los pacientes con trastorno bipolar tuvieron mayor grado de adherencia al tratamiento que los pacientes con esquizofrenia (p < 0,05) Los pacientes con esquizofrenia mostraron menor grado de conocimiento (insight) sobre su enfermedad (p < 0,05) El grado de conocimiento sobre su enfermedad (insight) se relacionó con el nivel de adherencia al tratamiento, un mayor grado de alianza terapéutica y una menor gravedad de los síntomas (p < 0,05) Después de 1 año de seguimiento, se encontraron asociaciones directas significativas entre una mejora en la conciencia del paciente sobre su trastorno mental (insight) o una mejora en la relación médico-paciente y un aumento de la adherencia a la medicación, mejora del funcionamiento global y del resultado clínico |
| A cross sectional analysis of pattern and predictors of medication adherence in bipolar disorder: a single center experience from south India | Selvakumar N et al., 2018, India |
Determinar los patrones y los predictores de adherencia al tratamiento en el trastorno bipolar Diseño: estudio transversal observacional |
n = 160 Mujeres, 79 (49,4%); varones, 81 (50,6%) Edad 36-45 años, 52 (32,5%) |
Confirmación del diagnóstico: Minientrevista psiquiátrica internacional (MINI) Adherencia: Escala de Moriski Green Levine (MGLA) Adicciones: Inventario de actitud ante las drogas (DAI) |
Riesgo de sesgo poco claro | Moderado |
Nivel de adherencia bajo, 97 (60,6%) Factores que favorecen la adherencia: Empleo formal Hospitalización prolongada reciente Baja frecuencia de episodios depresivos Buena actitud ante el tratamiento |
| Attitude towards drug therapy in a community mental health care evaluated by drug attitude inventory | Di Lorenzo R et al., 2020, Italia |
Evaluar la actitud ante el tratamiento con psicotrópicos en una muestre representativa de pacientes psiquiátricos mediante el inventario de actitud ante lo medicamentos de 30 ítems (DAI-30) Identificar los factores sociodemográficos y clínicos que se relacionan con la actitud ante el tratamiento Diseño: estudio transversal observacional |
n = 300 Mujeres, 164 (55%); varones, 136 (45%) Edad, 48,5 ± 14,39 años |
Actitud ante el tratamiento: Inventario de actitud ante los medicamentos (DAI-30) |
Riesgo de sesgo poco claro | Moderado |
Actitud ante los medicamentos: Moderadamente positiva (adherencia moderada) Factores que favorecen la adherencia al tratamiento: Estar casado Ser estudiante Estar jubilado por edad Factores que afectan a la adherencia al tratamiento: Monoterapia Hospitalizaciones prolongadas |
| Medication adherence using electronic monitoring in severe psychiatric illness: 4 and 24 weeks after discharge | Lee Y et al., 2019, Corea del Sur |
Examinar la adherencia al tratamiento tras la hospitalización de pacientes con trastornos mentales graves como trastorno bipolar y esquizofrenia e investigar los factores asociados con la adherencia Diseño: estudio transversal observacional |
n= 81 Esquizofrenia, 35 (43,2%) Trastorno bipolar, 46 (56,8%) Edad 36,07 ± 12 años Varones, 30 (37%) |
Características sociodemográficas Inventario de actitud ante el tratamiento (DAI) versión coreana Escala de dibujo del contorno (CDRS) Escala multidimensional de percepción de apoyo social (MSPSS) Evaluación de la gravedad de la enfermedad mental: Clinical Global Impression Severity (CGI-S) |
Riesgo de sesgo poco claro | Moderado |
Adherencia al tratamiento: Falta de adherencia, el 26,4% a las 4 semanas del egreso y el 37,7% a las 24 semanas Factores que condicionan la adherencia: Actitud ente el tratamiento Percepción de la figura corporal |
| Medication adherence in patients with schizophrenia: a qualitative study of the patient process in motivational interviewing | Dobber J et al., 2018, Países Bajos |
Evaluar el efecto de la entrevista motivacional en la adherencia al tratamiento de los pacientes con esquizofrenia Diseño: cualitativo, de múltiples casos, con entrevistas motivacionales |
n= 14 Varones, 10 (71%) Edad, 35,5 ± 23 an˜ os |
Análisis de casos múltiples: 3 fases Análisis de 1 solo caso Análisis de casos cruzados Síntesis de casos cruzados Entrevistas motivacionales |
Riesgo de sesgo poco claro | Moderado |
Factores que mejoran la adherencia: Relación de confianza con el psiquiatra Habilidad del terapeuta para adaptar la entrevista motivacional a las necesidades del paciente Conversación explicita sobre los valores del paciente y sus metas en relación con la adherencia Identificación clara de la ambivalencia del paciente o las barreras a la adherencia |
| Mediating Effect Of The Motivation For Medication Use On Disease Management And Medication Adherence Among Community-Dwelling Patients With Schizophrenia | Ling W et al., 2019, China |
Evaluar el efecto mediador de la motivación para la toma del tratamiento y la adherencia en pacientes con esquizofrenia Diseño: transversal descriptivo y correlacional |
n = 373 Varones, 217 (58,2%); mujeres, 156 (41,8%) Edad, 46,6 ± 9,1 años. |
Variables de control: información del paciente Escala de funcionamiento global (GAF) Escala psiquiátrica breve (BPRS) Inventario corto de alianza terapéutica (WAI-S) |
Riesgo de sesgo bajo | Moderado |
Adherencia terapéutica, 47.2% La motivación tuvo un efecto mediador del 50% en alianza terapéutica y adherencia al tratamiento Los pacientes con apoyo social y médico y alto grado de insight tuvieron hasta un 72% de adherencia |
El 40% (n = 6) de los artículos seleccionados se publicaron en 2020; el 20% (n = 3) se realizaron en China y el 53,3% (n = 8) era de diseño observacional. Se incluyó una población total de 5.837 pacientes con trastornos psiquiátricos graves, el 49,4% mujeres (n = 2.882) y el 50,6% varones (n = 2.955) (Tablas 2 y 3).
Tabla2-Año de publicación y diseño de los estudios evaluados
| n | % | |
|---|---|---|
| Año de publicación | ||
| 2015 | 1 | 6.7 |
| 2016 | 1 | 6.7 |
| 2018 | 3 | 20.0 |
| 2019 | 4 | 26.7 |
| 2020 | 6 | 40.0 |
| Total | 15 | 100 |
| Diseño del estudio | ||
| Aleatorizado | 2 | 13.3 |
| Cualitativo | 1 | 6.7 |
| Descriptivo | 1 | 6.7 |
| Observacional | 8 | 53.3 |
| Prospectivo | 1 | 6.7 |
| Retrospectivo | 1 | 6.7 |
| Transversal | 1 | 6.7 |
| Total general | 15 | 100 |
Tabla3-Población de estudio
| Autores | Total | Varones | Mujeres |
|---|---|---|---|
| Stenzel et al. | 127 | 72 | 55 |
| Buchman et al. | 200 | 67 | 133 |
| Tong et al. | 134 | 71 | 63 |
| Bauer et al. | 273 | 81 | 192 |
| De la Cruz et al. | 30 | 19 | 11 |
| Dou et al. | 2584 | 1292 | 1292 |
| Rajet al. | 174 | 88 | 86 |
| Kalkan et al. | 300 | 235 | 65 |
| Smilowitz et al. | 184 | 58 | 126 |
| Novik et al. | 903 | 498 | 405 |
| Selvakumar et al. | 160 | 81 | 79 |
| Di Lorenzo et al. | 300 | 136 | 164 |
| Lee et al. | 81 | 30 | 51 |
| Dobber et al. | 14 | 10 | 4 |
| Ling et al. | 373 | 217 | 156 |
| Total, n (%) | 5.837 | 2.955 (50,6) | 2.882 (49,4) |
Prevalencia de la falta de adherencia al tratamiento
Los reportes sobre la adherencia al tratamiento fueron muy heterogéneos. En la mayoría de los casos, los reportes fueron de tipo cualitativo: 10 investigaciones (66,7%) reportaron adherencia moderada13)-(22 y el resto (n = 5; 33,3%), adherencia alta3),(23) (26. Las cifras de la falta de adherencia varían desde el 7,7 al 60,6% (Tabla 4).
Tabla4-Grado de adherencia e incidencia de la falta de adherencia al tratamiento
| n | % | |
| Adherencia | ||
| Alta | 5 | 33,3 |
| Moderada | 10 | 66,7 |
| Total general | 15 | 100 |
| Incidencia de falta de adherencia al tratamiento | ||
| Stenzel et al. (2018) | 54 | |
| Bauer et al. (2019) | 23 | |
| De la Cruz et al. (2020) | 27,2-31,5 | |
| Dou et al. (2020) | 7,4 | |
| Marasine et al. (2020) | 52,29 | |
| Kalkan et al. (2020) | 27,3 | |
| Selvakumar et al. (2018) | 60,6 | |
| Lee et al. (2019) | 26,4-37,7 | |
| Ling et al. (2019) | 57,3 | |
Factores que afectan a la adherencia
La edad fue uno de los factores más asociados con la baja adherencia al tratamiento. Cinco investigaciones describen que ser adulto mayor es un factor que se relaciona con peor adherencia3),(13),(15),(19),(26. El sexo femenino también se consideró como un factor que influye en la mala adherencia al tratamiento13),(15),(24.
Otros factores mencionados por los investigadores consultados son la falta de empleo formal a tiempo completo y de entrenamiento vocacional, el bajo grado de funcionamiento social, no contar con redes de apoyo social y la toma de antipsicóticos atípicos13.
Para Dou et al.27, los factores asociados con mala adherencia al tratamiento son el estadio de la enfermedad (fase de consolidación) (p <0,05), mientras que el alto nivel educativo favorece la adherencia (p < 0,05). Por su parte, Marasine et al.24) establecen que el analfabetismo, el desempleo y la presencia de efectos adversos graves son los factores que más afectan a la adherencia al tratamiento psicofarmacológico.
Por su parte, Buchman et al.28 mencionan que el sentimiento de pérdida relacionado con la enfermedad, el duelo, los efectos adversos y la auto estigmatización (p < 0,005) reducen considerablemente la adherencia.
En la investigación de Selvakumar et al.18 los factores que favorecen la adherencia son el empleo formal y la hospitalización prolongada reciente, la baja frecuencia de episodios depresivos y la buena actitud ante el tratamiento.
Di Lorenzo et al.19 concluyeron que los factores que favorecen la adherencia al tratamiento son estar casado, ser estudiante o estar jubilado por edad, mientras que la monoterapia y las hospitalizaciones prolongadas reducen la adherencia. Además, Lee et al.20 identificaron como factores que condicionan la adherencia la actitud ante el tratamiento y la percepción de la figura corporal.
Para Dobber et al.21, los factores que mejoran la adherencia son la relación de confianza con el psiquiatra, la habilidad del terapeuta para adaptar la entrevista motivacional a las necesidades del paciente, la conversación explícita sobre los valores del paciente y sus metas, en relación con la adherencia y la identificación clara de la ambivalencia del paciente o las barreras a la adherencia.
Causas de la falta de adherencia
La causa más importante de la falta de adherencia que se identificó en las investigaciones consultadas se relaciona con la falta de conocimiento y aceptación (insight) de la enfermedad. El grado de conocimiento sobre su enfermedad (insight) se relacionó con el nivel de adherencia al tratamiento, con mayor grado de alianza terapéutica y menor gravedad de los síntomas (p < 0,05)17),(22),(25.
Se encontraron asociaciones directas significativas entre una mejora en la conciencia del paciente de su trastorno mental (insight) o una mejora en la relación médico-paciente y un aumento en la adherencia a la medicación y mejora del funcionamiento global y el resultado clínico17),(22),(25.
Otras causas de la falta de adherencia descritas fueron la falta de apoyo social y la baja empatía con el psiquiatra, que induce un bajo grado de motivación con el cumplimiento del tratamiento22. También Chieng et al.23 mencionan que el incremento significativo de la aceptación y los conocimientos sobre la enfermedad y el tratamiento incrementan el grado de adherencia terapéutica, disminuyen la intensidad de los síntomas, incrementan el nivel de funcionalidad y reducen los reingresos hospitalarios.
Por otra parte, De la Cruz et al.16 reportan como causas de la falta de adherencia el olvido (36,6%), los efectos adversos (26,6%), la polimedicación (20%), los cambios de rutina (10%) y la percepción de que no resulta necesario (6,7%).
Discusión
Según la literatura consultada, la adherencia al tratamiento de los pacientes con trastornos mentales graves está sujeta a varios factores, que incluyen condiciones sociodemográficas (edad y sexo) relacionadas con la enfermedad, la medicación y el acceso a los servicios psiquiátricos3),(13)-(26.
En cuanto a las características de los pacientes, existe consenso en la literatura acerca de un predominio de la baja adherencia entre las mujeres, que se han demostrado menos cumplidoras del tratamiento en varias investigaciones, sin establecer una explicación causal14),(29. Sin embargo, hay autores que indican que la vida en pareja y contar con una red de apoyo familiar y social incrementan la adherencia y las actitudes positivas ante el tratamiento y que las mujeres, en general, permanecen más tiempo casadas que los varones, por lo que sería necesario profundizar en el rol del género en la adherencia al tratamiento con antipsicóticos30),(31.
El rol del cuidador en la adherencia, como parte de los factores sociodemográficos, fue analizado por Guerrero32 en una serie de 43 casos con esquizofrenia en Ecuador, en la que demostró que el principal factor de la mala adherencia de estos pacientes es el desconocimiento del familiar o cuidador sobre los aspectos básicos de la enfermedad y la importancia de garantizar el cumplimiento de las indicaciones médicas. Ese autor menciona que la mayoría de las personas encargadas de cuidar a un paciente con esquizofrenia no se han capacitado para ello, no conocen los síntomas o la evolución de la enfermedad ni tienen nociones generales sobre los efectos de los medicamentos antipsicóticos o el efecto que tiene para el individuo dejar de tomarlos con regularidad.
Según el diagnóstico, también se describen diferencias en la adherencia al tratamiento. Los pacientes con esquizofrenia y trastornos depresivos son los que menor grado de adherencia muestran en los estudios consultados. Estos resultados pueden sustentarse en los de Kalkan et al.25, que establecieron que la adherencia al tratamiento farmacológico de los pacientes con esquizofrenia se relaciona directamente con el grado en que el paciente es capaz de tomar sus propias decisiones, aceptar su enfermedad y tomar parte activa en su tratamiento (insight). Para esos autores, la adherencia al tratamiento de sus pacientes con esquizofrenia fue moderada, y la principal causa de falta de adherencia era la intolerancia a los efectos secundarios de los medicamentos y la percepción de que los medicamentos eran inútiles. Además mencionan que el bajo nivel educativo de los pacientes y la falta de empleo se relacionaban directamente con la falta de adherencia y el abandono del tratamiento de estos pacientes.
En el caso de los pacientes con trastorno bipolar, si bien muestran más adherencia que los pacientes con depresión y esquizofrenia, esta depende del tiempo libre de crisis o el grado de apoyo social. En este sentido, autores como Levin et al.33, que incluyeron a 160 pacientes con este trastorno mental, reportan que la falta de adherencia se presenta en el 75% de los pacientes. En el trabajo citado, los factores que se relacionan con la adherencia son: las actitudes favorables o positivas hacia el tratamiento (que incrementan la adherencia), las actitudes negativas hacia este (que reducen la adherencia) y la falta de adherencia involuntaria, relacionada con la red de apoyo familiar y factores económicos, por lo que proponen que, entre las intervenciones para mejorar la adherencia al tratamiento de estos pacientes, debe trabajarse el reforzamiento de actitudes positivas con respecto al tratamiento.
En este sentido, Chapman et al.34 establecieron que en los pacientes con depresión grave la falta de adherencia al tratamiento está determinada por barreras físicas y perceptuales, con un predominio importante de las últimas, en las que tienen un rol primordial las creencias sobre el tratamiento y su importancia. Es por esto que la falta de adherencia de los pacientes con depresión suele ser de tipo no intencional y a causa de olvidos, por lo que señalan que los factores motivacionales pueden tener un impacto significativo en las barreras prácticas y de percepción para la adherencia al tratamiento de estos pacientes. Por lo tanto, estos investigadores proponen enfocar las acciones para garantizar la adherencia en el fortalecimiento de la motivación.
Por otra parte, la importancia del acceso a los servicios de psiquiatría en la adherencia al tratamiento también ha sido abordada por Ifteni et al.35, quienes mencionan que en el contexto epidemiológico actual la adherencia de los pacientes con trastornos mentales graves se ve afectada por las restricciones para acceder a la medicación y a las consultas de seguimiento, por lo que proponen prescribir antipsicóticos inyectables de acción prolongada como una manera efectiva de garantizar la continuidad del tratamiento, especialmente en pacientes jóvenes con esquizofrenia (menores de 35 años), en los que son más eficaces. Para estos autores, al evitar el abandono del tratamiento, los antipsicóticos inyectables de acción prolongada determinaron con más frecuencia la remisión y la recuperación que los antipsicóticos orales. Se ha demostrado su eficacia en la prevención de recaídas también en las formas catatónicas y su gran utilidad para reducir las visitas hospitalarias, en medio de esta emergencia sanitaria actual.
Conclusiones
La adherencia de los pacientes con enfermedades mentales graves al tratamiento con psicofármacos es multifactorial. Depende de factores propios del paciente como la edad, el sexo, el estado civil y su red de apoyo social y familiar, factores relacionados con la enfermedad o con el tratamiento. La causa más importante de la falta de adherencia que se identificó en las investigaciones consultadas es la falta de conocimiento y aceptación (insight) de la enfermedad. Las cifras de la falta de adherencia varían desde el 7,7 al 60,6%.
La adherencia al tratamiento de los pacientes con esquizofrenia fue moderada, y la principal causa de falta de adherencia es la intolerancia a los efectos secundarios de los medicamentos. Los pacientes con trastorno bipolar muestran mayor adherencia que los pacientes con depresión y esquizofrenia. La falta de adherencia de los pacientes con depresión suele ser no intencional y a causa de olvidos, por lo que se ha propuesto que los factores motivacionales pueden tener un impacto significativo.
En cualquiera de los casos, se ha demostrado que las intervenciones encaminadas a mejorar el acceso a los servicios de psiquiatría, el grado de conocimiento acerca de la enfermedad, la instrucción de la familia y el propio paciente y la interacción con el profesional de la salud mental pueden favorecer las actitudes positivas hacia el tratamiento y la adherencia