Introducción
La infección por COVID-19 puede producir un compromiso cardiopulmonar y sistémico grave1, que genera limitaciones en la realización de actividades de la vida diaria y restricciones en la participación social de acuerdo con la Clasificación Internacional del Funcionamiento (CIF)2.
Para evaluar las secuelas por COVID-19, se creó la Escala de Gravedad de la Infección, la cual categoriza en niveles leve, moderado y grave según factores clínicos como hospitalización, oxígeno suplementario y soporte ventilatorio. Se ha empleado para estratificar pacientes posCOVID y rastrear síntomas hasta por seis meses luego de la infección3. La escala de Estado Funcional Post-COVID-19, conocida generalmente por su sigla en inglés PCFS (post-COVID Functional Status), fue desarrollada por un grupo de investigadores en Holanda con el objetivo de monitorizar a los pacientes luego del alta hospitalaria, a las cuatro y ocho semanas posteriores a esta y evaluar las secuelas funcionales a los seis meses4. Ha sido validada en varios países del mundo, incluyendo los de habla hispana como Chile y México5,6. Es una escala ordinal que tiene seis pasos que van desde 0 (sin síntomas) a 5 (muerte) y cubre todo el rango de resultados funcionales; el puntaje más alto indica mayor limitación funcional.
Los programas de rehabilitación cardiopulmonar (PRCP) basados en el ejercicio, son una de las estrategias más aplicadas y útiles en el tratamiento de estas secuelas7,8, y su objetivo es mejorar la función cardiorrespiratoria, la capacidad funcional y la calidad de vida, y así permitir el reintegro social de los pacientes9. Como lo describe una carta al editor de la Revista Española de Cardiología, la rehabilitación cardiaca basada en el ejercicio en tiempos de COVID-19 es un pequeño paso para los sistemas de salud, pero un gran salto para los pacientes10. La revista de la Asociación Colombiana de Medicina Física y Rehabilitación publicó en el año 2020 un suplemento sobre la rehabilitación durante y después de la pandemia, incluyendo la rehabilitación cardiopulmonar11,12.
La población de trabajadores de la salud fue una de las más afectadas por esta pandemia, con morbimortalidad alta y limitaciones en el funcionamiento13. De igual forma, un metaanálisis de 2021 encontró que el personal más afectado fueron las enfermeras, con complicaciones graves en un 5% de esta población14. A pesar de lo anterior, existen pocos estudios que hayan evaluado el impacto de los programas de rehabilitación cardiopulmonar en esta población en la función y en el reintegro socio-laboral.
Este estudio tuvo como objetivo evaluar, en una población trabajadora de la salud con COVID-19, la gravedad de la enfermedad y el impacto de un PRCP ambulatorio fase II basado en ejercicio, en la capacidad funcional, la función medida con la Escala de Estado Funcional posCOVID y el reintegro laboral.
Materiales y método
Se trata de un estudio cuasiexperimental de intervención de antes y después en pacientes trabajadores de la salud con infección por COVID-19 que fueron seleccionados por conveniencia. La muestra incluyó 48 pacientes, 19 de los cuales presentaron infección moderada y 29 infección grave. Se incluyeron pacientes mayores de 18 años atendidos en una institución de rehabilitación ambulatoria con una infección moderada o grave, que realizaron la evaluación antes y después de un PRCP y que aceptaron de manera voluntaria.
Al inicio del PRCP, se aplicó la escala de gravedad de la infección por COVID-193. Al inicio y al final del programa se evaluó la función cardiopulmonar en MET (unidades de equivalente metabólico, medida con una prueba de esfuerzo) y la PCFS. Los instrumentos utilizados fueron una encuesta sociodemográfica, antecedentes clínicos y el reintegro laboral o a las actividades de la vida cotidiana.
El programa de intervención se realizó en el gimnasio de rehabilitación cardiaca de la institución, el cual cuenta con equipo de telemetría y diferentes máquinas de acondicionamiento físico (elíptica, banda sinfín, cicloergómetro, ergómetro de miembros superiores, equipo multifuncional de pesas, equipo para entrenamiento del equilibrio, entre otros). Este programa de rehabilitación ha sido descrito y aplicado en otros estudios15.
Cada paciente asistió entre doce y veinticuatro sesiones de rehabilitación cardiaca ambulatorias (fase II), tres veces por semana, con una duración de una hora por sesión.
Para la medición de la función cardiopulmonar, al inicio y al final del PRCP, se realizó una prueba funcional en banda sinfín (protocolo de Bruce o Bruce modificado) o en cicloergómetro (protocolo incremental de 25 Watts cada dos minutos), según las características individuales de los pacientes y las recomendaciones del Colegio Americano de Medicina Deportiva8. El resultado funcional de la prueba fue medido en MET. Durante las siguientes sesiones se realizó calentamiento y ejercicio aeróbico, con entrenamiento complementario de técnicas de respiración, fuerza, equilibrio y coordinación. Cada sesión de ejercicio está compuesta por:
− Periodo de calentamiento de aproximadamente diez minutos, con ejercicios para mantener los arcos de movilidad articular y la flexibilidad.
− Ejercicio aeróbico de treinta minutos de duración con modalidad de intervalos, que incluyó ejercicios de calistenia, caminata en banda, bicicleta, reclinable, remo y pedal de miembros superiores.
− Ejercicio complementario alternando por días las modalidades de ejercicios respiratorios, fuerza, coordinación y equilibrio.
Se determinó la intensidad del ejercicio aerobio utilizando tres aproximaciones según las recomendaciones del Colegio Americano de Medicina Deportiva16: trabajo entre el 40 al 80% del pico de VO2 máximo, entre el 60 y el 80% de la frecuencia cardiaca de reserva y trabajo basado según el esfuerzo percibido, usando la escala de Borg a un nivel inferior a 13.
Se realizó entrenamiento en casa en el uso del incentivador de umbral respiratorio durante veinte a treinta minutos diarios, con una frecuencia de tres a cinco veces por semana, a una intensidad de 25 a 35% de la presión inspiratoria máxima17.
En pacientes con baja capacidad funcional o dificultades de accesibilidad, se realizaron sesiones iniciales por telemedicina interactiva. Antes de su reintegro laboral, los pacientes asistieron a un taller de readaptación con terapia física, ocupacional y psicológica. Aquí se reforzó el acondicionamiento físico y se simuló el trabajo mediante terapia ocupacional. El área de psicología proporcionó técnicas de relajación y manejo del estrés. Los pacientes recibieron un folleto educativo sobre la enfermedad, factores de riesgo y beneficios del ejercicio. Las sesiones presenciales se llevaron a cabo siguiendo normas de seguridad biológica para pacientes y profesionales de la salud. Al finalizar el programa se realizó una última prueba de esfuerzo y se midieron las variables tomadas al ingreso para determinar el cumplimiento de las metas funcionales de acuerdo con la edad y la condición de salud. Al cumplir los objetivos, se dio de alta al paciente, con la contrarremisión al médico tratante.
Análisis estadístico
Se construyeron tablas de frecuencia absolutas y relativas de acuerdo con el tipo de infección (grave y moderada), para las características sociodemográficas, factores de riesgo, complicaciones por COVID-19 y síntomas posCOVID. Los resultados se muestran según los datos del pretest y postest después del PRCP.
Se hizo un análisis del inicio y fin del programa en relación con cada una de las tres dimensiones de la escala PCFS, 1: actividades de la vida diaria en el hogar, trabajo o estudio; 2: actividades instrumentales de la vida diaria; 3: participación en roles sociales habituales. Cada uno de ítems que conformaban las dimensiones presentaron opciones de respuesta en escala likert ordinal con opciones de respuesta de ninguna, no significativa, leve, moderada y grave. Se hizo una prueba no paramétrica de Wilcoxon para muestras relacionadas con el fin de detectar diferencias en los MET obtenidos en la prueba de esfuerzo al inicio y final del programa para ambos grupos y se calculó el tamaño del efecto no paramétrico para conocer la magnitud de la diferencia en las dos mediciones18. Se registró, también al inicio como al final del programa, el tipo de reintegro laboral: incapacidad, reintegro sin modificaciones y reintegro con modificaciones.
Se tuvieron en cuenta los principios éticos de la Declaración de Helsinki. Todos los pacientes firmaron y aceptaron el consentimiento informado, según la Resolución 8430 de 1993, la cual regula el desarrollo de investigaciones biomédicas en el país19. Esta investigación se considera de riesgo mínimo para los participantes porque su diseño y ejecución no representan un peligro o daño para la salud o integridad física, psicológica o social. Se utilizó el programa estadístico RStudio versión 4.2.2 para el análisis y la obtención de los resultados.
Resultados
Se obtuvo información de 48 pacientes con diagnóstico de COVID-19, los cuales fueron divididos en dos grupos. En el primer grupo se encuentran los pacientes con grado de infección moderada y en el segundo grupo aquellos con grado de infección grave. En la tabla 1 se muestran las características sociodemográficas por grupo. La edad promedio de la población fue de 54 años (± 15.5); todos los participantes fueron trabajadores del área de la salud; el 58.3% fueron hombres y el 41.7% mujeres. El 39.6% presentó infección moderada y el 60.4% infección grave; ninguno de los pacientes remitidos tuvo infección leve. El 58.4% tenía estudios de educación superior (enfermeras, personal administrativo y médicos); los pacientes de estratos socioeconómicos bajo y medio conformaron un 54.2%. El 41.7% estaba en condición laboral de asalariado (Tabla 1).
Tabla 1 Características sociodemográficas de los pacientes con COVID-19 con infección respiratoria moderada y grave que asistieron al PRCP en la ciudad de Medellín, 2021-2022
| Características sociodemográficas | Infección moderada | Infección grave | Total | |||
|---|---|---|---|---|---|---|
| n = 19 | % | n = 29 | % | n = 48 | % | |
| Sexo | ||||||
| Masculino | 9 | 47.4 | 19 | 65.5 | 28 | 58.3 |
| Femenino | 10 | 52.6 | 10 | 34.5 | 20 | 41.7 |
| Edad | ||||||
| Media (DE) | 54 (15.4) | 54 (15.5) | 54 (15.5) | |||
| Máximo nivel educativo alcanzado | ||||||
| Primaria | 0 | 0.0 | 6 | 20.7 | 6 | 12.5 |
| Secundaria básica | 1 | 5.3 | 1 | 3.4 | 2 | 4.2 |
| Secundaria media | 4 | 21.1 | 8 | 27.6 | 12 | 25.0 |
| Técnica o tecnológica | 6 | 31.6 | 4 | 13.8 | 10 | 20.8 |
| Universidad | 5 | 26.3 | 10 | 34.5 | 15 | 31.3 |
| Posgrado | 3 | 15.8 | 0 | 0.0 | 3 | 6.3 |
| Estrato socioeconómico | ||||||
| Bajo y medio | 9 | 47.4 | 17 | 58.6 | 26 | 54.2 |
| Alto | 10 | 52.6 | 12 | 41.4 | 22 | 45.8 |
| Situación laboral | ||||||
| Asalariado | 8 | 42.1 | 12 | 41.4 | 20 | 41.7 |
| Independiente | 1 | 5.3 | 6 | 20.7 | 7 | 14.6 |
| Trabajo no remunerado | 4 | 21.1 | 5 | 17.2 | 9 | 18.8 |
| Pensión por edad | 6 | 31.6 | 6 | 20.7 | 12 | 25.0 |
DE: desviación estándar.
En cuanto a las características clínicas, ninguno de los pacientes tuvo tratamiento con inmunomoduladores y enfermedad inmunodepresora no controlada. Los factores de riesgo para COVID-19 más frecuentes fueron: dislipidemia (47.9%), obesidad (47.9%), hipertensión arterial (39.6%) y diabetes mellitus (20.8%) (Tabla 2). El promedio de días de hospitalización de aquellos con infección moderada fue de 13.6 (± 6.9), y de estos sólo uno estuvo en UCI durante tres días. Para los pacientes con infección grave, el promedio de días en hospitalización fue de 39.5 (± 33.2) y en UCI 21.4 (± 24.7). El 68.4% presentó infección moderada por neumonía típica, el 5.3% enfermedad coronaria, el 10.5% diabetes de novo, el 31.6% tuvo trastornos de ansiedad y el 42.2% perdió, en promedio, 6 (± 4.5) kilos. En los graves el 100% tuvo neumonía, el 13.8% enfermedad coronaria, con mayor compromiso psiquiátrico, el 62.1% tuvo síndrome depresivo y este mismo porcentaje tuvo trastorno de ansiedad. Entre los pacientes con infección moderada, el 5.3% tuvo neuropatía, mismo porcentaje que presentan los pacientes con polineuropatía mixta. Del total de pacientes, el 43.8% sufrió síndrome depresivo y el 50% trastorno de ansiedad (± 54.2) (Tabla 3).
Tabla 2 Factores de riesgo de los pacientes con COVID-19 con infección respiratoria moderada y grave que asistieron al PRCP en la ciudad de Medellín 2021-2022
| Factores de riesgo | Infección moderada | Infección grave | Total | |||
|---|---|---|---|---|---|---|
| n = 19 | % | n = 29 | % | n = 48 | % | |
| Obesidad | 8 | 42.1 | 15 | 51.7 | 23 | 47.9 |
| Dislipidemia | 11 | 57.9 | 12 | 41.4 | 23 | 47.9 |
| Hipertensión arterial | 6 | 31.6 | 13 | 44.8 | 19 | 39.6 |
| Diabetes mellitus | 4 | 21.1 | 6 | 20.7 | 10 | 20.8 |
| Tabaquismo | 4 | 21.1 | 7 | 24.1 | 11 | 22.9 |
| Enfermedad pulmonar previa | 1 | 5.3 | 3 | 10.3 | 4 | 8.3 |
| Enfermedad coronaria | 1 | 5.3 | 3 | 10.3 | 4 | 8.3 |
Tabla 3 Complicaciones por COVID -19 en pacientes con infección respiratoria moderada y grave que asistieron al PRCP en la ciudad de Medellín 2021-2022
| Complicaciones por COVID-19 | Infección moderada | Infección grave | Total | |||
|---|---|---|---|---|---|---|
| n = 19 | % | n = 29 | % | n = 48 | % | |
| Cardiacas | ||||||
| Enfermedad coronaria | 1 | 5.3 | 4 | 13.8 | 5 | 10.4 |
| Miocarditis viral | 0 | 0.0 | 2 | 6.9 | 2 | 4.2 |
| Tromboembolia venosa | 0 | 0.0 | 2 | 6.9 | 2 | 4.2 |
| Falla cardíaca | 1 | 5.3 | 4 | 13.8 | 5 | 10.4 |
| Pulmonares | ||||||
| Neumonía atípica | 2 | 10.5 | 9 | 31.0 | 11 | 22.9 |
| Neumonía típica | 13 | 68.4 | 20 | 69.0 | 33 | 68.8 |
| Enfermedad pulmonar restrictiva | 3 | 15.8 | 2 | 6.9 | 5 | 10.4 |
| Enfermedad pulmonar mixta | 2 | 10.5 | 4 | 13.8 | 6 | 12.5 |
| Tromboembolia | 0 | 0.0 | 3 | 10.3 | 3 | 6.3 |
| Edema agudo de pulmón | 0 | 0.0 | 1 | 3.4 | 1 | 2.1 |
| Neurológicas | ||||||
| Neuropatía | 1 | 5.3 | 3 | 10.3 | 4 | 8.3 |
| Polineuropatía mixta | 1 | 5.3 | 2 | 6.9 | 3 | 6.3 |
| Vértigo central | 0 | 0.0 | 1 | 3.4 | 1 | 2.1 |
| Psiquiátricas | ||||||
| Estrés postraumático | 3 | 15.8 | 11 | 37.9 | 14 | 29.2 |
| Síndrome depresivo | 3 | 15.8 | 18 | 62.1 | 21 | 43.8 |
| Trastorno de ansiedad | 6 | 31.6 | 18 | 62.1 | 24 | 50.0 |
| Delirium | 0 | 0.0 | 1 | 3.4 | 1 | 2.1 |
| Metabólicas | ||||||
| Diabetes de novo | 2 | 10.5 | 5 | 17.2 | 7 | 14.6 |
| Pérdida de peso en kilos en el último mes Cantidad de peso perdido - Media (DE) |
8 | 42.1 | 18 | 62.1 | 26 | 54.2 |
| 6 (± 4.5) | 9.1 (± 5.1) | 15.1 (± 31.5) | ||||
En el PRCP, los pacientes con infección moderada hicieron en promedio 13.9 (± 6.2) sesiones y en los graves 21.3 (± 9.9). Ninguno presentó complicaciones por síncope, reinfarto, arritmias malignas y síndrome coronario agudo; tampoco falleció ningún paciente durante el programa. El 31.6 y el 79.3% de los pacientes con infección moderada y grave manifestaron sentirse desanimados, deprimidos o con pocas esperanzas durante los últimos treinta días desde el momento en que se les realizó la entrevista. El 36.8 y el 79.3% sintieron poco interés o placer al hacer cosas que habitualmente disfrutaban. Durante el programa, el 20.8% tuvo desaturación, el 16.7% aumento de la disnea, el 4.2% descompensación de falla cardiaca y el 4.2% descompensación de su diabetes. Solo el 2.1% sufrió complicaciones relacionadas con EPOC.
Los síntomas posCOVID que presentaron los pacientes, se consideran secuelas de la enfermedad. De este modo, por cada diez pacientes que tuvieron infección moderada o grave, nueve refirieron haber quedado con dolores musculares; tres, dolor lumbar; cinco, dificultad con el sueño; siete, alteraciones del olfato y el gusto; cuatro, ansiedad; y cinco, depresión (Tabla 4). El 41.7% fue remitido a medicina interna, el 10.4% a neurología, el 27.1% a neumología, el 20.8% a cardiología, el 22.9% a psiquiatría y el 10.4% a medicina laboral; estos porcentajes fueron más altos en pacientes con infección grave por COVID-19.
Tabla 4 Síntomas posCOVID en pacientes con infección respiratoria moderada y grave que asistieron al PRCP en la ciudad de Medellín 2021-2022
| Síntomas posCOVID-19 | Infección moderada | Infección grave | Total | |||
|---|---|---|---|---|---|---|
| n = 19 | % | n = 29 | % | n = 48 | % | |
| Dolores musculares | 17 | 89.5 | 27 | 93.1 | 44 | 91.7 |
| Dolor esternal | 1 | 5.3 | 8 | 27.6 | 9 | 18.8 |
| Dolor lumbar | 6 | 31.6 | 9 | 31.0 | 15 | 31.3 |
| Tos | 11 | 57.9 | 22 | 75.9 | 33 | 68.8 |
| Caída del cabello | 12 | 63.2 | 14 | 48.3 | 26 | 54.2 |
| Dificultades en el sueño | 8 | 42.1 | 17 | 58.6 | 25 | 52.1 |
| Fatigabilidad | 17 | 89.5 | 28 | 96.6 | 45 | 93.8 |
| Alteraciones de olfato y gusto | 10 | 52.6 | 24 | 82.8 | 34 | 70.8 |
| Alteraciones cognitivas | 2 | 10.5 | 2 | 6.9 | 4 | 8.3 |
| Ansiedad | 4 | 21.1 | 17 | 58.6 | 21 | 43.8 |
| Depresión | 4 | 21.1 | 19 | 65.5 | 23 | 47.9 |
| Cefalea | 1 | 5.3 | 0 | 0.0 | 1 | 2.1 |
| Vértigo | 0 | 0.0 | 1 | 3.4 | 1 | 2.1 |
En la prueba de esfuerzo de los pacientes con infección moderada por COVID-19, se observa un incremento de 2 unidades en los MET, que pasaron de 6 (RIC: 5.5-7.0) al inicio del programa, a 8 (RIC: 7.0-10.0) al final del mismo. Para los pacientes con infección grave, se incrementó en tres unidades, pasando de 5 (RIC: 4.0-7.0) a 8 (RIC: 7.0-9.6) al final del programa. Para ambos grupos, la mediana de los MET logrados en la prueba funcional fue superior al finalizar el programa (p = 0.00) y el tamaño del efecto no paramétrico (r = 0.88) indica que la diferencia es sustancialmente grande.
Al analizar los resultados de la Escala de Estado Funcional posCOVID al inicio y al final del programa, se encontró que al inicio el 12.5% presentó una limitación funcional moderada para comer, el 18.8% para ir al baño y para la rutina de higiene y el 25.0% para caminar; al final del programa habían mejorado alrededor de un 85% (Tabla 5). El 27.3% tenía limitaciones funcionales moderadas para realizar tareas domésticas, el 31.3% para hacer viajes locales y el 29.2% para salir de compras. Al final del programa, alrededor de dos terceras partes de los pacientes no tenían ninguna limitación y en los otros fue leve o no significativa (Tabla 5). En cuanto a la participación en los roles sociales habituales, entre el 31.3 y el 35.4% de los participantes tenía limitaciones moderadas; al final del programa entre un 50 y un 72.9% no tenía limitaciones (Tabla 6).
Tabla 5 Cambio en las actividades de la vida diaria de la Escala de Estado Funcional PosCOVID-19 (PCFS) al inicio y al final del PRCP, en Medellín 2021-2022
| Dimensión | Categorías | Limitación funcional | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| Ninguna | No significativa | Leve | Moderada | Grave | |||||||
| n | % | n | % | n | % | n | % | n | % | ||
| Actividades básicas de la vida diaria | Asistencia para comer | ||||||||||
| Inicio del programa | 19 | 39.6 | 9 | 18.8 | 14 | 29.2 | 6 | 12.5 | 0 | 0 | |
| Fin del programa | 42 | 87.5 | 3 | 6.3 | 3 | 6.3 | 0 | 0 | 0 | 0 | |
| Asistencia para el baño | |||||||||||
| Inicio del programa | 16 | 33.3 | 9 | 18.8 | 13 | 27.1 | 9 | 18.8 | 1 | 2.1 | |
| Fin del programa | 41 | 85.4 | 5 | 10.4 | 2 | 4.2 | 0 | 0 | 0 | 0 | |
| Asistencia rutina de higiene | |||||||||||
| Inicio del programa | 16 | 33.3 | 8 | 16.7 | 14 | 29.2 | 9 | 18.8 | 1 | 2.1 | |
| Fin del programa | 41 | 85.4 | 4 | 8.3 | 3 | 6.3 | 0 | 0 | 0 | 0 | |
| Asistencia para caminar | |||||||||||
| Inicio del programa | 16 | 33.3 | 6 | 12.5 | 14 | 29.2 | 12 | 25.0 | 0 | 0 | |
| Fin del programa | 40 | 83.3 | 5 | 10.4 | 3 | 6.3 | 0 | 0 | 0 | 0 | |
| Actividades instrumentales de la vida diaria | Asistencia tareas domésticas | ||||||||||
| Inicio del programa | 6 | 12.5 | 11 | 22.9 | 17 | 35.4 | 13 | 27.1 | 1 | 2.1 | |
| Fin del programa | 35 | 72.9 | 10 | 20.8 | 2 | 4.2 | 1 | 2.1 | 0 | 0 | |
| Asistencia viajes locales | |||||||||||
| Inicio del programa | 4 | 8.3 | 9 | 18.8 | 19 | 39.6 | 15 | 31.3 | 1 | 2.1 | |
| Fin del programa | 32 | 66.7 | 11 | 22.9 | 5 | 10.4 | 0 | 0 | 0 | 0 | |
| Asistencia compras locales | |||||||||||
| Inicio del programa | 4 | 8.3 | 10 | 20.8 | 19 | 39.6 | 14 | 29.2 | 1 | 2.1 | |
| Fin del programa | 32 | 66.7 | 11 | 22.9 | 5 | 10.4 | 0 | 0 | 0 | 0 | |
Tabla 6 Cambio en la participación en roles sociales de la Escala de Estado Funcional posCOVID (PCFS) en los pacientes COVID-19 según pretest y postest del PRCP, Medellín 2021-2022
| Participación en roles sociales habituales | Limitación funcional | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| Ninguna | No significativa | Leve | Moderada | Grave | ||||||
| n | % | n | % | n | % | n | % | n | % | |
| Adaptación ocupacional | ||||||||||
| Inicio del programa | 3 | 6.3 | 15 | 31.3 | 15 | 31.3 | 15 | 31.3 | 0 | 0.0 |
| Fin del programa | 33 | 68.8 | 13 | 27.1 | 2 | 4.2 | 0 | 0.0 | 0 | 0.0 |
| Necesidad de evitar o reducir actividades ocupacionales | ||||||||||
| Inicio del programa | 0 | 0.0 | 18 | 37.5 | 15 | 31.3 | 15 | 31.3 | 0 | 0.0 |
| Fin del programa | 33 | 68.8 | 11 | 22.9 | 4 | 8.3 | 0 | 0.0 | 0 | 0.0 |
| Cuidado de familiares | ||||||||||
| Inicio del programa | 3 | 6.3 | 15 | 31.3 | 15 | 31.3 | 15 | 31.3 | 0 | 0.0 |
| Fin del programa | 35 | 72.9 | 8 | 16.7 | 5 | 10.4 | 0 | 0.0 | 0 | 0.0 |
| Problemas en las relaciones sociales | ||||||||||
| Inicio del programa | 0 | 0.0 | 14 | 29.2 | 17 | 35.4 | 17 | 35.4 | 0 | 0.0 |
| Fin del programa | 27 | 56.3 | 15 | 31.3 | 6 | 12.5 | 0 | 0.0 | 0 | 0.0 |
| Participación restringida en actividades sociales | ||||||||||
| Inicio del programa | 0 | 0.0 | 10 | 20.8 | 22 | 45.8 | 16 | 33.3 | 0 | 0.0 |
| Fin del programa | 24 | 50.0 | 18 | 37.5 | 6 | 12.5 | 0 | 0.0 | 0 | 0.0 |
Al analizar los síntomas del COVID-19 según el total de la escala PCFS, se identificó que al inicio del programa los síntomas por los cuales se deban evitar, reducir o en realizar en forma más lenta las actividades habituales pasaron de tener el 33.3% de los pacientes en estado de limitación funcional moderada a solo el 2.1% al final del programa. En el grupo de pacientes que presentaron limitación funcional leve por síntomas resultantes de COVID-19 sin experimentar limitaciones funcionales, pasaron de tener una proporción de 39.6% pacientes al inicio del programa a solo el 6.3% al final de este. El 31.3% de los pacientes al inicio del programa presentaban una limitación funcional leve frente a los síntomas resultantes de COVID-19 sin experimentar limitaciones funcionales, porcentaje que bajó a solo el 16.7% al finalizar el programa.
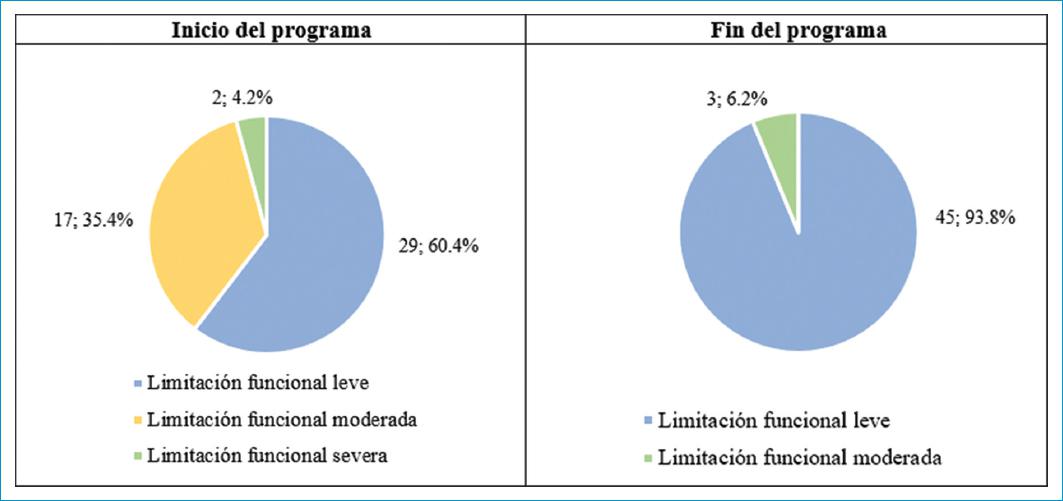
En el puntaje global de la escala al inicio del programa, el 60.4% de los pacientes con COVID-19 presentaban una limitación funcional leve y el 35.4% una limitación funcional moderada. Estos resultados cambiaron después de la intervención; al final del programa solo el 6.2% de los pacientes presentaban limitación funcional moderada y el 93.8% limitación funcional leve (Fig. 1).
Discusión
La mayoría de los pacientes de este estudio fueron calificados como posCOVID grave al momento del ingreso, con síntomas frecuentes, en orden decreciente, de dolores musculares, tos, fatigabilidad y depresión. La funcionalidad medida con la PCFS demostró que, al finalizar el PRCP, el 98.3% de los pacientes logró normalidad. La capacidad funcional aeróbica evaluada por la prueba de esfuerzo y medida en MET también se normalizó, pues se encontró que la mayoría de pacientes pasó de una clase funcional II de la New York Heart Association, a una clase funcional I. El reintegro laboral fue exitoso en todos los pacientes y la mayoría regresó a su labor habitual. No se presentaron complicaciones de importancia durante el desarrollo del PRCP y la adherencia fue alta.
Todo lo anterior demuestra que este PRCP integral, basado en ejercicio, fue efectivo y seguro en una población trabajadora en salud que presentó COVID-19, respecto a funcionalidad global, capacidad funcional aeróbica y reintegro laboral exitoso. Estos resultados de los programas de rehabilitación cardiaca han sido demostrados, con buenos niveles de evidencia en otras condiciones de salud cardiopulmonares, tales como enfermedad pulmonar obstructiva crónica20, enfermedad coronaria21 y falla cardiaca22.
En los pacientes posCOVID existen pocos estudios, similares al descrito en este artículo, que involucren población trabajadora en salud y que utilicen indicadores funcionales validados y prueba de esfuerzo para objetivar adecuadamente la capacidad funcional al inicio y final. En una revisión sistemática sobre las intervenciones de rehabilitación en pacientes posagudos de COVID-19 se encontraron 519 estudios primarios en los cuales se demostró mejoría en los síntomas (disnea, kinesiofobia, ansiedad, fuerza muscular, capacidad funcional y calidad de vida). Sin embargo, los estudios fueron muy heterogéneos, lo que no permitió una evidencia científica fuerte23.
La mayoría de estudios similares utilizan como medición de la capacidad aeróbica la prueba de 6 minutos, la cual es menos objetiva que la prueba de esfuerzo24. La prueba de esfuerzo es un estudio diagnóstico cardiopulmonar que amerita una tecnología específica y una formación especial para realizarla, por lo cual no es utilizada en la mayoría de los centros de rehabilitación cardiopulmonar como parte del paquete de atención integral.
Como fortaleza, este estudio es importante respecto a la evaluación específica de una población trabajadora de la salud posCOVID como enfermedad laboral, que tuvo acceso a un PRCP en el cual se realizó una prescripción integral de ejercicio terapéutico (aeróbico, respiratorio, fuerza, coordinación y equilibrio) según las normas de efectividad y seguridad dadas por los lineamientos internacionales16. El PRCP también incluyó acciones de terapia ocupacional, talleres de adaptación laboral y apoyo de psicología, los cuales facilitan el proceso de reintegro laboral, teniendo en cuenta que, inicialmente, la mayoría de pacientes tuvo deterioro funcional y alteraciones psicológicas. El taller de adaptación laboral es una metodología que facilita el reintegro laboral ya que prepara al trabajador en actividades y jornada similares a las de su ocupación habitual. No encontramos estudios similares de PCRC en trabajadores de la salud.
Este PRCP sigue el paradigma de la Clasificación internacional del funcionamiento que aborda, de manera integral, las consecuencias biopsicosociales de una condición en salud y que permite impactar no solamente en la morbimortalidad sino en la funcionalidad y en la participación social.
Una limitación de este estudio es que el grupo poblacional remitido al PRCP fue atendido en diversos centros hospitalarios de manera heterogénea, lo que no permite determinar variables como protocolos unificados de atención de urgencias y hospitalaria ni criterios de remisión. Otra limitación es no haber realizado un seguimiento de más largo plazo para ver el mantenimiento en los logros funcionales y evaluar las complicaciones tardías del posCOVID. El seguimiento posterior de estos pacientes ha permitido detectar, en otros estudios, persistencia sintomática por tiempos prolongados25,26.
Las implicaciones para la práctica de este estudio validan la aplicación y el desarrollo de PRCP integrales en pacientes con COVID-19. Se recomienda, para posteriores investigaciones, hacer ensayos clínicos controlados con el fin de evaluar diferentes intervenciones, desenlaces y seguimientos más prolongados. Los estudios observacionales también permitirán definir claramente la historia natural de esta enfermedad. Con estas investigaciones se podrían determinar las estrategias terapéuticas y de rehabilitación más efectivas y seguras. Otra de las implicaciones para la práctica fue la mejoría significativa en las dimensiones de actividades de la vida diaria, un poco menor en las actividades instrumentales y en la participación. Estos pacientes deberían continuar en un programa de intervención en su hogar para lograr estos resultados a más largo plazo.
Conclusiones
Este estudio cuasiexperimental evaluó 48 trabajadores de la salud con infección por COVID-19 que asistieron a un PRCP basado en ejercicio. Los principales factores de riesgo, en orden decreciente, fueron obesidad, dislipidemia e hipertensión arterial, similares a los de la población general. La mayoría de los pacientes fueron calificados al ingreso como severidad grave con complicaciones frecuentes como neumonía típica y alteraciones psicológicas (depresión, ansiedad y estrés postraumático). El PRCP involucró estrategias de readaptación al trabajo y de apoyo psicológico de acuerdo con las características sociolaborales y psicológicas de esta población. Además, fue seguro, tuvo buena adherencia y no hubo complicaciones durante su desarrollo. El 98.3% de los participantes mejoró su capacidad funcional medida en MET a través de prueba de esfuerzo, y gran parte mejoró en las actividades diarias. La reintegración laboral tuvo éxito en la mayoría.
En resumen, este programa demostró seguridad y eficiencia en mejorar la independencia funcional y la capacidad aeróbica, con reintegro laboral exitoso en la población descrita anteriormente. Sin embargo, el aporte más importante de este estudio fue documentar la creación de un programa de rehabilitación en una condición de salud nueva en la que no existía experiencia clínica ni estudios previos; se demostró, además, que son válidos los principios y estrategias fundamentales de la rehabilitación cardiopulmonar: la prescripción de ejercicio individualizado, el apoyo psicosocial, la educación y las estrategias de reintegro funcional y laboral.