Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista colombiana de Gastroenterología
Print version ISSN 0120-9957
Rev Col Gastroenterol vol.30 supl.1 Bogotá Dec. 2015
Guía de práctica clínica para la enfermedad por reflujo gastroesofágico
Clinical practice guideline for disease caused by gastroesophageal reflux
Albis C. Hani, MD,1 Andrés Galindo, MD,2 Ana Leguizamo, MD,3 Catalina Maldonado, MD,4 David Páramo H., MD,5 Valeria Costa, MD,3 Fernando Sierra A., MD,6 Marcela Torres Amaya, QF,7 Rodrigo Pardo, MD,8 William Otero R., MD,9 Luis Sabbagh, MD.10
1 Jefe unidad de gastroenterología y endoscopia digestiva, Hospital Universitario San Ignacio. Profesor de gastroenterología, Pontificia Universidad Javeriana. Bogotá-Colombia.
2 Asistente de búsquedas del Grupo Cochrane de Infecciones Transmisión Sexual. Bogotá-Colombia.
3 Profesor de gastroenterología, Pontificia Universidad Javeriana. Bogotá-Colombia.
4 Fellow primer año de gastroenterología y endoscopia digestiva, Pontificia Universidad Javeriana. Bogotá-Colombia.
5 Profesor facultad de Medicina, Universidad del Bosque. Bogotá-Colombia.
6 Jefe de gastroenterología y endoscopia digestiva, Hospital Universitario de la Fundación Santa Fe de Bogotá. Bogotá-Colombia.
7 Gerente editorial del Grupo Cochrane STI. Bogotá-Colombia.
8 Director del Instituto de Investigaciones Clínicas, facultad de Medicina, Universidad Nacional de Colombia. Bogotá-Colombia.
9 Profesor titular de medicina, Coordinador de Gastroenterología, Universidad Nacional de Colombia. Ex-presidente Asociación Colombiana de Gastroenterología, Ex-presidente Asociación Colombiana de Endoscopia Digestiva. Miembro honorario Sociedad Dominicana de Gastroenterología. Miembro Honorario Sociedad Venezolana de Endoscopia Digestiva, Gastroenterólogo, Clínica Fundadores.
10 Presidente de la Organización Panamericana de Gastroenterología, presidente de la Asociación Colombiana de Gastroenterología (ACG), expresidente de la ACED, director de posgrado de gastroenterología en la Fundación Universitaria Sánitas. Jefe unidad de gastroenterología, Clínica Colsánitas. Bogotá-Colombia.
Contacto: Dra. Albis Hani: albishani@gmail.com
Resumen
Objetivo: brindar una guía de práctica clínica basada en la evidencia más reciente para el diagnóstico y tratamiento del reflujo gastroesofágico teniendo en cuenta la efectividad y seguridad de las intervenciones dirigidas a pacientes, personal asistencial, administrativo y entes gubernamentales de cualquier servicio de atención en Colombia.
Materiales y métodos: esta guía fue desarrollada por un equipo multidisciplinario con apoyo de la Asociación Colombiana de Gastroenterología, el Grupo Cochrane ITS y el Instituto de Investigaciones Clínicas de la Universidad Nacional de Colombia. Se desarrollaron preguntas clínicas relevantes y se realizó la búsqueda de guías nacionales e internacionales en bases de datos especializadas. Las guías existentes fueron evaluadas en términos de calidad y aplicabilidad; 1 guía cumplió los criterios de adaptación, por lo que se decidió adaptar 3 preguntas clínicas. El Grupo Cochrane realizó la búsqueda sistemática de la literatura. Las tablas de evidencia y recomendaciones fueron realizadas con base en la metodología GRADE. Las recomendaciones de la guía fueron socializadas en una reunión de expertos con entes gubernamentales y pacientes.
Resultados: se desarrolló una guía de práctica clínica basada en la evidencia para el diagnóstico y tratamiento de pacientes con reflujo gastroesofágico en Colombia.
Conclusiones: el diagnóstico y manejo oportuno de los pacientes con ERGE contribuirá a disminuir la carga de la enfermedad en Colombia, así como de las enfermedades asociadas.
Palabras claves: Reflujo gastroesofágico, guías de práctica clínica, enfermedad de Barrett.
Abstract
Objective: To provide a clinical practice guideline with the latest evidence for diagnosis and treatment of gastroesophageal reflux for patients, caregivers, administrative and government bodies at all levels of care in Colombia.
Materials and Methods: This guide was developed by a multidisciplinary team with the support of the Colombian Association of Gastroenterology, Cochrane STI Group and Clinical Research Institute of the Universidad Nacional de Colombia. Relevant clinical questions were developed and the search for national and international guidelines in databases was performed. Existing guidelines were evaluated quality and applicability. One guideline met the criteria for adaptation, so the group decided to adapt 3 clinical questions. Systematic literature searches were conducted by the Cochrane Group. The tables of evidence and recommendations were made based on the GRADE methodology. The recommendations of the guide were socialized in a meeting of experts with government agencies and patients.
Results: An evidence-based Clinical Practice Guidelines for the diagnosis and treatment of gastroesophageal reflux was developed for the Colombian context.
Conclusions: The opportune detection and appropriate management of gastroesophageal reflux would contribute to the burden of the disease in Colombia and its associated diseases.
Keywords: Gastroesophageal reflux, clinical practice guidelines, Barrett’s disease.
ALCANCE
El propósito de esta guía es brindar al área de la salud la evidencia más reciente en cuanto a la efectividad y seguridad de las diferentes estrategias para el manejo de la enfermedad de reflujo gastroesofágico (ERGE) en cualquier servicio de atención del país. Esta guía de práctica clínica (GPC) está dirigida a los profesionales de la salud que atienden directamente a los pacientes con dispepsia en cualquier servicio de atención a nivel nacional y también indirectamente a aquellos que toman decisiones en salud tanto en el medio asistencial como las aseguradoras, los pagadores del gasto en salud y a quienes generan políticas en esta área. La guía está dirigida a médicos generales, médicos familiares, administradores en salud, médicos especialistas en salud pública, médicos internistas, médicos cirujanos, médicos gastroenterólogos y también pacientes adultos.
La guía está dirigida a la población colombiana mayor de 18 años, sin importar el régimen de aseguramiento al que pertenezca el paciente o si se encuentra asegurado o no. La guía desarrolló recomendaciones para el diagnóstico y tratamiento de pacientes mayores de 18 años con diagnóstico de enfermedad por reflujo gastroesofágico. La guía no cobija a pacientes con enfermedades sistémicas que puedan condicionar síntomas de ERGE y pacientes en gestación o lactancia.
INTRODUCCIÓN Y JUSTIFICACIÓN
La ERGE es una condición que se desarrolla cuando la regurgitación del contenido gástrico genera síntomas o complicaciones asociadas; esta es responsable de una de las causas más comunes de consulta médica en atención primaria (1). El diagnóstico de la ERGE puede estar basado en: 1. Presencia de síntomas típicos, 2. Demostración de reflujo gastroesofágico mediante estudios diagnósticos (endoscopia de vías digestivas altas, pHmetría con impedanciometría), y 3. Evidencia de injuria mucosa esofágica (endoscopia, histología) (2-4).
Estudios poblacionales han demostrado que, desde 1995, la prevalencia de síntomas semanales de ERGE se ha incrementado hasta en un 50% y que esta cifra se ha mantenido constante en los últimos años (1, 5). Al tratarse de una enfermedad crónica, conlleva consigo complicaciones asociadas dentro de las cuales se destaca la presencia de adenocarcinoma esofágico, en cuyo caso el padecer de la enfermedad aumenta 5 veces el riesgo de desarrollar esta condición neoplásica (1). Este riesgo y la presentación de otras complicaciones como las estenosis pépticas y esófago de Barret, han mejorado con el advenimiento de terapias inhibidoras de secreción ácida gástrica, dentro de las que encontramos los inhibidores de receptores H2 de histamina (ranitidina) e inhibidores de bomba de protones (omeprazol, esomeprazol, entre otros), con una amplia disponibilidad en el mercado mundial, al alcance de los pacientes (6).
Al tener en cuenta que el tratamiento farmacológico de esta condición está disponible al alcance de toda la población y sin requerimiento de prescripción médica, se hace necesario establecer una guía que ayude a identificar de manera adecuada a estos pacientes para determinar cuáles requieren estrategias diagnósticas y de tratamiento para el manejo de la enfermedad, y de la misma forma poder descartar otras entidades que tengan manifestaciones similares a esta, así como también establecer quienes se benefician de la valoración especializada.
A nivel mundial existe evidencia del manejo de esta enfermedad y con esta guía se pretende realizar el abordaje de esta entidad en nuestra población, y establecer esquemas diagnósticos y terapéuticos aplicables en nuestro medio que podrán ser implementados por el personal de salud competente.
MATERIALES Y MÉTODOS
El grupo desarrollador de la guía (GDG) estableció una metodología rápida para la elaboración de la misma. Para mayor información, la versión larga de la guía se encuentra en: http://www.gastrocol.com/. El GDG contó con la participación de expertos temáticos en gastroenterología, endoscopia, medicina interna, nutrición, química farmacéutica, salud pública y diseño de políticas. El GDG recibió apoyo por parte de la Asociación Colombiana de Gastroenterología, el Instituto de Investigaciones Clínicas de la Universidad Nacional de Colombia y el Grupo Cochrane STI; este último realizó la búsqueda sistemática de la literatura y la consecución de los estudios.
El GDG realizó una búsqueda sistemática de la literatura con el objeto de identificar todas las GPC nacionales e internacionales que abordaran el manejo de pacientes adultos con reflujo gastroesofágico. Se evaluó la calidad de las GPC recuperadas con el instrumento AGREE II (7). Una vez se obtuvo la calidad global de cada guía, se construyó una matriz de decisión que consideró el tipo de guía, fecha de publicación, concordancia de los objetivos y alcance de la misma (8). Con base en los resultados de la matriz de decisión, se consideró que 3 preguntas de la guía Manejo del paciente con enfermedad por reflujo gastroesofágico (ERGE). Guía de Práctica Clínica. Actualización 2007. Asociación Española de Gastroenterología, Sociedad Española de Medicina de Familia y Comunitaria y Centro Cochrane Iberoamericano era la adecuada para ser sometida a proceso de adaptación e incorporación de su evidencia al contexto colombiano.
Todas las preguntas a desarrollar (adaptadas o de novo) se estructuraron en formato PICO (población, intervención, comparación y desenlaces). El primer paso fue la búsqueda metódica de revisiones sistemáticas (RS) publicadas de las bases de datos especializadas hasta mayo de 2015. Las RS identificadas fueron evaluadas con la herramienta AMSTAR (9). En caso de no identificar revisiones sistemáticas de alta calidad, se procedió a la evaluación de estudios primarios utilizando la herramienta de riesgo de sesgos de Cochrane (10). La síntesis de los estudios seleccionados se realizó a través de la construcción de los perfiles de evidencia en www.guidleinedevelopment.org y los niveles de evidencia fueron graduados según la clasificación GRADE (alta, moderada, baja y muy baja) (11, 12).
NIVEL DE EVIDENCIA
Calidad Global de la evidencia GRADE

La graduación de la fuerza y dirección de cada recomendación se determinó con base en el nivel de evidencia y otras consideraciones adicionales que fueron revisadas en pleno por el GDG.

Las recomendaciones de la guía fueron socializadas en una reunión de expertos, entes gubernamentales y pacientes.
RECOMENDACIONES GENERALES
Pregunta 1: ¿cuál es la utilidad de las pruebas diagnósticas para el diagnóstico de pacientes con ERGE?
¿Cuál es la utilidad de las pruebas no invasivas para el diagnóstico de pacientes con ERGE?
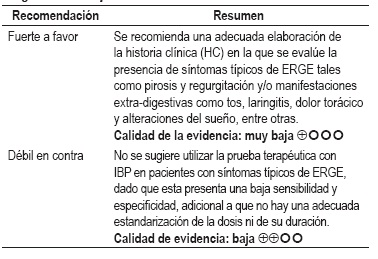
Una RS del 2006 evaluó la utilidad de la opinión clínica en el diagnóstico de la enfermedad con 4817 pacientes (42%) clasificados con ERGE. Para el grupo de médicos de atención primaria, 1459 de ellos informaron la precisión del médico de atención primaria en el diagnóstico de ERGE, siendo el número total de pacientes con ERGE 579 (40%); la sensibilidad del médico de atención primaria varió entre 67% y 95%, y la especificidad entre 25% y 52%. El LR + fue de 1,3 (IC 95% con rango de 1,2-1,4; p 0,39) y el LR negativo fue 0,66 (IC 95% con rango de 0,55-0,79; p 0,23) (13).
Una RS del 2005 evaluó la exactitud de un tratamiento inhibidor de la bomba de protones (IBP) como prueba de diagnóstico para la ERGE relacionada con dolor torácico no cardíaco e incluyó 6 ensayos clínicos aleatorizados (ECA). Se evidenció una sensibilidad de la respuesta clínica a los IBP de 80% (IC 95% con rango de 71%-87%) y una especificidad 74% (IC 95% con rango de 64%-83%) en comparación con el 19% (IC 95% con rango de 12%-29%) y 77% (IC 95% con rango de 62%-87%) en el grupo de placebo. La prueba con IBP mostró un OR de 19,35 (IC 95% con rango de 8,54-43,84) (14).
¿Cuál es la utilidad de la endoscopia de vías digestivas altas para el diagnóstico de pacientes con ERGE?

Una RS del 2014 tomada por la Guía del paciente con dispepsia 2015 de la Asociación Colombiana de Gastroenterología evaluó la utilidad de la endoscopia como estrategia inicial en pacientes con dispepsia no investigada (DNE) en Asia e incluyó 18 estudios observacionales prospectivos con 142802 pacientes (>16 años de edad) con DNE. Entre aquellos con cáncer y síntomas dispépticos, el 17% (IC 95% con rango de 10,9-29,0) fueron menores de 45 años de edad y el 3,0% (IC 95% con rango de 2,5%–3,5%) fueron menores de 35. La edad >35 años tuvo una precisión diagnóstica para malignidad mejor que la edad >45 años (DOR= 9,41, IC 95% con rango de 7,89–11,21 versus DOR= 3,5, IC 95% con rango de 2,32–5,27) (15). Calidad de la evidencia: muy baja. El GDG consideró tomar de forma indirecta la evidencia de los pacientes con dispepsia dado que no hubo evidencia clara actualizada en pacientes con reflujo gastroesofágico.
¿Cuál es la utilidad del monitoreo de pH esofágico en 24 horas para el diagnóstico de pacientes con ERGE?

Un consenso determinó que la monitorización ambulatoria de reflujo (pH o la impedancia + pH) es la única prueba que permite determinar la presencia de la exposición anormal del ácido esofágico, frecuencia de reflujo y la asociación de los síntomas con los episodios de reflujo. Realizado ya sea con una cápsula de telemetría (por lo general 48 h) o con catéter transnasal (24 h), la monitorización del pH tiene una excelente sensibilidad (77%-100%) y especificidad (85%-100%) en pacientes con esofagitis erosiva. Calidad de la evidencia: muy baja (16).
Pregunta 2: ¿cuál es la efectividad y seguridad de las intervenciones farmacológicas para la prevención de las recidivas en los pacientes con diferentes síndromes de la ERGE?
¿Cuál es la efectividad y seguridad de los antiácidos, alginatos y antagonistas H2 e IBP en pacientes con ERGE?

Una RS evaluó la efectividad de los antiácidos comparados con placebo en 1155 pacientes y se determinó la mejoría subjetiva (definida con la calificación del tratamiento de “bueno/excelente” o global de “mejor/mucho mejor”) después de 2–4 semanas de tratamiento. El aumento absoluto del beneficio (AAB) combinado del tratamiento antiácido sobre el placebo fue del 8% (IC 95% con rango de 0%–16%, p 0,06), el aumento relativo del beneficio (ARB) combinado fue de 0,11 (IC 95% con rango de 0,03-0,20) y el número necesario a tratar (NNT) fue de 13 (IC 95% con rango de 6–250). En esta misma RS se describen 2 ensayos que evidenciaron que los sujetos del grupo de los antiácidos eran menos propensos a tener episodios de acidez que requirieran antiácidos de rescate con OR 0,70 (IC 95% con rango de 0,59-0,84; p <0,0001) (17). Esta misma RS comparó el uso de la combinación alginato/antiácido contra el placebo, 3 de estos ensayos evaluaron la mejoría subjetiva después de 2 semanas de tratamiento (definido como autoevaluación de los pacientes con respuesta positiva, «mejor/mucho mejor» o «mejorado»): la AAB fue del 26% (IC 95% con rango de 12%–41%; p <0,001), el ARB fue de 0,60 (IC 95% con rango de 0,25-0,91) y el NNT fue de 4 (IC 95% con rango de 2–9). No se reportaron eventos adversos (EA). Calidad de la evidencia: muy baja (17).
Una RS del 2013 evaluó el tratamiento empírico de los pacientes con ERGE con diferentes estrategias terapéuticas (IBP, procinéticos, antagonistas H2). El RR para la remisión de la pirosis de IBP versus placebo fue de 0,37 (IC 95% con rango de 0,32-0,44), para ARH2 fue de 0,77 (IC 95% con rango de 0,60-0,99) y para los procinéticos fue de 0,86 (IC 95% con rango de 0,73-1,01). En una comparación directa, los IBP fueron más efectivos que los ARH2 con RR de 0,66 (IC 95% con rango de 0,60-0,73) y procinéticos con RR de 0,53 (IC 95% con rango de 0,32-0,87). Calidad de la evidencia: muy baja (18).
Una RS del 2010 evaluó 9 ECA que fueron analizados de forma diferenciada teniendo en cuenta comparaciones farmacológicas diferentes. Primer grupo: esomeprazol 40 mg versus omeprazol 20 mg, se evidenció el beneficio del esomeprazol con un RR de 1,14 (IC 95% con rango de 1,10–1,18). Segundo grupo: esomeprazol 40 mg versus pantoprazol, evaluaron 2 ECA en el contexto de la resolución de la esofagitis en manejo durante 4 semanas, se incluyeron un total de 3378 pacientes, y se evidenció el beneficio del esomeprazol con un RR de 1,04 (IC 95% con rango de 1,02–1,06). Tercer grupo: esomeprazol 40 mg versus lansoprazol, evaluaron 2 ECA en el contexto de la resolución de la esofagitis en manejo durante 4 semanas, se incluyeron un total de 2225 pacientes, y se evidenció el beneficio del esomeprazol con un RR de 1,12 (IC 95% con rango de 1,07–1,17). Calidad de la evidencia: baja (19).
¿Cuál es la efectividad y seguridad de la erradicación de H. pylori en los pacientes con ERGE?

Una RS del 2012 evaluó 10 ECA con mejoría de los síntomas de ERGE y esofagitis en pacientes tratados para la erradicación del H. pylori. En el grupo de ERGE, los estudios proporcionaron información sobre los síntomas de reflujo después del tratamiento H. pylori y no se presentaron diferencias en estos en comparación con el placebo, con OR de 0,81 (IC 95% con rango de 0,56-1,17). En el grupo de esofagitis por reflujo no se reportaron diferencias estadísticas (p = 0,59). Calidad de la evidencia: baja (20).
Manejo quirúrgico

Una RS del 2010 evaluó la calidad de vida de 461 pacientes llevados a manejo quirúrgico laparoscópico versus manejo médico evaluados al año con las escalas de calidad de vida SF-36 y EQ-5D. Se encontró un beneficio en el manejo quirúrgico según la escala SF-36 puesto que mostró una diferencia de puntajes de (SD) -4,78 (IC 95% con rango de -7,02 - -2,54) y según la escala EQ-5D mostró una diferencia de puntajes de (SD) -0,02 (IC 95% con rango de -0,07 - -0,02). Calidad de la evidencia: baja (21)
¿Cuál es la efectividad y seguridad de las intervenciones no farmacológicas para la prevención de las recidivas en los pacientes con diferentes síntomas de la ERGE?

Una RS incluyó 9 estudios que evaluaron la asociación entre la obesidad y el riesgo de ERGE. Se evidenció que las personas que tenían un índice de masa corporal (IMC) de 25 presentaron un OR de 1,43 (IC 95% con rango de 1,158–1,774; p = 0,001) y los pacientes con un IMC mayor a 30 (obesidad) presentaron un OR de 1,94 (IC 95% con rango de 1,468–2,566; p <0,001). Calidad de la evidencia: moderada (22).
Hasta el momento no existe evidencia que sustente que la suspensión de los cítricos y bebidas carbonatadas en pacientes con ERGE mejore su condición (23). Un estudio evaluó las bebidas alcohólicas comparadas con agua y su relación con el aumento del reflujo gastroesofágico, y evidenció que las bebidas alcohólicas aumentaron el reflujo en comparación con el agua (vino 23% [mediana], agua 12%, p <0,01; cerveza 25%, agua 11%, p <0,05). Calidad de la evidencia: moderada (24).
El estudio HUNT incluye 29610 individuos, de los cuales el 69% presentan ERGE, y refiere que las personas que utilizan medicamentos contra el reflujo al menos 1 vez a la semana y la suspensión del consumo de tabaco al día se asoció con una mejoría en ERGE de grave a ningún o menores síntomas con OR de 1,78 (IC 95% con rango de 1,07-2,97), en comparación con el consumo diario y persistente de tabaco (25). En algunas revisiones del tema, se ha considerado que más de la mitad de los pacientes con ERGE refieren empeoramiento de los síntomas cuando están estresados; se reporta que en varios de los estudios evaluados a los pacientes se les realizó una acidimetría esofágica y les tomaron muestras de cortisol en sangre antes, durante y tras la situación estresante, observando que el estímulo estresante aumenta los valores de cortisol en sangre y el estado de ansiedad. Calidad de la evidencia: muy baja (26).
¿Cuál es la utilidad de hacer vigilancia mediante endoscopia de tamizaje para prevenir el esófago de Barret y el adenocarcinoma de esófago en los pacientes con ERGE?

En relación con este tema, la Asociación Británica de Gastroenterología en su guía de Manejo y Diagnóstico de Barret de 2013 propone que el tamizaje para la detección endoscópica puede considerarse en:
1. Pacientes con síntomas de la ERGE crónicos
2. Múltiples factores de riesgo (por lo menos 3): edad de 50 años o más, raza blanca, género masculino, obesidad
3. Sin embargo, el umbral de múltiples factores de riesgo debe ser rebajado en presencia de antecedentes familiares incluyendo al menos un familiar de primer grado con esófago de Barret o antecedente de adenocarcinoma de esófago
Otros factores considerados como de riesgo son, por ejemplo, larga duración de los síntomas, aumento de la frecuencia de los síntomas, esofagitis anterior, hernia hiatal previa, estenosis esofágica o úlceras esofágicas (27).
¿Cuál es la utilidad de vigilar mediante endoscopias de tamización para prevenir el adenocarcinoma de esófago en los pacientes con esófago de Barret?

Una RS del 2010 evaluó 51 estudios que incluyeron 14109 pacientes y mostró una incidencia global de adenocarcinoma de esófago en esófago de Barret de 6,3/1000 personas año (IC 95% con rango de 4,7–8,4) (28). Otra RS del 2008 evaluó 47estudios y mostró una incidencia global de adenocarcinoma de esófago en esófago de Barret de 6,1/1000 personas año (IC9 5% con rango de 4,7–7,9). Cuando se excluyen en la valoración del estimador los carcinomas incidentes y la displasia de alto grado, esta tasa se reduce a 4,1/1000 personas año, y cuando se valoró la incidencia en estudios catalogados por los autores como de alta calidad, esta fue de 3,9/ 1000 personas año (29).
Una de las recomendaciones de la Sociedad Británica de Gastroenterología sugiere que todos los pacientes con esófago de Barret deben ser informados de las implicaciones de este diagnóstico, conocer los posibles beneficios de la detección precoz, la baja probabilidad que tienen de desarrollar un cáncer, la escasa efectividad de la endoscopia y el riesgo de morbimortalidad (30).
DECLARACIÓN DE CONFLICTOS DE INTERÉS
Los autores declaran no tener conflictos de interés, no estar involucrados como investigadores en ensayos clínicos en curso sobre el tema, y no haber recibido donaciones o beneficios por parte de los grupos interesados en las recomendaciones.
FUENTE DE FINANCIACIÓN
La presente guía fue desarrollada mediante un convenio de extensión entre la Asociación Colombiana de Gastroenterología y la facultad de Medicina de la Universidad Nacional.

REFERENCIAS
1. Rubenstein JH, Chen JW. Epidemiology of gastroesophageal reflux disease. Gastroenterol Clin North Am. 2014 Mar;43(1):1-14. [ Links ]
2. Vakil N. The Montreal Definition and Classification of Gastroesphageal Reflux disease: A global evidence based consensus. Am J Gastroenterol. 2006;101.1900-1920. [ Links ]
3. Armstrong D, Marshall JK, Chiba N, et al. Canadian association of gastroenterology GERD consensus group. Canadian consensus conference on the management of gastroesophageal reflux disease in adults update 2004. Can J Gastroenterol 2005;19:15-35. [ Links ]
4. DeVault KR, Castell DO. American College of Gastroenterology. Updated guidelines for the diagnosis and treatment of gastroesophageal reflux disease. Am J Gastroenterol. 2005;100:190-200. [ Links ]
5. Kahrilas PJ, Shaheen NJ, Vaezi MF, et al. American Gastroenterological Association Medical Position Statement on the management of gastro-esophageal reflux disease. Gastroenterology. 2008;135:1383-91. [ Links ]
6. Moayyedi P, Santana J, Khan M, Preston C, Donnellan C. Medical treatments in the short term management of reflux esophagitis. Cochrane Database of Systematic Reviews. 2007, Issue 2 Art. No.: CD003244. [ Links ]
7. AGREE C. INSTRUMENTO AGREE II. Instrumento para la evaluación de guías de práctica clínica (en línea) GuíaSalud. 2009. acceso 15 de abril de 2015. [ Links ]
8. Guía Metodológica para la elaboración de Guías de Práctica Clínica con Evaluación Económica en el Sistema General de Seguridad Social en Salud Colombiano. In: Ministerio de la Protección Social, Centro de Estudios e Investigación en Salud de la Fundación Santa Fe de Bogotá (editor). Bogotá, D.C., 2013. [ Links ]
9. Shea BJ, Grimshaw JM, Wells GA, Boers M, Andersson N, Hamel C, et al. Development of AMSTAR: A measurement tool to assess the methodological quality of systematic reviews. BMC Med Res Methodol. 2007;7(1):10. [ Links ]
10. Higgins JP, Green S. Cochrane handbook for systematic reviews of interventions: Wiley Online Library; 2008. acceso 15 de abril de 2015. [ Links ]
11. Brozek JL, Akl EA, Alonso-Coello P, Lang D, Jaeschke R, Williams JW, et al. Grading quality of evidence and strength of recommendations in clinical practice guidelines. Part 1 of 3. An overview of the GRADE approach and grading quality of evidence about interventions. Allergy. 2009;64(5):669-77. [ Links ]
12. Guyatt GH, Oxman AD, Vist GE, Kunz R, Falck-Ytter Y, Alonso-Coello P, et al. GRADE: An emerging consensus on rating quality of evidence and strength of recommendations. BMJ. 2008;336(7650):924-6. [ Links ]
13. Moayyedi P, Talley NJ, Fennerty MB, Vakil N. Can the clinical history distinguish between organic and functional dyspepsia? JAMA. 2006 Apr 5;295(13):1566-76. [ Links ]
14. Wang WH, Huang JQ, Zheng GF, Wong WM, Lam SK, Karlberg J, et al. Is proton pump inhibitor testing an effective approach to diagnose gastroesophageal reflux disease in patients with no cardiac chest pain?: A meta-analysis. Arch Intern Med. 2005;165:1222-8. [ Links ]
15. Chen SL, Gwee KA, Lee JS, Miwa H, Suzuki H, Guo P, Hao YT, Chen MH. Systematic review with meta-analysis: Prompt endoscopy as the initial management strategy for uninvestigated dyspepsia in Asia. Aliment Pharmacol Ther. 2015 Feb;41(3):239-52. [ Links ]
16. Sifrim D, Castell D, Dent J, Kahrilas PJ. Gastro-esophageal reflux monitoring: Review and consensus report on detection and definitions of acid, non-acid, and gas reflux. Gut. 2004 Jul;53(7):1024-31. Review. [ Links ]
17. Tran T, Lowry AM, El-Serag HB. Meta-analysis: the efficacy of over-the-counter gastro-esophageal reflux disease therapies. Aliment Pharmacol Ther. 2007 Jan 15;25(2):143-53. [ Links ]
18. Sigterman KE, van Pinxteren B, Bonis PA, Lau J, Numans ME. Short-term treatment with proton pump inhibitors, H2-receptor antagonists and prokinetics for gastro-esophageal reflux disease-like symptoms and endoscopy negative reflux disease. Cochrane Database Syst Rev. 2010 May 31;5:CD002095. [ Links ]
19. Cohen H, Tomasso G, Luisa Cafferata M, Zapata C, Sharma P, Armstrong D, Moraes-Filho JP, Blasco C, Corti R, Estape G, Leite Luna L, Ortuño R, Sakai P, Salis G, Taullard D, Trakal E, Valdovinos M, Vergara M, Gónzalez O. Latin american consensus on gastroesophageal reflux disease: An update on therapy. Gastroenterol Hepatol. 2010 Feb;33(2):135-47. [ Links ]
20. Saad AM, Choudhary A, Bechtold ML. Effect of Helicobacter pylori treatment on gastroesophageal reflux disease (GERD): Meta-analysis of randomized controlled trials. Scand J Gastroenterol. 2012 Feb;47(2):129-35. [ Links ]
21. Wileman SM, McCann S, Grant AM, Krukowski ZH, Bruce J. Medical versus surgical management for gastro-esophageal reflux disease (GERD) in adults. Cochrane Database Syst Rev. 2010 Mar 17;(3):CD003243. [ Links ]
22. Hampel H, Abraham NS, El-Serag HB. Meta-analysis: Obesity and risk for gastroesophageal reflux disease and its complications. Ann Intern Med. 2005;143:199-211. [ Links ]
23. Nilsson M, Johnsen R, Ye W, Hveem K, Lagergren J. Lifestyle related risk factors in the etiology of gastro-esophageal reflux. Gut. 2004 Dec;53(12):1730-5. [ Links ]
24. Pehl C, Wendl B, Pfeiffer A. White wine and beer induce gastro-esophageal reflux in patients with reflux disease. Aliment Pharmacol Ther. 2006 Jun 1;23(11):1581-6. [ Links ]
25. Ness-Jensen E, Lindam A, Lagergren J, Hveem K. Tobacco smoking cessation and improved gastroesophageal reflux: A prospective population-based cohort study: the HUNT study. Am J Gastroenterol. 2014 Feb;109(2):171-7. [ Links ]
26. Bujanda L, Cosme A, Muro N, Gutiérrez-Stampa M. Influencia del estilo de vida en la enfermedad por reflujo gastroesofágico. Med Clin (Barc). 2007;128(14):550-4. [ Links ]
27. Internal Clinical Guidelines Team (UK). Dyspepsia and Gastro-Esophageal Reflux Disease: Investigation and Management of Dyspepsia, Symptoms Suggestive of Gastro-Esophageal Reflux Disease, or Both. London: National Institute for Health and Care Excellence (UK); 2014 Sep. National Institute for Health and Clinical Excellence: Guidance. [ Links ]
28. Sikkema M, de Jonge PJ, Steyerberg EW, Kuipers EJ. Risk of esophageal adenocarcinoma and mortality in patients with Barrett's esophagus: A systematic review and meta-analysis. Clin Gastroenterol Hepatol. 2010 Mar;8(3):235-44. [ Links ]
29. Yousef F, Cardwell C, Cantwell MM, Galway K, Johnston BT, Murray L. The incidence of esophageal cancer and high-grade dysplasia in Barrett's esophagus: A systematic review and meta-analysis. Am J Epidemiol. 2008 Aug 1;168(3):237-49. [ Links ]
30. British Society of Gastroenterology. Guidelines for the diagnosis and management of Barrett' columnar-lined esophagus. A Report of the Working Party of the British Society of Gastroenterology, Noviembre de 2005. Disponible en: http://www.bsg.org.uk. acceso 15 de abril de 2015. [ Links ]












