Introducción
La hipertensión arterial (HTA) es un factor de riesgo mayor para enfermedad ateroesclerótica y cardiovascular (1). Aunque la definición clásica se basa en las mediciones de la presión arterial (PA) en el consultorio, estas pueden no reflejar los verdaderos valores de la PA en el transcurso del día, debido a diferentes factores, como son: i) errores de medición e interpretación, ii) variación en el ciclo circadiano y ante esfuerzos físicos, iii) influencias del estado emocional, y iv) el efecto de agentes externos (2,3). Por estas razones, se considera que el monitoreo ambulatorio de la presión arterial 24 h (MAPA 24 h) es el mejor método diagnóstico de HTA, por ser el más válido, preciso y costo-efectivo; además, porque se relaciona con daño de órgano blanco y eventos cardiovasculares futuros (4,5). Sin embargo, el MAPA 24 h no está uniformemente recomendado en las guías de práctica clínica y no siempre se encuentra disponible (4,5).
El sistema cardiovascular responde con adaptaciones centrales y periféricas a diferentes intensidades de esfuerzo físico (6). Una alteración de dichas adaptaciones puede llevar a una respuesta hipertensiva al ejercicio (RHE), la cual ha sido relacionada con anomalías estructurales y funcionales tempranas del sistema cardiovascular (7-10), como son: i) alteraciones del barorreflejo arterial (9),
ii) trastornos en la regulación del tono vascular de las arteriolas (7,8) y iii) rigidez arterial (7,9). Para evaluar la RHE se han utilizado diferentes protocolos de ejercicio en términos del tipo, duración e intensidad del esfuerzo físico (9,11-13), como la prueba del escalón de Dundee (9,12,14-16). La RHE se relaciona con el desarrollo de HTA en el futuro (13,16-18), daño de órgano blanco (8,10,19,20), morbilidad cardiovascular (21,22) y mortalidad por todas las causas (12,23).
La prueba del escalón de Dundee es una prueba de ejercicio que tiene la ventaja de utilizar un esfuerzo submáximo. Es de fácil aplicación en un corto período de tiempo, es reproducible y de bajo costo, y tiene la posibilidad de realizarse en un consultorio (9,11,14,24). Sin embargo, la evidencia de su valor diagnóstico para detectar la presencia de HTA de reciente aparición es limitada (24). Por tal razón, el objetivo de este trabajo fue evaluar las características operativas en términos de sensibilidad, especificidad, valor predictivo positivo (VPP), valor predictivo negativo (VPN), razón de probabilidades de la prueba positiva (LR+) y negativa (LR-) de la RHE en una prueba submáxima de ejercicio en escalón para detectar la presencia de HTA.
Materiales y métodos
Se realizó un estudio transversal para evaluar la validez de una prueba diagnóstica: prueba de esfuerzo submáximo en escalón o prueba del escalón de Dundee (9,11,24). Se incluyeron 124 pacientes, quienes fueron remitidos a un centro especializado de cardiología para la realización de un MAPA 24h.
Sujetos
Se incluyeron personas de ambos sexos, con edades entre 40 y 60 años, de quienes se tenía sospecha de HTA por las cifras de PA en el consultorio o por la presencia de síntomas y que fueron remitidos para la realización de un MAPA 24 h. Se excluyeron aquellas personas que recibían medicamentos para tratar la HTA, con limitación mental, cognitiva o neurológica, quienes se encontraban en embarazo, tenían alguna contraindicación para realizar ejercicio, presentaban alguna alteración musculoesquelética que impidiera la realización de la prueba del escalón, con infecciones agudas y crónicas como VIH/SIDA, arritmias no controladas, enfermedad arterial periférica grave, enfermedad coronaria o cerebrovascular reciente, estenosis aórtica grave, insuficiencia cardiaca descompensada, embolia pulmonar y PA mayor de 200/110 mmHg.
Prueba de esfuerzo submáximo en escalón (prueba del escalón de Dundee)
La prueba de esfuerzo submáximo en escalón se realizó en un ambiente controlado a una temperatura de 23 ºC. Antes de la prueba, a cada paciente se le hizo un examen físico y la medición de las variables antropométricas (25). Luego de un período de reposo de cinco minutos en la posición sentada, se les midió la presión arterial sistólica (PAS) y la presión arterial diastólica (PAD) de reposo con el método auscultatorio (5), para lo que se usó un esfigmomanómetro de mercurio Welch Allyn 7670-10 (Welch Allyn, New York, EEUU). Se tomó también la frecuencia cardiaca (FC) en reposo, con un pulsómetro Polar FT1 (Polar, Oulu, Finlandia).
Posteriormente se realizó la prueba de esfuerzo submáximo en escalón, que consistía en subir y bajar ininterrumpidamente por dos minutos un banco de madera de 17,5 cm de alto, 60 cm de largo y 30 cm de ancho, a un ritmo de 23 ciclos por minuto guiados por el sonido de un metrónomo FMT-60 (Fzone, Shenzhen, China) (9,11,24). Los pacientes estuvieron todo el tiempo con el esfigmomanómetro de mercurio y el pulsómetro; los investigadores se cercioraron de que permanecieran con el brazo relajado al lado del tronco. Inmediatamente al finalizar los dos minutos de esfuerzo se midió la FC de esfuerzo submáximo (FC submáx), la PAS de esfuerzo submáximo (PAS submáx) y la PAD de esfuerzo submáximo (PAD submáx) en la posición de pie. Finalmente, luego del primer y tercer minuto de recuperación, se midió la FC y PA en la posición sentada. Todos los pacientes pudieron completar los dos minutos de la prueba sin ninguna complicación. Se calculó la intensidad del esfuerzo realizado a partir de la FC máxima teórica esperada (26) y la FC de reserva. Se definió que existía una RHE si la PAS submáx era igual o mayor de 150 mmHg (9), debido a que este punto de corte durante las etapas iniciales del protocolo de Bruce en banda rodante (intensidad baja a moderada) (27) se asocia con un mayor daño de órganos blanco (28) y la presencia de HTA según el MAPA 24 h (29).
Monitoreo ambulatorio de la presión arterial de 24 horas
A cada paciente se le instaló un dispositivo para el MAPA 24 h: Mobil-O-Graph® NG (IEM, Stolberg, Alemania) o Custo-Screen® (Custo med, Ottobrunn, Alemania). Ambos equipos han sido validados y utilizan el método de medición oscilométrico (30,31). Se utilizaron brazaletes acordes al diámetro del brazo en la extremidad no dominante; la PA fue medida cada 15 minutos en el día (6:00 h - 22:00 h) y cada 30 minutos en la noche (22:00 h - 6:00 h). Se consideraron registros satisfactorios todos aquellos que cumplieran con mínimo 20 tomas en el día y 7 en la noche. Posteriormente se descargó cada registro en la base de datos institucional.
Se definió la presencia de HTA si el promedio de 24 horas de la PAS fue mayor a 130 mmHg y de la PAD fue mayor a 80 mmHg, y de igual modo si el promedio diurno de la PAS fue mayor de 135 mmHg y de la PAD fue mayor de 85 mmHg o si las cargas de presión fueron mayores al 30 % (porcentaje de las lecturas en que la PAS o PAD excedió los límites de 135/80 mmHg en tomas diurnas y 125/70 mmHg en tomas nocturnas) (32). El cardiólogo experto en HTA, encargado de hacer la interpretación del examen, desconocía el resultado de la prueba de esfuerzo submáximo en escalón.
Análisis estadístico
Se calculó un tamaño de muestra de 129 pacientes. Se tuvo en cuenta una sensibilidad del 80 %, una razón de enfermos y no enfermos de 2, una confianza del 95 % y una precisión del 12 %. Se utilizó el programa Epidat versión 4.2 (Xunta de Galicia, OPS-OMS, Universidad CES).
Inicialmente se realizó un análisis exploratorio de los datos. Para la evaluación de las características operativas de la RHE, con el fin de detectar la presencia de HTA, se calculó la sensibilidad, especificidad, VPP, VPN, LR+ y LRcon sus respectivos intervalos de confianza del 95 %.
Para todos los análisis se empleó el programa IBM® SPSS® Statistics, versión 21.0 (IBM, New York, Estados Unidos).
Aspectos éticos
El estudio fue aprobado por el Comité de Ética de la Facultad de Medicina de la Universidad de Antioquia. Previo a la instalación de los equipos para la evaluación diagnóstica se obtuvo el consentimiento informado. Se tuvieron en cuenta los principios de la declaración de Helsinki (33).
Resultados
En el período de inclusión de los participantes se realizaron 723 MAPA 24 h, correspondientes a pacientes con edades entre 40 y 60 años remitidos por sospecha de HTA; no obstante, 567 tenían criterios de exclusión por su historia clínica. En la Figura 1 se muestra el proceso de inclusión de los participantes al estudio. Finalmente se incluyeron 124 pacientes, quienes tenían un promedio de edad de 50,5 ± 5,9 años; el 54 % (n = 67) fueron mujeres (Tabla 1).
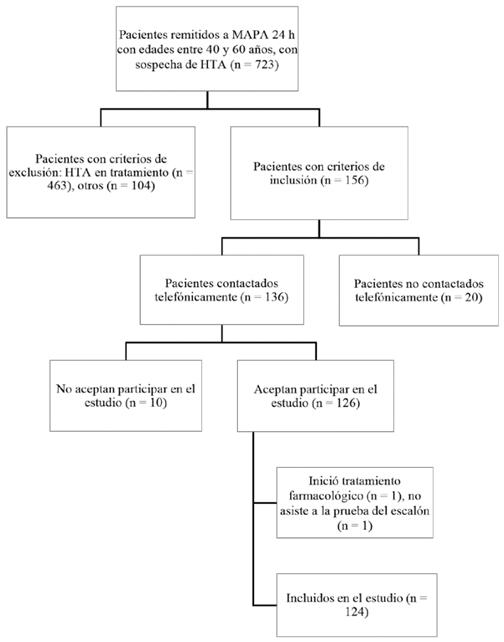
HTA: hipertensión arterial; MAPA 24 h: monitoreo ambulatorio de presión arterial de 24 horas. Fuente: creación propia
Figura 1: Flujograma que muestra el proceso de inclusión de los participantes al estudio.
Tabla 1: Características demográficas, antropométricas y clínicas de los pacientes incluidos en el estudio

*IMC: índice de masa corporal; †FC: frecuencia cardiaca; ‡PAS: presión arterial sistólica; §PAD: presión arterial diastólica. Fuente: creación propia
Entre los pacientes incluidos, al 78,2 % (n = 97) se le hizo el diagnóstico de HTA, definida a partir del MAPA 24 h (Tabla 2). Con relación a la clasificación de los tipos de HTA, se encontró que el 0,8 % (n = 1) tenía HTA sistólica, el 30,6 % (n = 38) HTA diastólica, el 46,8 % (n = 58) HTA sistodiastólica, el 8,1 % (n = 10) hipertensión de bata blanca, y el 13,7 % (n = 17) fue clasificado con cifras de PA normales.
Entre los participantes, el 57,3 % (n = 71) tuvo una RHE (Tabla 2). Durante la prueba de esfuerzo submáximo en escalón se observó un incremento promedio de la FC de 38,3 ± 12,3 latidos/ minuto. Dicho incremento corresponde, en promedio, al 67,5 ± 8,4 % de la FC máxima teórica y al 41 ± 13,6 % de la FC de reserva (Tabla 2).
Tabla 2: Resultados de la prueba de esfuerzo submáximo en escalón y monitoreo ambulatorio de la presión arterial de 24 horas

*FC: frecuencia cardiaca; †PAS: presión arterial sistólica; ‡PAD: presión arterial diastólica Fuente: creación propia
La RHE tuvo una baja sensibilidad, especificidad, VPN y LR+, y un alto VPP y LR-, para detectar la presencia de HTA (Tabla 3).
Tabla 3: Características operativas de la respuesta hipertensiva al ejercicio con la prueba de esfuerzo submáximo en escalón
| Característica | Valor | IC 95 % |
|---|---|---|
| Sensibilidad (%) | 59,8 | 49,5 - 70,1 |
| Especificidad (%) | 51,9 | 31,2 - 72,6 |
| VPP (%)* | 81,7 | 72 - 91,4 |
| VPN (%)† | 26,4 | 13,6 - 39,2 |
| Prevalencia (%) | 78,2 | 70,6 - 85,9 |
| LR+‡ | 1,2 | 0,8 - 1,9 |
| LR-§ | 0,8 | 0,5 - 1,2 |
*VPP: valor predictivo positivo; †VPN: valor predictivo negativo; ‡LR+: razón de verosimilitud positiva; §LR-: razón de verosimilitud negativa. Fuente: creación propia
Discusión
Entre los principales hallazgos de este estudio se encuentran: i) la frecuencia de HTA diagnosticada por MAPA 24 h fue del 78,2 %, ii) entre los participantes el 57,3 % presentó una RHE y iii) la RHE (PAS submáx igual o mayor de 150 mmHg) durante la prueba de esfuerzo submáximo en escalón no mostró buenas características operativas para detectar la presencia de HTA en adultos de edad media con sospecha de alteraciones de la PA.
La RHE durante el esfuerzo físico ha sido utilizada ampliamente para evaluar el pronóstico de diferentes desenlaces clínicos (10,12,16,21,23). No obstante, los estudios que evaluaron la capacidad diagnóstica de la RHE para detectar la presencia de HTA de reciente inicio son limitados (24,29).
En la investigación de Lim et al. se evaluó si la RHE durante una prueba de esfuerzo submáximo en escalón tenía mejores características operativas para detectar la presencia de HTA que la medición de la PA ocasional en el consultorio (24). En este estudio, una PAS mayor de 180 mmHg luego de la prueba de esfuerzo submáximo en escalón tuvo una sensibilidad del 80 %, especificidad del 59 % y VPP del 76 % (24), hallazgos diferentes a los resultados reportados en nuestro estudio. Es posible que la mayor sensibilidad observada en el estudio de Lim et al., comparada con lo reportado por nosotros, sea explicada por un sesgo de espectro (24). El sesgo de espectro se pudo presentar por la inclusión de pacientes en el extremo superior de la gravedad de la enfermedad (24), con cifras de PA mayores a los valores que recomiendan las guías cuando se sospecha la presencia de HTA (5). El sesgo de espectro descrito limita la posibilidad de generalizar los resultados.
En el estudio de Lim et al. también observamos otras limitaciones metodológicas, como el no reporte de cegamiento del resultado de la prueba de esfuerzo submáximo en escalón a quien interpretó el MAPA 24 h y la inclusión de pacientes que ya recibían tratamiento farmacológico para HTA (alrededor de un tercio de todos los pacientes incluidos), lo que puede afectar tanto la respuesta de la PAS al ejercicio, particularmente los ß-bloqueadores (34), como la frecuencia de HTA definida por el MAPA 24 h (24). Las limitaciones descritas, así como las especificaciones del protocolo utilizado, podrían explicar las disimilitudes de las características operativas observadas entre dicha investigación y nuestros resultados.
El trabajo de Schultz et al. evaluó la relación entre la RHE durante el protocolo de Bruce en banda rodante y la presencia de HTA confirmada por un MAPA 24 h, en un estudio transversal que incluyó 100 pacientes sin enfermedad coronaria y quienes fueron remitidos para una prueba de esfuerzo con ejercicio diagnóstica (29). A partir de las curvas de las características operativas del receptor (ROC, por sus siglas en inglés), se encontró que el punto de corte óptimo de la PAS durante el ejercicio para predecir la presencia de HTA fue de 144 mmHg en la etapa 1 (sensibilidad del 71 % y especificidad del 68 %) y 156 mmHg en la etapa 2 (sensibilidad del 76 % y especificidad del 55 %) del protocolo de Bruce (29). También reportaron que una PAS mayor de 150 mmHg en la etapa 1 o etapa 2 del protocolo de Bruce se asocia con la presencia de HTA (OR = 4,83; IC 95 % 1,62 a 14,39; valor p = 0,005), independiente de la edad, el sexo y las cifras de PA en el consultorio (29). En este estudio la frecuencia de HTA fue del 54 % (29).
La investigación de Schultz et al. (29) presenta algunas limitaciones metodológicas que afectan la validez interna e impiden generalizar los resultados. Una de ellas es que, a diferencia de nuestro estudio, en este trabajo se incluyeron pacientes remitidos para una prueba de esfuerzo con ejercicio diagnóstica por presentar dolor de pecho y no por un hallazgo de cifras de PA elevadas en el consultorio (29). Este es un mecanismo de inclusión no habitual para la evaluación de pacientes con sospecha de HTA. Este aspecto pudo haber generado un sesgo de selección, por incluir pacientes con dolor de pecho y posiblemente un alto riesgo cardiovascular. Una segunda limitación es que algunos de los pacientes incluidos ya tenían el diagnóstico de HTA y recibían tratamiento farmacológico (29), y una tercera es el no reporte de cegamiento del resultado de la prueba de esfuerzo con ejercicio a quien interpretó el MAPA 24 h (29).
Además, se hizo un análisis de las cifras de la PA en cada etapa del protocolo de Bruce sin tener en cuenta la intensidad relativa que le correspondía a cada paciente (29). La intensidad depende de la condición física de cada persona y, si bien la etapa 1 y la etapa 2 del protocolo de Bruce pueden corresponder a una intensidad entre baja a moderada (27), no siempre se puede generalizar. La realización de una prueba de esfuerzo con ejercicio con un protocolo de Bruce no siempre está disponible y podría ser poco práctica como método de tamización (27). Las características operativas de la RHE reportadas en este estudio para detectar la presencia de HTA pueden estar sesgadas por las limitaciones metodológicas descritas.
En el escenario de diagnóstico la RHE también ha sido utilizada para detectar pacientes con hipertensión enmascarada, debido a las dificultades clínicas que implica la identificación de estas personas (35,36). La hipertensión enmascarada es una condición clínica importante, frecuente (15 % en personas aparentemente sanas y 30 % en pacientes de alto riesgo) (37,38), aún no investigada ampliamente y que se asocia con hipertrofia ventricular izquierda (36,39) y un aumento en el riesgo de HTA sostenido en el futuro (13,17,18) y de mortalidad (38), independientemente de las cifras de PA en el consultorio.
La hipertensión enmascarada es definida por la presencia de valores normales en el consultorio, pero altas en el ámbito ambulatorio (38). Se ha reportado que una RHE ante un esfuerzo de baja intensidad se asocia a hipertensión enmascarada (35,36). Los pacientes con hipertensión enmascarada presentan un mayor incremento en la PAS durante el ejercicio (35). Entre los pacientes con una RHE ante un esfuerzo máximo, que no reciben tratamiento farmacológico, se presentó una PAS mayor a 175 mmHg a una intensidad baja en cicloergómetro. Hubo una sensibilidad del 74 % y especificidad del 67 % para detectar la presencia de hipertensión enmascarada, la cual estuvo presente en el 56 % de los pacientes incluidos (35). Sin embargo, los resultados de este estudio (35), al igual que otros trabajos (36), no se pueden comparar con nuestros hallazgos, debido al planteamiento de objetivos diferentes y a que la población de estudio estuvo circunscrita a pacientes en quienes se identificó una RHE ante un esfuerzo máximo, y el desenlace fue la presencia de hipertensión enmascarada y no la identificación de HTA de reciente inicio.
A diferencia de los estudios de diagnóstico realizados hasta el momento, nuestra investigación tiene algunas fortalezas, a saber: i) se planteó un diseño metodológico a priori que incluyó pacientes con sospecha de HTA, como ocurre en el escenario clínico; ii) en la escritura del artículo se siguieron las recomendaciones de Standards for Reporting Diagnostic Accuracy (STARD, por sus siglas en inglés) (40); iii) en comparación con otros trabajos (24,29), nuestra pregunta de investigación puede ser clasificada en un mayor nivel, que corresponde a una fase III dentro de los estudios de diagnóstico (41); iv) hubo cegamiento de los resultados e independencia entre quién realizó la prueba diagnóstica e interpretó el estándar de oro; v) la inclusión de pacientes con sospecha de HTA de reciente inicio sin recibir aún tratamiento farmacológico; y vi) la decisión de realizar el MAPA 24 h no estuvo influenciada por el resultado de la prueba de esfuerzo submáximo en escalón.
Limitaciones
Por otro lado, nuestro estudio también presenta algunas limitaciones, entre ellas: i) la alta frecuencia de pacientes con HTA, lo que puede explicar un alto VPP, a pesar de una baja sensibilidad, especificidad, LR+ y alto LR-; ii) uso de una menor duración de la prueba de esfuerzo submáximo en escalón, lo que pudo influir en la intensidad relativa para cada paciente y en la activación de los mecanismos adaptativos cardiovasculares; iii) actualmente se sabe que existen diferencias fenotípicas hemodinámicas entre los pacientes con HTA, independiente de las cifras de PA (42,43); desconocemos si nuestros resultados son consistentes según el fenotipo hemodinámico; iv) mayor proporción de pacientes incluidos fueron clasificados con HTA diastólica y sistodiastólica, posiblemente debido a la selección de adultos de edad media. No sabemos si nuestros resultados difieren en adultos mayores donde predomina la HTA sistólica aislada.
Finalmente, teniendo en cuenta que las adaptaciones cardiovasculares ante el esfuerzo físico pueden ser diferentes según la edad, sexo, etnia, composición corporal, condición física cardiorespiratoria, fenotipo hemodinámico hipertensivo y consumo de tabaco (6,43,44), se requieren estudios de diagnóstico que evalúen las características operativas de la RHE para detectar la presencia de HTA en otros contextos clínicos.
Conclusiones
La RHE durante un esfuerzo submáximo en escalón no presenta buenas características operativas para detectar la presencia de HTA de reciente inicio en individuos de edad media, de ambos sexos, con sospecha de alteraciones de la PA, pero sin enfermedad cardiovascular; por tal razón, no se recomienda como método de diagnóstico.














