Introducción
La tuberculosis (TB) es una enfermedad infecciosa crónica causada por el Mycobacterium tuberculosis, la cual puede afectar cualquier órgano o tejido. Sin embargo, la forma más común de la enfermedad es la pulmonar, cuando la infección afecta órganos diferentes al pulmón, esta se denomina tuberculosis extrapulmonar, la localización más frecuente de esta forma de la enfermedad es la pleural, seguida por la ganglionar 1. La enfermedad se transmite por contacto estrecho de persona a persona, mediante la inhalación de microgotas infecciosas con la presencia de uno a tres bacilos tuberculosos 2. Cuando la enfermedad se presenta, los síntomas como tos, fiebre, sudores nocturnos y pérdida de peso pueden ser leves por muchos meses, como resultado, los pacientes tardan en buscar atención médica y en el ínterin transmiten la bacteria a otros. A lo largo de un año, un enfermo con tuberculosis puede infectar a unas 10 a 15 personas por contacto estrecho. Si no reciben el tratamiento adecuado, hasta dos terceras partes de los enfermos con tuberculosis mueren 3.
En la actualidad seis países representan el 60% del total de casos de TB en el mundo, 33% corresponde a Sudáfrica, 27% de casos en la India, seguidos por Indonesia, China, Filipinas y Pakistán. Se estima que en el año 2020 enfermaron de tuberculosis 9,9 millones de personas a nivel mundial, con un estimado de 5,5 millones muertes por esta causa, entre las cuales 214.000 fueron en coinfección con VIH, para el mismo año en las Américas se identificaron 291.000 casos 4.
En los últimos diez años en Colombia se ha observado una tendencia al incremento en el número de casos debido a la mejora en la búsqueda de sintomáticos respiratorios y a la implementación de técnicas de diagnóstico molecular. En el año 2020 se reportó una disminución en el número de casos debido al impacto directo de la COVID 19 reportando 12.582 casos, con una incidencia de 26.7 casos por cada 100 mil habitantes, constituyéndose en el quinto país de las Américas con mayor carga de la enfermedad, los departamentos que reportaron mayor número de casos fueron Antioquía, Valle del Cauca, Bogotá y Santander 5. En el país, la tuberculosis afecta principalmente a los hombres en un 65.8%, comparado con un 34.2% en mujeres y se concentra en población adulta laboralmente activa, con edades comprendidas entre los 29 a 59 años, en quienes se diagnostica cerca del 46% de los casos. En cuanto a la mortalidad por tuberculosis, el país, reporta un estimado de mil muertes anuales, con una tasa de 2.0 muertes por 100 mil habitantes, constituyéndose en un evento prioritario y de relevancia importante para la salud pública 6. En Boyacá para el año 2019 se reportaron 149 casos, siendo una de las entidades territoriales que concentra un menor número de casos junto con Amazonas, Putumayo, Vaupés, Guaviare, pero con una alta letalidad 5. Es importante tener en cuenta que estos departamentos presentan zonas rurales o rurales dispersas con bajo acceso a tecnologías de diagnóstico molecular, como es el caso para el departamento de Boyacá en el período del presente estudio.
La adherencia terapéutica se define como “el grado en que el comportamiento de una persona- tomar los medicamentos, seguir un régimen alimentario y ejecutar cambios del modo de vida-corresponden con las recomendaciones acordadas de un prestador de asistencia sanitaria” 6. Las causas de la no adherencia al tratamiento se han asociado clásicamente a factores del paciente como la adicción a drogas o alcohol y el no tener domicilio fijo, factores que se relacionan con la cantidad y toxicidad de los fármacos, factores socioeconómicos y los relacionados al sistema de salud como son los horarios de atención limitados, el régimen de afiliación, el trato del personal de salud o la falta de información 7)(8.
La mala adherencia de los pacientes al tratamiento antituberculoso, con una estimación del 40% de los países en vía de desarrollo sigue siendo el principal determinante de fracaso del tratamiento en todo el mundo 9. En Colombia, para el año 2019, se reportó un porcentaje de éxito en el tratamiento del 75%, con evidencia de una alta proporción de mortalidad con el 12.5%, también un 9% de pérdidas en el seguimiento al tratamiento, 2,6% de casos sin evaluar y 1% de fracasos 5.
Acabar con la epidemia mundial de tuberculosis es una de las metas de los Objetivos de Desarrollo Sostenible (ODS). La estrategia de la Organización Mundial de la Salud (OMS), Fin de la TB, aprobada por la Asamblea Mundial de la Salud en 2014, plantea reducir las muertes en un 90% y la incidencia (nuevos casos anuales) de la enfermedad en un 80% para 2030 1. Colombia se ha comprometido a adaptar la estrategia mundial, mediante el desarrollo del plan Estratégico Colombia hacia el fin de la tuberculosis 2016-2025, en el que además se incorpora el Plan de Acción Regional al contexto nacional 10.
El tratamiento para la TB requiere una inversión significativa de recursos en salud pública debido a los esquemas de tratamiento prolongados con regímenes de múltiples medicamentos que a menudo se complican por la toxicidad de los medicamentos, estos desafíos pueden forzar la adherencia al tratamiento y conducir a resultados negativos como lo son el fracaso al tratamiento y la resistencia farmacológica 11. El objetivo del presente estudio fue identificar los factores que afectan la adherencia al tratamiento antituberculoso en pacientes del Departamento de Boyacá durante los años 2017-2019.
Metodología
Diseño y población de estudio
Estudio observacional descriptivo retrospectivo, con fuente de información secundaria realizado en pacientes con TB del departamento de Boyacá, que iniciaron tratamiento antituberculoso durante los años 2017 a 2019.
Recolección de datos
Las fuentes de información utilizadas fueron los datos registrados en la base del programa departamental de TB y los registros de SIVIGILA. Se incluyeron las siguientes variables: adherencia al tratamiento antituberculoso, sexo, edad, régimen de afiliación, etnia, grupo poblacional, hábitat, tipo de tuberculosis, comorbilidad, criterios diagnósticos y causas de no adherencia al tratamiento.
Análisis estadístico
Se realizó análisis univariado, determinando la distribución de las variables. Para el análisis bivariado se exploró la asociación entre la variable dependiente (adherencia al tratamiento de tuberculosis) y las variables independientes, se utilizó la prueba de Chi cuadrado; considerando como estadísticamente significativas aquellas con un valor de p <0.05. La base de datos se registró en Excel y se analizó en el paquete estadístico SPSS versión 23.
Aspectos éticos
El estudio fue aprobado por el comité de ética de la Secretaría de salud de Boyacá mediante memorando SSBCEB 01-2021. Se tipificó como una investigación sin riesgo, a partir de lo establecido en la resolución 8430 de 1993 del Ministerio de Salud 12. Se consideraron aspectos éticos relacionados con garantía de la confidencialidad, de los beneficios y del riesgo mínimo para los participantes.
Resultados
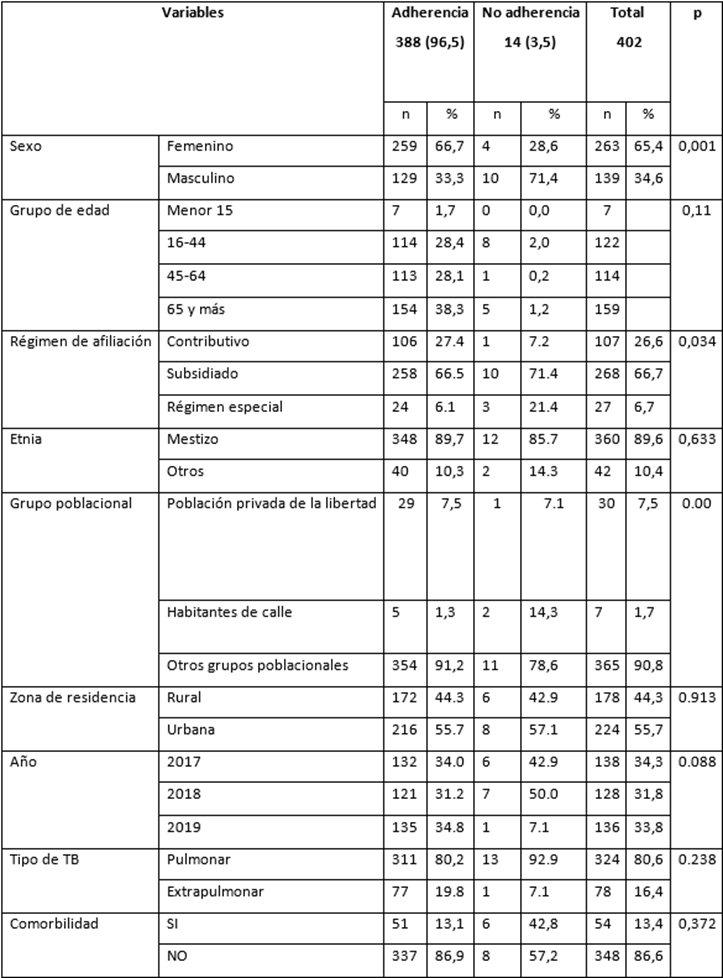
Se incluyeron un total de 402 pacientes registrados en el programa departamental de TB, 34,0% en el año 2017; 31,2% para el 2018 y en el año 2019 34,8%. Del total de los pacientes, el 66,7% eran de sexo femenino con una media de la edad de 54,9 con valor mínimo de 1 y máximo de 92 años, con una desviación estándar 21,1. De esta población 55,7% viven en zona urbana; 66,5% pertenecen al régimen subsidiado; 89,7% mestizos; 91,2% corresponden a otros grupos poblacionales, seguido por 7,5% de población privada de la libertad y 1,3% habitantes de calle (Tabla1).
En relación con el tipo de tuberculosis, se encontró un mayor número de pacientes con tuberculosis pulmonar 80,2% y en cuanto a la presencia de comorbilidades, se presentaron en el 13,1% de la población dentro de las que se encontraron VIH con 4,2%, desnutrición con 3,4%, diabetes mellitus (DM) con 2,9%, enfermedad renal con 1,2% y silicosis con 0,5%. Por otro lado, respecto a los criterios diagnósticos positivos para confirmar los casos se encontró que un 88,3% de los pacientes tenían baciloscopia pulmonar positiva con carga bacilar de (1+) 62,4%, (2+) 13,9% y (3+) 11,9 %. Del total de pacientes se realizó cultivo a 234 (58,2%) de los cuales se obtuvo un resultado positivo en el 64,1%. Se encontró una relación estadísticamente significativa entre el sexo, régimen de afiliación al sistema de salud, grupo poblacional y el resultado de la adherencia al tratamiento (Tabla1).
Tabla 1 Factores asociados a la adherencia al tratamiento de los pacientes con tuberculosis en el Departamento de Boyacá
Del total de la población con tuberculosis en el periodo de estudio se encontró que el 3,5% abandonaron el tratamiento antituberculoso, de los cuales 3 pacientes eran amas de casa, 2 agricultores, 2 manifestaron realizar oficios varios, 1 minero, 1 pensionado y 5 sin ocupación, dentro de los que se encontraban habitantes de calle, migrantes y privados de la libertad. De los 14 pacientes, 4 manifestaron farmacodependencia; 13 de los pacientes presentaron TB pulmonar y 1 TB extrapulmonar pericárdica; 6 presentaron comorbilidades como diabetes mellitus (DM) tipo 2, desnutrición, daño hepático, discapacidad motriz y no se presentó coinfección con VIH en ninguno de ellos.
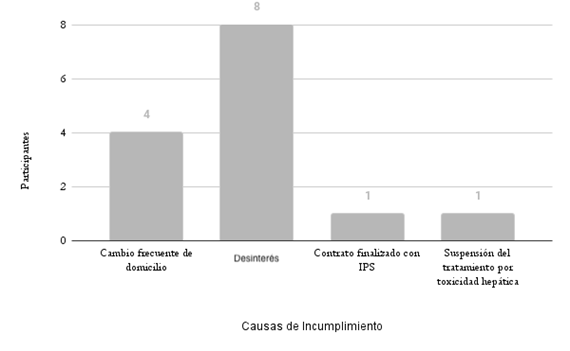
Entre las causas de no adherencia al tratamiento, la principal fue desinterés, en 8 de los 14 pacientes, seguido del cambio frecuente de domicilio en 4 y contrato finalizado con la EPS en 1 caso y suspensión del tratamiento por toxicidad hepática en 1 paciente (figura 1). En cuanto a la asistencia al tratamiento, la media del total de dosis durante la 1ra fase de tratamiento fue de 35 dosis con un mínimo de 3 y un máximo de 66 dosis; 4 de los 14 pacientes iniciaron la 2da fase de tratamiento, de la cual se obtuvo una media de 31 dosis con un mínimo de 6 y un máximo de 63 dosis.
Discusión
La adherencia de los pacientes en el presente estudio fue del 96,5%, resultado similar a lo descrito en otros trabajos como el realizado en Etiopía en el que la adherencia fue del 90,6% 13 y en Pereira con el 94,8% 14. El porcentaje de pacientes que no adhirieron al tratamiento fue del 3,5% igual a lo encontrado por Anduaga-Beramendi et al. 15 con 3,7% y por Usquiano et al. 16 con 2,1% ; difiere de lo descrito por otros autores como en Perú 11,9% 17; en México del 16,1% 18 y Santiago de Cali -Colombia con 81,8% 19. Si bien el resultado obtenido en el presente trabajo no es elevado, es importante tener en cuenta que el abandono del tratamiento de la tuberculosis es uno de los factores más importantes que disminuye la eficiencia de la terapia, asociándose a fracasos, mayor mortalidad, desarrollo de resistencia bacteriana y un período de contagiosidad más prolongado.
De acuerdo a los factores relacionados con la adherencia al tratamiento en pacientes con tuberculosis, en el presente estudio se encontró dentro de los factores socioeconómicos que el sexo masculino fue el que presentó menor adherencia, coincidiendo con otras publicaciones en las que los hombres tienen mayor tendencia a la no adherencia al tratamiento antituberculoso que las mujeres, igual a lo reportado en otros estudios realizados en Medellín 20 y Buenos Aires en el que muestran que la probabilidad de abandonar el tratamiento en los hombres es 3 veces mayor 21, lo anterior puede estar relacionado con el papel tradicional del hombre como principal fuente de ingreso en muchas familias, teniendo como consecuencia la falta de acceso a permisos laborales siendo la causa de inasistencia a controles médicos y entrega de tratamiento.
Los grupos poblacionales migrantes y habitantes de calle presentan menor adherencia al tratamiento, debido a las dificultades de acceso a la atención en salud, falta de apoyo social, familiar y la movilidad, siendo estos factores de riesgo que impiden o dificultan dar cumplimiento al seguimiento en el tratamiento que requiere esta patología 4, coincidiendo con los resultados obtenidos en el que una de las principales causas de incumplimiento de los pacientes que no adhirieron al tratamiento fue el cambio frecuente de domicilio.
En cuanto a los factores relacionados con la enfermedad, dentro de las comorbilidades reportadas en la población estudiada, la coinfección con VIH fue la de mayor presencia, descubriéndose como un factor de riesgo para la no adherencia o fracaso en el tratamiento como ha sido reportado en diversos trabajos (22-24), no coincidiendo con lo encontrado en el presente estudio, en el que todos los pacientes con esta comorbilidad presentaron adherencia al tratamiento, esto puede explicarse debido a que el grupo poblacional con esta patología era muy reducido.
En relación con el régimen terapéutico establecido para el manejo de tuberculosis, factores como el tiempo requerido para su administración; la aparición de reacciones adversas 14 e intolerancia a los medicamentos 25; el número de fármacos y frecuencia de administración 26 son determinantes que dificultan la adherencia al tratamiento. En el presente estudio, estos factores también se pueden ver reflejados en el desinterés que presentó el grupo que no adhirió al tratamiento similar a lo descrito por Meza-Condezo et al. 27 en el que encontraron conexión de la motivación del paciente para el cumplimiento del tratamiento antituberculoso, así como en el abandono por causa de toxicidad hepática.
El régimen de afiliación al Sistemas de salud en el que se presentó mayor cantidad de casos de no adherencia al tratamiento corresponde al régimen subsidiado, encontrando en el presente estudio una relación estadísticamente significativa, similar a lo descrito por Dueñes et al. 14 y por Shiotani, et al. 28, quienes encontraron que el estrato bajo y la dificultad para el acceso al Sistema de Salud se asocia a los problemas de adherencia al tratamiento.
Una de las limitaciones del presente estudio está relacionada con el uso de fuentes secundarias; aunque se utilizaron todas las bases de datos disponibles para garantizar la calidad de la información, no se pudieron incluir otras variables debido a que no estaban contenidas en la información de los pacientes.
Conclusiones
Se encontró que la adherencia de los pacientes al tratamiento antituberculoso fue de 96,5% y la no adherencia de 3,5%. Se determinó que el paciente con mayor probabilidad de abandonar el tratamiento de la TB, pertenece al grupo poblacional de personas de sexo masculino, migrantes y habitantes de calle y estar afiliado al régimen subsidiado. No se encontró relación de la coinfección con VIH como factor de riesgo para la no adherencia a la enfermedad, esto puede explicarse debido a que el grupo poblacional con esta patología era muy reducido. Entre las causas de no adherencia al tratamiento, la principal fue desinterés, seguida del cambio frecuente de domicilio; contrato finalizado con la EPS y suspensión del tratamiento por toxicidad hepática.
El abandono del tratamiento antituberculoso es una barrera importante para el control de la TB, tiene consecuencias graves como son el deterioro físico de la salud del paciente por la enfermedad, la susceptibilidad a contraer otras enfermedades, la posibilidad de estimular los mecanismos de resistencia bacteriana a los fármacos, la continuación de la propagación de la infección y la perpetuación de la existencia de la tuberculosis en la humanidad.