Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Infectio
Print version ISSN 0123-9392
Infect. vol.11 no.4 Bogotá Oct./Dec. 2007
1 Grupo Inmunología Molecular (GYMOL), Universidad del Quindío, Armenia, Colombia
2 Departamento de Medicina Interna, Hospital Universitario San Juan de Dios, Armenia, Colombia
Fecha de recepción: 16-01-2008 Fecha de aceptación: 21-02-2008
Resumen
Objetivo general. Describir las características clínico-epidemiológicas y etiológicas de la neuroinfección de los pacientes con VIH del departamento del Quindío.
Materiales y métodos. Se realizó un estudio de tipo descriptivo prospectivo de los pacientes con VIH y sospecha de neuroinfección de una Empresa Social del Estado de tercer nivel de Armenia.
En el departamento del Quindío no se han reportado protocolos diagnósticos que correlacionen el costo-beneficio de los diferentes esquemas de manejo pacientes con VIH y una infección asociada del sistema nervioso central.
Todos los pacientes que consultaron a la Empresa Social del Estado de tercer nivel de Armenia con dos pruebas positivas de ELISA anti-VIH o una prueba de Western blot positiva, con sospecha de enfermedad del sistema nervioso central concomitante.
Se realizaron las siguientes pruebas de laboratorio en líquido cefalorraquídeo: VDRL, determinación de antígeno criptocococico mediante sistema de aglutinación de latex (Cryptococcal Antigen Latex Agglutination System (CALAS) , tinta china, coloración de Ziehl-Neelsen, cultivo de hongos, PCR para citomegalovirus y herpes simple, e IgG anti-Toxoplasma sérica; a todos los pacientes se les practicó tomografía cerebral simple.
Resultados. De los 21 pacientes estudiados, 85,7% eran hombres; el rango de edad fue de 23 a 68 años. Los síntomas más frecuentes fueron: fiebre, compromiso de la conciencia u orientación, paresias, parestesias, compromiso de pares craneanos y reflejos neurológicos alterados. El 89% de pacientes con lesión que ocupa espacio se encontró IgG anti-Toxoplasma positiva (155-887,2UI/ml.) y los valores de los pacientes con reporte de tomografía cerebral simple normal oscilaron entre 13,8 y 36 UI/ml.
Discusión. La tomografía cerebral simple, los anticuerpos séricos IgG anti-Toxoplasma y la coloración con tinta china en líquido cefalorraquídeo, permitieron diagnosticar el 85% de los pacientes.
Palabras clave: neuroinfección, VIH, sida, toxoplasmosis.
ABSTRACT
Objective: To describe clinical, epidemiological and etiological characteristics of neuroinfection in HIV patients from Quindío department.
Materials and methods: A descriptive-prospective study was carried out in HIV positive patients with neuroinfection suspicion from a third level ESE of Armenia.
In Quindío department have not been reported diagnostic protocols that correlate the cost-benefit of the various schemes of handling patients with HIV infection associated with the central nervous system (CNS).
All the patients that consulted the third level ESE of Armenia with two positive anti-HIV ELISA tests or positive a Western Blot test with suspicion of concomitant CNS illness.
The following laboratory tests were performed in cerebrospinal fluid (CSF): VDRL, Chinese ink, Ziehl-Nielsen stain, fungi cultures, CMV and Herpes simplex PCR, serum IgG anti-Toxoplasma, andCryptococcal Antigen Latex Agglutination System (CALAS); a simple cerebral CT scan was taken to all patients.
Results: 85.7% of the patients were men; the age rank was between 23 and 68 years. The most frequently found symptoms were: fever, consciousness and orientation compromise, paresis, paresthesia, cranial pairs compromise, and altered neurological reflexes.
89% of the patients with brain space occupying lesions were IgG anti-Toxoplasma positive( values between 155 and 887.2 UI/ml) and the antibodies values in patients without cerebral lesion in the simple cerebral CT scan oscillated between 13.8 and 36 UI/ml.
Discussion: Simple cerebral CT scan, serum IgG anti-Toxoplasma and staining of CSF with Chinese ink allowed the diagnosis of 85% of the patients.
Key words: neuroinfection, HIV, AIDS, toxoplasmosis
Introducción
Entre las infecciones oportunistas que afectan a los pacientes con VIH/sida, la más temible es la neuroinfección, la cual puede manifestarse con un cuadro clínico atípico. Las posibilidades etiológicas son múltiples; en algunos casos, existe infección simultánea por dos o más patógenos y, frecuentemente, las lesiones del sistema nervioso son irreversibles. Por lo anterior, es esencial tener un esquema claro de los agentes etiológicos más frecuentes con sus presentaciones y características clínicas y paraclínicas (1-6).
La lisis de las células inmunitarias, especialmente de los linfocitos ayudadores tipo CD4 positivos, produce una grave deficiencia de la inmunidad celular del organismo, hecho que permite la infección, frecuentemente diseminada y grave, por gérmenes oportunistas (5-7).
En el departamento del Quindío no se han reportado estudios sobre la incidencia o la prevalencia de la neuroinfección en pacientes con VIH. Esta situación puede estar originada por diversos factores, entre los cuales se puede destacar: la falta del reconocimiento de la neuroinfección asociada al VIH como un síndrome de impacto epidemiológico, el poco acceso a pruebas paraclínicas claves en el diagnóstico etiológico de la neuroinfección en el paciente con VIH, la exclusión de estas mismas pruebas dentro del plan obligatorio de salud y la exclusión de los agentes terapéuticos para combatir estas infecciones en el mismo, lo cual desmotiva a los médicos a la realización de los estudios paraclínicos conducentes a determinar la etiología de la neuroinfección asociada al VIH.
Es necesario establecer la etiología de la neuroinfección en los pacientes con VIH debido a las implicaciones terapéuticas y de pronóstico (8-15).
El objetivo del presente estudio fue describir las características clínicas, epidemiológicas y etiológicas de la neuroinfección concomitante de los pacientes con VIH en el departamento del Quindío.
Materiales y métodos
Se llevó a cabo un estudio de tipo descriptivo prospectivo. La población de estudio fueron los pacientes internados en el Hospital Universitario San Juan de Dios, Empresa Social del Estado (ESE), en el periodo comprendido entre marzo y octubre de 2006, que presentaron infección por VIH diagnosticada mediante dos pruebas positivas de ELISA o, en caso de estar disponible, una prueba positiva de Western blot, y que tuvieran sospecha de enfermedad infecciosa concomitante del sistema nervioso central.
Criterios de inclusión
Se incluyeron todos los pacientes:
mayores de 14 años de edad de ambos sexos,
con infección por VIH con dos pruebas positivas de ELISA o una prueba positiva de Western blot, y con manifestaciones clínicas compatibles con infección del sistema nervioso central y que no estuvieran en tratamiento antimicótico en el momento del ingreso, y que decidieron participar voluntariamente en el proyecto.
Obtención de la información
Se realizó una encuesta de tipo epidemiológico en la que se consignaron las variables de edad, sexo y procedencia. Además, se consignaron variables del compromiso neurológico, como puntaje de la escala neurológica de Glasgow, rigidez de nuca, paresia de pares craneales, paresia o parálisis de una o más extremidades, orientación en tiempo, lugar y persona, comportamiento sicótico o agresividad, signos cerebelosos, emesis, cefalea, signo de Babinski, exaltación o pérdida de reflejos osteotendinosos y control de esfínteres. Igualmente, se consignó si los pacientes habían recibido tratamiento antirretroviral o tratamiento profiláctico para infecciones oportunistas.
Como exámenes paraclínicos inespecíficos se tuvieron en cuenta la tomografía computadorizada (TC) de cerebro, el citoquímico y el citológico de líquido cefalorraquídeo. Para determinar el grado de compromiso inmunológico se practicó la prueba de conteo de leucocitos CD4 y CD8 mediante citometría de flujo y la carga viral.
Aspectos bioéticos
El protocolo para la realización de esta investigación fue aprobado por el Comité de Bioética de la Facultad de Ciencias de la Salud de la Universidad del Quindío. Se obtuvo el consentimiento informado de los pacientes en el estudio; cuando el paciente estaba conciente y orientado, se solicitó su autorización mediante la firma del consentimiento informado; cuando el paciente presentaba alteraciones de la conciencia, se solicitó la autorización de un familiar.
El estudio se consideró de riesgo mínimo, según lo estipulado en la Resolución 008430 de 1993 emanada del Ministerio de Salud, pues los pacientes no fueron sometidos a ningún procedimiento adicional a los realizados rutinariamente para el estudio clínico de este tipo de entidad.
La información de los resultados de los exámenes paraclínicos se remitieron al médico tratante inmediatamente se obtuvieron, para facilitar el manejo del paciente.
Materiales y métodos
A todos los pacientes se les tomó una muestra de sangre por venopunción para obtener el suero, en el cual se determinaron los anticuerpos contra los virus 1 y 2 de la inmunodeficiencia humana mediante prueba cromatográfica de ELISA (Hexagon HIV, Human®, Wiesbaden, Germany) siguiendo las indicaciones del fabricante.
Prueba de aglutinación con partículas de látex para criptococo en líquido cefalorraquídeo. La muestra de líquido cefalorraquídeo se centrifugó a 3.000 rmp a 4 ºC por 10 minutos, al cabo de los cuales se tomaron 25 µl del sobrenadante que se inactivó al baño de María por cinco minutos; posteriormente, se dejó a temperatura ambiente por cinco minutos, para continuar con la realización de seis pruebas de aglutinación: un control positivo, un control negativo y el caso en estudio, y se realizó un látex de control y un látex inmune. Se agitó el tarjetón que contenía las muestras en estudio a 125 rpm por cinco minutos. Se consideró positiva toda muestra que presentara aglutinación en la prueba descrita.
Extracción de ADN del líquido cefalorraquídeo. Se utilizó el estuche de extracción Wizard Genomic Purification de Promega® a partir de 300 µl de la muestra, siguiendo las indicaciones del fabricante, y el ADN obtenido se almacenó a 4 ºC, para su posterior análisis.
Reacción en cadena de la polimerasa (PCR) en líquido cefalorraquídeo para citomegalovirus y virus herpes 1 y 2. A partir del ADN purificado, se procedió a la amplificación de la secuencia específica del gen de la glicoproteína B del citomegalovirus mediante un PCR anidado. Se utilizaron los siguientes cebadores para el primer ciclo: CMV 1: 5'- TGA GGA ATG TCA GCT TC-3'; CMV 2: 3'- TCA TGA GGT CGT CCA GA-5'. En el segundo ciclo (anidado) se tomó como molde el ADN amplificado en la reacción anterior; se usaron como cebadores los siguientes oligonucleótidos: CMV 3: 5'- CCA GCC TCA AGA TCT TCA T-3'; CMV 4: 3'-TCG TCC AGA CCC TTG AGG TA-5'.
Para el virus herpes se amplificó la glicoproteína D mediante una PCR anidada, utilizando el siguiente juego de cebadores para el primer ciclo: HSVOF: 5'-ATC CGA ACG CAG CCC CGC TG-3'; HSVOR: 3'-TCC GGC GGC AGC AGG GTG CT-5'.
La amplificación se realizó en un termociclador Techne®, programado para cada juego de cebadores, incluyendo un primer ciclo de desnaturalización a 94 oC (5 minutos); 34 ciclos de desnaturalización a 94 oC (1 minuto), alineamiento, temperatura que varió de acuerdo con cada juego de cebadores (1 minuto), extensión a 72 oC (30 segundos) y 1 ciclo final de extensión a 72 oC (5 minutos).
Una vez terminado el primer ciclo, se tomó material amplificado de éste como molde, y se utilizaron como cebadores los siguientes oligonucleótidos: HSVIF: 5'-GCG CCG TCA GCG AGG ATA AC-3'; HSVIR: 3'-AGC TGT ATA GGG CGA CGG TG-5'.
Después de la amplificación se procedió a la visualización con luz ultravioleta de las bandas en el gel de agarosa al 2%, teñido con bromuro de etidio de una banda de 325 pares de bases para citomegalovirus y de 290 para el virus herpes simple 1 y 2.
Determinación de anticuerpos tipo IgG anti-Toxoplasma gondii en suero. Los anticuerpos IgG anti-Toxoplasma se determinaron mediante prueba de ELISA con el estuche Human® Toxo-IgG (Alemania), y se consideraron positivos todos los sueros con valores iguales o superiores a 10 UI/ml.
El procedimiento diagnóstico que se siguió se señala en el algoritmo que se muestra en la figura 1.

Resultados
Se estudiaron 21 pacientes con una distribución por sexo de 18 hombres (85,7%) y 3 mujeres (14,3%); el rango de edad estuvo comprendido entre los 23 y los 68 años, con una media de 38,6 años.
La procedencia de los pacientes hospitalizados en la ESE de tercer nivel durante el período de estudio se caracterizó por su alto porcentaje (28,6%) del municipio de Armenia (Quindío) y, aunque dicho hospital es considerado como de referencia para los municipios del norte del departamento del Valle y el sur del departamento del Tolima, sólo se presentó un caso procedente de Sevilla (Valle).
Mediante la prueba de ELISA se confirmaron los anticuerpos IgG anti-VIH en todos los pacientes; 18 de ellos se confirmaron por Western blot y a los restantes tres no se les pudo realizar esta prueba porque la muerte precoz impidió tomar la muestra para este fin.
La sintomatología clínica más frecuente fue: fiebre, síntomas neurológicos como compromiso de conciencia u orientación, signos de focalización como la presencia de paresias, parestesias, compromiso de pares craneanos y reflejos neurológicos alterados (tabla 1).
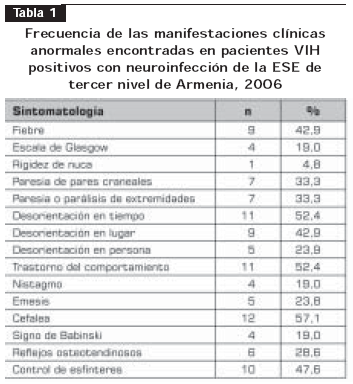
A todos los pacientes se les practicó TC cerebral simple como paso inicial y se encontraron anomalías en 15 pacientes (72,4%) (tabla 2). En 10 pacientes (90,1%) con lesión que ocupaba espacio, se continuó el estudio por determinación de anticuerpos IgG anti-Toxoplasma mediante ELISA y se encontraron resultados positivos en 89% de ellos (tabla 3), con valores entre 155 y 887,2 UI/ml, mientras que en los pacientes con reporte normal de TC cerebral simple oscilaron entre 13,8 y 36 UI/ml.


De los pacientes en quienes la TC cerebral simple se reportó como normal o con alteraciones diferentes de una lesión que ocupa espacio, se obtuvo líquido cefalorraquídeo mediante punción lumbar y se continúo con los estudios citoquímico y citológico. Se encontró 60% (6 pacientes) con glucorraquia baja, VDRL, coloración de Gram, tinta china (45% positivos), ZN, PCR para citomegalovirus, PCR para virus herpes simple y determinación de antígeno criptocococico mediante sistema de aglutinación de latex (CALAS) (50% positivos) (tabla 4).

Los valores de linfocitos CD4 positivos oscilaron entre 2 y 324 linfocitos/ml con una mediana de 51 linfocitos/ml, los CD8 entre 74 y 1.506 linfocitos/ml con una media 666 células/ml.
El 23,8% de los pacientes refirieron haber recibido tratamiento antirretoviral HAART (highly active antiretroviral therapy) en el pasado, pero ninguno tenía tratamiento activo al ingresar al estudio.
Discusión
En la práctica diaria, el médico del servicio de urgencias y de hospitalizaciones se ve enfrentado al reto diagnóstico de las infecciones neurológicas en el paciente con VIH. Como se muestra en este estudio, el enfoque inicial es detectar las manifestaciones de lesiones que ocupan espacio o el compromiso difuso del sistema nervioso central para orientar el diagnóstico etiológico preciso y, por consiguiente, el tratamiento pertinente.
Se puede observar que la toxoplasmosis es la primera causa de neuroinfección (57,1% a 61,9%, si consideramos la respuesta terapéutica) en los pacientes con VIH en nuestro medio (departamento del Quindío, norte del departamento del Valle y occidente del departamento del Tolima) y su principal presentación es una lesión que ocupa espacio (91,6% de seropositividad para IgG y un caso no determinado pero que respondió positivamente a la terapia anti-Toxoplasma).
Sin embargo, puede presentarse compromiso difuso del sistema nervioso central, como se observó en 75% de los pacientes con IgG positiva para Toxoplasma gondii, los cuales tenían una TC negativa para lesión que ocupa espacio (normal, dudoso o accidente cerebrovascular). Se trataron para toxoplasmosis, y en 50% se obtuvo una respuesta terapéutica positiva.
En este punto conviene recomendar la utilización del algoritmo diagnóstico que se propone en este estudio (figura 2) que llevaría a un tratamiento más efectivo y menos costoso, disminuiría la morbilidad por retraso en el diagnóstico y se minimizarían las complicaciones inherentes a una hospitalización prolongada o a un tratamiento inapropiado.

El análisis de los resultados nos permite recomendar el uso de la TC simple de cerebro como método diagnóstico inicial ante la sospecha de toxoplasmosis cerebral, con mayor razón, si la presentación clínica es la de una lesión que ocupa espacio. Si la TC es negativa pero hay una fuerte sospecha clínica de toxoplasmosis, se debe practicar IgG anti-T. gondii.
Si bien Pinon et al. plantean que el diagnóstico de la toxoplasmosis cerebral se basa, usualmente, en una combinación de argumentos epidemiológicos, clínicos y radiológicos, y que los exámenes de laboratorio juegan un papel relativamente menor (16), J. R. Berger y L. Chang señalan la necesidad de distinguir las lesiones por toxoplasmosis cerebral de las lesiones tumorales tipo linfoma (17, 18).
En la presente serie de pacientes hubo una buena correlación entre el diagnóstico etiológico definitivo de toxoplasmosis cerebral con el de lesión que ocupa espacio por clínica y tomografía, anticuerpos IgG anti-Toxoplasma positivos mayores de 150 UI/ml (valor diagnóstico positivo: 83,3%; valor diagnóstico negativo: 100%, sensibilidad: 100%, especificidad:60%), lo que contrasta con estudios previos como el de Raffi et al. en pacientes franceses, quienes reportaron un valor diagnóstico positivo de 75% con la combinación de estos hallazgos (12).
Sin embargo, Hellerbrand et al. en Alemania, mediante pruebas serológicas como la de Sabin-Feldman y la hemoaglutinación directa para T. gondii, encontraron títulos relativamente altos asociados a toxoplasmosis cerebral con valor diagnóstico positivo de 88% (19). Gómez et al. y Sarmiento et al., en dos estudios con pacientes colombianos, encontraron resultados similares utilizando la pruebas de inmunofluorescencia indirecta (IFI) y Western blot anti–T. gondii, respectivamente; hallaron niveles de anticuerpos IgG mayores en pacientes positivos para VIH con toxoplasmosis cerebral (20, 21).
Es de resaltar que en los pacientes con valores de anticuerpos IgG anti-T. gondii menores de 40 UI/ml se encontró que la prueba de tinta china para Cryptococcus sp. era positiva en el líquido cefalorraquídeo; la criptococosis se constituyó en la segunda causa de neuroinfección en este estudio (23,8%), cuya manifestación clínica inicial más frecuente fue el compromiso difuso del sistema nervioso central.
Esto coincide con los hallazgos de Lizarazo et al., quienes reportaron que la criptococosis en pacientes colombianos se manifiesta predominantemente como un síndrome neurológico de curso subagudo, caracterizado por síntomas de déficit visual, auditivo, cambios mentales, epilepsia y déficit motor, compatibles con compromiso difuso del sistema nervioso central (22). El diagnóstico se hizo por la coloración del líquido cefalorraquídeo con tinta china en el 100% de los casos; este resultado es igual al encontrado por Castañeda et al.; el líquido cefalorraquídeo fue la fuente diagnóstica, independiente de las manifestaciones clínicas; hubo una buena correlación con el antígeno criptococócico (23).
Por esta razón, sugerimos la coloración con tinta china como primer método diagnóstico y la determinación del antígeno criptocococico mediante sistema de aglutinación de latex (CALAS) en aquellos pacientes en los que esté contraindicada la punción lumbar o cuando el examen con la tinta china haya sido negativo pero con fuerte sospecha clínica de criptococosis del sistema nervioso central.
Las pruebas inmunológicas en la criptococosis se emplean para determinar la antigenemia en el líquido cefalorraquídeo o en el suero con el empleo de partículas de látex sensibilizadas con anticuerpos anti-C. neoformans, razón por la cual se utilizaron como complemento de la batería diagnóstica en los pacientes con posibilidad de neuroinfección por su condición clínica. Dicha prueba se pudo realizar en 4 pacientes, de los cuales, 2 fueron positivos, presentando concordancia con la coloración de tinta china en líquido cefalorraquídeo.
En los pacientes con sida el metabolismo del antígeno circulante es más lento y, por lo tanto, los títulos de antigenemia demoran mucho más en descender, lo que limita el valor pronóstico de esta prueba (24). Como recomiendan Lortholay et al., se debe realizar un diagnóstico adecuado y oportuno de la criptococosis en los enfermos con VIH, con el fin de incrementar la supervivencia pues (25) la criptococosis del sistema nervioso central en estos pacientes suele ser una enfermedad rápidamente mortal (en un término de 7 semanas) en ausencia de tratamiento; se ha reportado en Colombia una incidencia anual de 3,2 por millón para la región cafetera (26-29).
Respecto a otras infecciones oportunistas, no se demostró la presencia de micobacterias en el líquido cefalorraquídeo mediante la coloración de Ziehl-Neelsen. Sólo en uno de los pacientes, en quien los diferentes exámenes paraclínicos realizados no permitieron realizar un diagnóstico etiológico parasitario, bacteriano, viral ni micótico específico, se diagnosticó una presunta tuberculosis meníngea por su excelente respuesta a la terapia antituberculosa y por tener una prueba positiva de ADA en el líquido cefalorraquídeo; esto representó sólo el 4,8% de los casos, contrario a los hallazgos de H. D. Gayle y G. L. Hill, quienes reportaron la tuberculosis como la infección oportunista más común y la principal causa de muerte en los pacientes con VIH en los países en desarrollo (30).
En todo el mundo, las personas con infección latente tienen un riesgo anual de desarrollar tuberculosis clínica entre 5% y 8% cuando tienen infección por HIV, en comparación con 0% a 0,8% en las personas sin infección por VIH (11, 31). En una serie de pacientes de India, se señala que las manifestaciones neurológicas por infección con VIH corresponden a neurotuberculosis, seguida por criptococosis y toxoplasmosis. Las infecciones virales son relativamente raras y las anteriores se deben a reactivación de formas latentes (32).
La ausencia del tratamiento antirretroviral HAART en los pacientes del presente estudio los predispuso al desarrollo de la neuroinfección, lo cual se ha advertido en otros estudios, en los que se afirma que una terapia antirretroviral agresiva reduce las infecciones oportunistas y la mortalidad (33); sin embargo, estos tratamientos no son accesibles para muchas personas en países como el nuestro (34).
Antes de que se dispusiera de una terapia antirretroviral efectiva en los países desarrollados, la supervivencia de las personas infectadas con VIH dependía de la prevención de las infecciones oportunistas utilizando antibióticos profilácticos (34). En los países donde la terapia antirretroviral no se encuentra disponible aún para toda la población por diversos motivos políticos y administrativos, es necesario recurrir a la terapia preventiva para reducir la morbimortalidad en las personas infectadas con VIH (35).
Se pretendió hacer una localización de la procedencia de los pacientes con neuroinfección pero no se encontró ninguna relación con esto, debido a que la mayoría de la población vulnerable para VIH hace parte de un grupo de individuos que tienen ocupaciones temporales que los lleva a migrar constantemente. Esto se convierte en una de las causas por las cuales los pacientes están llegando en un estadio tardío de la evolución natural de la enfermedad, corroborado por el hallazgo en todos ellos, excepto en uno, de valores de linfocitos T CD4 inferiores a 120 células/mm3.
Por consiguiente, podemos concluir que la TC cerebral simple, junto con la determinación de anticuerpos séricos tipo IgG anti-Toxoplasma y la coloración con tinta china en líquido cefalorraquídeo, permitieron realizar el diagnóstico etiológico en la mayoría de pacientes (85%).
Además, se logró una mayor eficacia diagnóstica para la criptococosis con la coloración de tinta china cuando se hizo un paso previo de centrifugación del líquido cefalorraquídeo. También se muestra que la región aún reporta una incidencia clásica de VIH/sida, pues la mayoría de los pacientes fueron hombres y que la ausencia de tratamiento antirretroviral HAART en los pacientes del presente estudio los predispuso al desarrollo de la neuroinfección.
Finalmente, hubo correlación entre el diagnóstico etiológico presuntivo de toxoplasmosis cerebral y los hallazgos de lesión que ocupa espacio, clínica y topográfica, y anticuerpos IgG anti-Toxoplasma positivos mayores de 150 UI/ml.
La recomendación de este trabajo es utilizar el algoritmo propuesto (figura 2) con algunas modificaciones, como la determinación de VDRL, la solicitud de pruebas para PCR de citomegalovirus y virus herpes, que quedarían como opcionales en los pacientes en los cuales las pruebas de tinta china sean negativas y no haya lesión que ocupa espacio en la TC, pues permitieron el diagnóstico etiológico en cuatro días.
* Correspondencia: Grupo de Inmunología Molecular, Facultad de Ciencias de la Salud, Universidad del Quindío, Carrera 15 calle 12 norte, Armenia. Teléfono: 746 286; fax: 746 0129 Correo electrónico: yiyuma@yahoo.com
Proyecto Nº 302 financiado por la Vicerrectoría de Investigaciones de la Universidad del Quindío.
Los autores declaran que no existe ningún conflicto de interés.
Bibliografía
1. Flint S, Enquist L, Drug R, Racaniello V, Skalka A. Principles of virology. Molecular biology, pathogenesis, and control. Washington D.C.: ASM Press; 2000. [ Links ]
3. Kasper DL, Braunwald E, Fauci A, Hauser S, Longo D, Jameson L, Isselbacher K. Harrison, principios de medicina interna. 16ª edición. México D.F.: McGraw-Hill; 2004. [ Links ]
4. Veazey RS, Klasse PJ, Ketas TJ Reeves JD, Piatak M Jr, Kunstman K et al. Use of a small molecule CCR5 inhibitor in macaques to treat simian immunodeficiency virus infection or prevent simian–human immunodeficiency virus infection. J Exp Med. 2003;198:1551-62. [ Links ]
5. Scriba T, Zhang H, Brown H, Oxenius A, Tamm N, Fidler S, et al. HIV-1–specific CD4+ T lymphocyte turnover and activation increase upon viral rebound.J Clin Invest. 2005;115:443-50. [ Links ]
6. Bartlett J, Gallant J. Medical management of HIV Infection. Baltimore MD: Johns Hopkins University School of Medicine; 2004. [ Links ]
7. Hanson DL, Chu SY, Farizo KM, Ward W. Distribution of CD4+ T lymphocytes at diagnosis of acquired immunodeficiency syndrome-defining and other human immunodeficiency virus-related illnesses. The Adult and Adolescent Spectrum of HIV Disease Project Group. J Arch Intern Med. 1995;155:1537-42. [ Links ]
8. Mandell G, Benett J, Dolin R. Enfermedades infecciosas: principios y práctica. 5ª edición. Buenos Aires, Argentina: Editorial Médica Panamericana; 2002. [ Links ]
9. Read SJ, Jefferry K, Bangham S. Aseptic meningitis and encephalitis: the role of PCR in the diagnostic laboratory. J Clin Microbiol. 1997;35: 691-6. [ Links ]
10. Skiest DJ. Focal neurological disease in patients with acquired immunodeficiency syndrome. Clin Infect Dis. 2002;34:103-15. [ Links ]
11. Shankar SK, Mahadevan A, Satishchandra P, Uday Kumar R, Yasha TC, Santosh V, Chandramuki A, Ravi V, Nath A. Neuropathology of HIV/AIDS with an overview of the Indian scene. Indian J Med Res. 2005;121:468-88. [ Links ]
12. Raffi F, Aboulker JP, Michelet C, Reliquet V, Pelloux H, Huart A, Poizot-Martin I, Morlat P, Dupas B, Mussini JM, Leport C. A prospective study of criteria for the diagnosis of toxoplasmic encephalitis in 186 AIDS patients. AIDS. 1997;11:177-84. [ Links ]
13. Domínguez-Cherit G, Borunda D, Takao F. VIH/SIDA en la unidad de terapia intensiva. Rev Asoc Mex Med Crit y Ter Int. 2003;17:191-8. [ Links ]
14. Gustaw K, Beltowska K, Dlugosz E. Co-existance of toxoplasmosis and neuroborreliosis - a case report. Ann Agric Environ Med. 2005;12:305-08. [ Links ]
15. Podsiadlo L, Urbanik A, Garlicki A, Kozub J, Sobiecka B, Mach T. MRS application in the evaluation of CNS in the patents with AIDS. Pol J Radiol. 2003;68:5-9. [ Links ]
16. Pinon JM, Fourdrinier F, Mougeot G, Marx C, Aubert D, Toupance O, et al. Evaluation of risk and diagnostic value of quantitative assay for anti-Toxoplasma gondii immunoglobulin A (IgA), IgE, and IgM and analytical study of specific IgG in immunodeficient patients. J Clin Microbiol. 1995;33:878-84. [ Links ]
17. Berger JR. Mass lesions of the brain in AIDS: The dilemmas of distinguishing toxoplasmosis from primary CNS lymphoma. AJNR Am J Neuroradiol. 2003;24:554-5. [ Links ]
18. Chang L, Cornford ME, Chiang FL, Ernst TM, Sun N, Miller BL. Radiologic-pathologic correlation cerebral toxoplasmosis and lymphoma in AIDS. AJNR Am J Neuroradiol.1995;16:1653-63.. AJNR [ Links ]
19. Hellerbrand C, Goebel FD, Disko R. High predictive value of Toxoplasma gondii IgG antibody levels in HIV- infected patients for diagnosis of cerebral toxoplasmosis. Eur J Clin Microbiol Infect Dis. 1996;15:869-72. [ Links ]
20. Gómez-Marín JE, Corredor A, Murcia M, López MC, Alvarado F, Anzola I, Saravia J. Valor diagnóstico de la medición de IgG, IgM e IgA anti-Toxoplasma en pacientes infectados por VIH. Infectio. 2000;4:4-10. [ Links ]
21. Sarmiento MC, Gómez JE, Castaño JC. Evaluación de la respuesta IgG anti-Toxoplasma y su avidez por Western blot en pacientes infectados por VIH. Rev Cubana Med Trop. 2005;57:125-32. [ Links ]
22. Lizarazo J, Restrepo A, Castañeda E, Medina MI, Tobón AM, Villamarín N, Sánchez E, Jaramillo S, Vélez A, Correa AL, Orozco B, Franco L, Suárez J, Luna MN, Rincón M. Supervivencia y secuelas de los pacientes registrados por el grupo colombiano de estudio de la criptococosis (1997-2001). Inf Quinc Epidemiol Nac. 2002;7:449-53. [ Links ]
23. Castañeda E, Torrado E, Arango M, de Bedout C, Tobón AM, Restrepo A, et al. Criptococosis en Colombia: estudio interinstitucional. Inf Quinc Epidemiol Nac. 2000;5:115-9. [ Links ]
24. Restrepo A, Robledo J, Leiderman E, Restrepo M, Botero D, Bedoya V.I. Fundamentos de medicina, enfermedades infecciosas. 6ª edición. Medellín: Editorial CIB; 2003. p.280. [ Links ]
25. Lortholarya O, Poizatc G, Zellerd V, Neuvillee S, Boibieuxf A, Alvarezg M, Dellamonicah P, Botterel F, Dromera F, Chêne G. Long-term outcome of AIDS-associated cryptococcosis in the era of combination antiretroviral therapy. AIDS. 2006;20:2183-91. [ Links ]
26. Lizarazo J, Peña Y, Chávez O, Omaña R, Huérfano S, Castañeda E. Diagnóstico temprano de criptococosis e histoplasmosis en personas con VIH/sida, informe preliminar. Inf Quinc Epidemiol Nac. 2002;7:453-8. [ Links ]
27. Lizarazo J, Linares M, de Bedout C, Restrepo A, Agudelo CI, Castañeda E, Grupo Colombiano para el Estudio de la Criptococosis. Estudio clínico y epidemiológico de la criptococosis en Colombia: resultados de nueve años de la encuesta nacional, 1997-2005. Biomédica. 2007;27:94-109. [ Links ]
28. Lizarazo J, Castro F, de Arco M, Chávez O, Peña Y. Infecciones oportunistas del sistema nervioso central en pacientes con VIH atendidos en el Hospital Universitario Erasmo Meoz de Cúcuta (1995-2005). Infectio. 2006;10:226-31. [ Links ]
29. Mwaba P, Mwaba J, Chintu C, Pobee J, Scarborough M, Portsmouth S, Zumia A. Clinical presentation, natural history, and cumulative death rates of 230 adults with primary cryptococcal meningitis in Zambian AIDS patients treated under local conditions. Postgrad Med J. 2001;77:769-73. [ Links ]
30. Yasuoka A. Fungal infections in HIV-infected patients. Jpn J Med Mycol. 2006;47:161-6. [ Links ]
31. Gayle HD, Hill GL. global impact of human immunodeficiency virus and AIDS. Clinical Microbiology Reviews. 2001;14:327-35. [ Links ]
32. Anonymous. Preventive therapy against tuberculosis in people living with HIV. Wkly Epidemiol Rec. 1999;74:385-400. [ Links ]
33. Hung-Jen T, Yung-Ching L, Muh-Young Y, Yao-Shen C, Shue-Ren W, His-Hsun L, et al. Opportunistic infections in adults with acquired immunodeficiency syndrome: a comparison of clinical and autopsy findings. J Micrbiol Immunol Infect. 2006;39:310-5. [ Links ]
34. Gona PH, Van Dyke RB, Williams-Paige L, Dankner WM, Chernoff MC, Nachman SA, Seage III GR. Incidence of opportunistic and other infections in HIV-infected children in the HAART era. JAMA. 2006;296:293-300. [ Links ]
35. World Health Organization. Global AIDS surveillance. Wkly Epidemiol Rec. 1997;72:357-64. [ Links ]
36. De Cock K, Grant A, Porter J. Preventive therapy for tuberculosis in HIV-infected persons: international recommendations, research, and practice. Lancet. 1995;345:833-6. [ Links ]














