El 2020 fue crítico para la población mundial debido a la pandemia de COVID-19. Ese año, la Secretaría de Salud (SSA) de México registró 1 437 185 casos confirmados y 126 507 defunciones por COVID-19, con una tasa de incidencia acumulada de 1 124,6 por 1 000 000 habitantes y una tasa de letalidad del 8%. Estas cifras lo ubicaron en el decimotercer puesto por número de contagios en el mundo, y en el cuarto lugar en América Latina 1. Las tasas de infección por SARS-CoV-2 y de letalidad por COVID-19 dependen de las estrategias preventivas de los sistemas de salud y de la disponibilidad de servicios hospitalarios. Antes de la pandemia, se estimaba que 20% de la población mexicana carecía de acceso efectivo a los servicios de salud 2.
Durante la pandemia, el riesgo de contagio de los pueblos originarios de América Latina y el Caribe puede ser mayor porque disponen de menos recursos para su protección y tienen acceso limitado a los servicios de salud 3,4. Los indígenas, aún como minoría poblacional, representan varios millones de personas y, por su contexto de vulnerabilidad, tienen la mayor carga de la enfermedad 5. Se han orientado estrategias con adecuaciones culturales dirigidas a la promoción de medidas sanitarias frente a la COVID-19 entre la población indígena mexicana 6.
Según la Encuesta Intercensal de 2015, 21,5% de la población mexicana se autoadscribe como indígena 7. Guerrero es una de las entidades federativas con mayor población indígena, donde habita el pueblo amuzgo Nancue Ñomndaa, en los municipios de Xochistlahuaca, Tlacoa-chistlahuaca y Ometepec, con una proporción de población indígena del 95%, 88,4% y 41,5%, respectivamente 8.
El objetivo de esta investigación fue estimar la magnitud y la dinámica de la COVID-19, así como los factores asociados a las defunciones durante 2020 en los municipios de Xochistlahuaca, Tlacoachistlahuaca y Ometepec, del estado de Guerrero, en México, considerados como municipios predominantemente indígenas.
MÉTODOS
Con la base de datos oficial de COVID-19 de la Secretaría de Salud de México 9, desarrollamos un estudio retrospectivo a partir del registro de casos confirmados en 2020. Consideramos variables sociodemográficas como el sexo, la autoadscripción, el rango de edad y la cobertura de seguridad social, así como la presencia de comorbilidades como diabetes, asma, hipertensión arterial, obesidad, tabaquismo, enfermedades renales y desarrollo de neumonía.
Para estimar los factores asociados a las defunciones por COVID-19, la variable de resultado fue la supervivencia de los casos confirmados, y las variables predictoras fueron las sociodemográficas, preexistencia de comorbilidades y desarrollo de neumonía. Se empleó la definición operativa de caso confirmado de COVID-19, según la clasificación final de la Secretaría de Salud de México 10.
Para estimar la magnitud del daño, se contrastaron series de tiempo de los casos confirmados, los descartados y los sospechosos, de diferentes semanas epidemiológicas del año 2020. Se estimaron tasas de incidencia acumulada, de mortalidad y de letalidad hospitalaria con apoyo de proyecciones municipales, según cálculos de la Secretaría de Salud 11.
Para las estadísticas descriptivas y el análisis bivariado, se utilizó el software SPSS versión 20. Se desarrollaron modelos de regresión logística binaria para identificar la asociación entre las variables predictoras y la variable de resultado, conforme al método de eliminación hacia atrás por razón de verosimilitud, con criterio de significancia de valor p<0,0 5.
RESULTADOS
El brote epidémico ocurrió durante las semanas epidemiológicas 12 a la 40 de 2020. La epidemia alcanzó el acmé primero en Ometepec, en la semana epidemiológica 27; después, en Tlacoachistlahuaca, en la semana 31, y en Xochistlahuaca, seis semanas después. El registro de la mortalidad no presenta tendencia clara; sin embargo, el registro de la letalidad hospitalaria en Tlacoachistlahuca fue de 100%, en la semana epidemiológica 26.
Solicitaron atención a los servicios de salud 382 personas con sintomatología compatible con COVID-19. Se confirmaron 325 casos (85%, 325/382); 56 no se confirmaron (15%, 56/382) y uno fue sospechoso (0,3%, 1/382). El diagnóstico de los casos confirmados se hizo por asociación clínico-epidemiológica (n=1, 0,3%) y por resultado de laboratorio (n=324, 99,7%). Hubo 28 defunciones (8,6%, 28/325) entre los casos confirmados y cinco (8,9%, 5/56) en los casos no confirmados. El caso sospechoso sobrevivió.
La Figura 1 ilustra la magnitud del daño en los municipios a partir del cálculo de tasas anuales y su distribución en el año. Ometepec tuvo mayor carga de COVID-19, con tasa de incidencia acumulada de 402,1 por 100 000 habitantes, y tasa de mortalidad de 40,5 por 100 000 habitantes. El municipio de Tlacoachistlahuaca tuvo mayor tasa de letalidad hospitalaria, estimada en 20%.

Figura 1 Magnitud del daño en tres municipios con población Nancue Ñomndaa de Guerrero, México, 2020
La Tabla 1 describe las características generales de los casos confirmados: predominó el sexo masculino (53,5%, 174/325). Solo se atendió a 15,7% (51/325) indígenas, 74,5% (242/325) tuvieron atención ambulatoria y el porcentaje restante fue hospitalizado. La Secretaría de Salud brindó 96,6% (314/325) de las atenciones; el resto, instituciones de seguridad social. El 92,9% (26/28) de las defunciones ocurrieron en los servicios públicos gubernamentales, y el resto en instituciones de seguridad social. El 96,4% de los fallecimientos (27/28) fue en población no indígena. Hubo más defunciones (67,9%, 19/28) en los hombres; solo falleció una mujer indígena (3,6%, 1/28). Hubo defunciones en el hospital antes de que la persona cumpliera un día de interna-miento (17,9%, 5/28) (Figura 2).
Tabla 1 Caracterización de los casos confirmados de COVID-19 en tres municipios de Guerrero, México (2020)
| Caracterización de casos confirmados de COVID-19 n=325 (%) | Total n=297 (%) | Sobrevivientes n=28 (%) | Fallecidos n=28 (%) | |
|---|---|---|---|---|
| Municipio | Ometepec | 268 (82,4) | 243 (81,8) | 25 (89,3) |
| Tlacoachistlahuaca | 10 (3,1) | 9 (3,0) | 1 (3,6) | |
| Xochistlahuaca | 47 (14,5) | 45 (15,2) | 2 (7,1) | |
| Sexo | Hombres | 174 (53,5) | 155 (52,2) | 19 (67,9) |
| Mujeres | 151 (46,5) | 142 (47, 8) | 9 (32,1) | |
| Autoadscripción de la población | No indígena | 274 (84,3) | 247 (83,2) | 27 (96,4) |
| No indígena hombres | 150 (46,2) | 131 (44,1) | 19 (67,9) | |
| No indígena mujeres | 124 (38,2) | 116 (39,1) | 8 (28,6) | |
| Indígena | 51 (15,7) | 50 (16,8) | 1 (3,6) | |
| Indígena hombres | 24 (7,4) | 24 (8,1) | 0 | |
| Indígenas mujeres | 27 (8,3) | 26 (8,8) | 1 (3,6) | |
| Grupos de edad | <50 | 206 (63,4) | 203 (68,4) | 3 (10,7) |
| 50-59 | 57 (17,5) | 52 (17,5) | 5 (17,9) | |
| 60-69 | 31 (9,5) | 25 (8,4) | 6 (21,4) | |
| 70-79 | 21 (6,5) | 9 (3,0) | 12 (42,9) | |
| ≥80 | 10 (3,1) | 8 (2,7) | 2 (7,1) | |
| Seguridad Social | Con seguridad social | 11 (3,4) | 9 (3,0) | 2 (7,1) |
| Sin seguridad social | 314 (96,6) | 288 (97,0) | 26 (92,9) | |
| Comorbilidades preexistentes | Ninguna | 213 (65,5) | 205 (69,0) | 8 (28,6) |
| Una | 71 (21,8) | 62 (20,9) | 9 (32,1) | |
| Dos | 31 (9,5) | 23 (7,7) | 8 (28,6) | |
| Tres | 9 (2,8) | 6 (2,0) | 3 (10,7) | |
| Cuatro | 1 (0,3) | 1 (0,3) | 0 | |
| Con atención ambulatoria | Hombres | 115 (35,4) | 115 (38,7) | 0 |
| Indígenas | 19 (5,8) | 19 (6,4) | 0 | |
| No indígenas | 96 (29,5) | 96 (32,3) | 0 | |
| Mujeres | 127 (39,1) | 127 (42,8) | 0 | |
| Indígenas | 23 (7,1) | 23 (7,7) | 0 | |
| No indígenas | 104 (32,00) | 104 (35,00) | 0 | |
| Con atención hospitalaria | Hombres | 56 (17,2) | 37 (12,5) | 19 (67,9) |
| Indígenas | 5 (1,5) | 5 (1,7) | 0 | |
| No indígenas | 51 (15,7) | 32 (10,8) | 19 (67,9) | |
| Mujeres | 23 (7,1) | 14 (4,7) | 9 (32,1) | |
| Indígenas | 4 (1,2) | 3 (1,0) | 1 (3,6) | |
| No indígenas | 19 (5,8) | 11 (3,7) | 8 (28,6) | |
| Comorbilidades preexistentes de pacientes hospitalizados | Ninguna | 32 (9,8) | 24 (8,1) | 8 (28,6) |
| Una | 25 (7,7) | 16 (5,4) | 9 (32,1) | |
| Dos | 15 (4,6) | 7 (2,4) | 8 (28,6) | |
| Tres | 7 (2,2) | 4 (1,3) | 3 (10,7) | |
| Cuatro | 0 | 0 | 0 | |
La Tabla 2 presenta la razón de momios del análisis bivariado y del modelo final de regresión logística. Hubo diferencias significativas entre las personas menores de 50 años y el resto de los grupos de edad. Las variables asociadas a un efecto protector que mejor se ajustaron al modelo de regresión fueron la ausencia de diabetes y de neumonía asociada a la COVID-19, mientras que las personas de 50 años y mayores se asocian a una mayor letalidad hospitalaria.
Tabla 2 Análisis bivariado y multivariado de factores asociados a defunción de casos hospitalizados con diagnóstico confirmado de COVID-19
| Variables | Análisis bivariado | Análisis multivariado | |||||
|---|---|---|---|---|---|---|---|
| Razón de momios | IC 95% | p | Razón de momios | IC95% | p | ||
| Sexo | Hombre | 1,934 | 0,847-4,414 | 0,119 | --- | --- | --- |
| Mujer | 1 | ||||||
| Autoadscripción | No indígena | 5,466 | 0,726-41,158 | 0,098 | --- | --- | --- |
| Indígena | 1 | ||||||
| No indígena hombre | 2,103 | 0,887-4,985 | 0,104 | --- | --- | --- | |
| No indígena mujer | 1 | ||||||
| Indígenas hombres | 1,038 | 0,964-1,118 | 1,000 | --- | --- | --- | |
| Indígenas mujeres | 1 | ||||||
| Grupos de edad | <50 años | 1 | |||||
| 50-59 años | 0,154 | 0,036-0,664 | 0,013 | --- | --- | --- | |
| 60-69 años | 0,064 | 0,015-0,272 | 0 | --- | --- | --- | |
| ≥70 años | 0,018 | 0,005-0,069 | 0 | --- | --- | --- | |
| ≥50 años | 0,056 | 0,016-0,0189 | 0 | 5,061 | 1,334-19,201 | 0,017 | |
| Seguridad social | Con seguridad social | 2,462 | 0,505-11,997 | 0,243 | --- | --- | --- |
| Sin seguridad social | 1 | ||||||
| Comorbilidades preexistentes | Ninguna | 1 | |||||
| (vs 1) | 0,269 | 0,100-0,726 | 0,016 | --- | --- | --- | |
| (vs 2) | 0,112 | 0,038-0,327 | 0 | --- | --- | --- | |
| (vs ≥ 3) | 0,910 | 0,020-0,419 | 0,009 | --- | --- | --- | |
| Con diabetes | 6,933 | 3,035-15,840 | 0 | 0,240 | 0,087-0,660 | 0,006 | |
| Sin diabetes | 1 | ||||||
| Con asma | 1,796 | 0,209-15,474 | 0,471 | --- | --- | --- | |
| Sin asma | 1 | ||||||
| Con hipertensión arterial | 5,061 | 2,270-11,283 | 0 | --- | --- | --- | |
| Sin hipertensión arterial | 1 | ||||||
| Con obesidad | 1,365 | 0,384-4,852 | 0,716 | --- | --- | --- | |
| Sin obesidad | 1 | ||||||
| Tabaquismo | 4,926 | 1,220-19,895 | 0,045 | --- | --- | --- | |
| Sin tabaquismo | 1 | ||||||
| Desarrollo de neumonía | Con neumonía | 42,177 | 12,253-145,185 | 0 | 0,042 | 0,012-0,155 | 0 |
| Sin neumonía | 1 | ||||||
De las personas hospitalizadas, 89,9% (71/79) desarrollaron neumonía. 70% de las defunciones fueron de casos con neumonía. El 3,8% (3/79) estuvo en terapia intensiva, todos con neumonía complicada; dos recibieron apoyo ventilatorio. Fallecieron dos casos en la terapia intensiva, de los cuales uno tuvo apoyo ventilatorio.
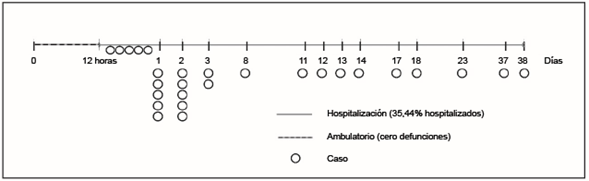
La Figura 2 ilustra los días de estancia hospitalaria de las personas fallecidas (rango de 0 a 38 días). Todas las defunciones registradas ocurrieron en pacientes hospitalizados. La tasa de letalidad hospitalaria fue 35,4% (28/79). Poco más de la mitad (53,5%, 15/28) fallecieron en las primeras 48 horas de ingreso hospitalario. No se describió la duración de la estancia de los supervivientes porque esa información no estuvo disponible.
DISCUSIÓN
La epidemia llegó a la región antes de la semana epidemiológica 11. En Xochistlahuaca, el pico de la pandemia se registró en la semana epidemiológica 37, seis y diez semanas después que en los otros dos municipios, lo que sugiere una transmisión más lenta del virus en Xochistlahuaca. Dos de cada tres defunciones ocurrieron entre 12 y 48 horas después de la hospitalización. Es probable que la alta mortalidad hospitalaria se deba a la búsqueda tardía de los servicios médicos para los casos graves. La vacunación contra SARS-COV-2, ya disponible, debe iniciar a aplicarse en grupos vulnerables de comunidades remotas del país.
Las autoridades sanitarias nacionales 13 e internacionales 14 han promovido el autocuidado en casa de los casos leves de COVID-19, y la atención de emergencia, solo cuando hay dificultad respiratoria. Esto podría explicar por qué algunos pacientes graves no acudieron oportunamente a los servicios de salud. También es posible que los mensajes no estén adaptados culturalmente a lo que representa una nueva enfermedad en el contexto indígena y haya dificultad para su comprensión.
El 16% de los casos fue indígena, un porcentaje relativamente bajo en virtud de que los tres municipios tienen alta proporción de población indígena. Hay varias posibles razones de esto: que la persona no se autodefina como indígena al solicitar la atención; que el proveedor de los servicios no registre dicha información; que el proveedor asuma que la persona no es indígena; que haya menos casos graves de COVID-19 en la población indígena, o bien, que la población indígena no esté usando los servicios de salud.
A pesar de que la epidemia local continuó activa hasta 2021, no se registraron casos ni fallecimientos confirmados de COVID-19 durante las semanas epidemiológicas 41 a la 52 en ninguno de los tres municipios. Esto podría explicarse por el retraso o fallas del sistema de registro de casos, o por la retracción de la población en el uso de los servicios de salud públicos. Si la atención médica para casos de COVID-19 es impertinente culturalmente ocasionaría que la población no acceda a los servicios de salud.
Futuras investigaciones deberán documentar si la población indígena y la no indígena tienen diferentes posibilidades de acceso a los servicios de salud, o si el retraso en el uso de estos servicios se debe a fallas en la pertinencia cultural que se tiene de ellos. Es una necesidad imperiosa dada la actual contingencia sanitaria, máxime en regiones con un alto porcentaje de población indígena.
La información sobre las características de las poblaciones indígenas frente a la pandemia de COVID-19 es limitada, salvo por algunos ejercicios de mapeo hechos por iniciativa de organizaciones nacionales 15 e internacionales 16. Aún así, los datos siguen siendo insuficientes para evaluar la magnitud del daño de la COVID-19. Los resultados presentados destacan la importancia de factores tales como la senectud, la diabetes y el desarrollo de neumonía en la mortalidad de la población indígena, y coinciden con los de otro estudio que consideró el primer semestre del 2020 en el ámbito nacional 17.
En los tres municipios hay pequeñas localidades. Algunas no tienen más de 50 habitantes, y muchas están a dos horas o más de trayecto en vehículo hacia la cabecera municipal. Únicamente Ometepec dispone de servicios del segundo nivel de atención. De necesitarse apoyo, la población tendría que hacer un segundo recorrido hacia Acapulco o Chilpancingo, Guerrero. Una opción menos usual es buscar atención en el estado de Oaxaca. Esto nos permite identificar los retos que afronta la población indígena, no solo ante la pandemia, sino también en la búsqueda, en general, de servicios de salud.
Por el contexto cultural de la población indígena, la COVID-19 podría tornarse endémica como ya la Organización Mundial para la Salud lo advirtió 18. También alertó sobre la necesidad de duplicar esfuerzos para mitigar la diseminación de la pandemia y asegurar el acceso a los servicios de salud 19. Los hallazgos de este estudio sugieren priorizar estrategias con pertinencia cultural qu favorezcan el acceso a los servicios de salud. Nuevas incursiones desde un enfoque participativo proveerán un valor agregado al análisis de magnitud del daño e imple-mentación de estrategias con pertinencia cultural en comunidades indígenas 20.
La mortalidad hospitalaria por COVID-19 en los indígenas Nancue Ñomndaa es alta, lo cual se debe, al parecer, por la búsqueda tardía de atención médica. Es necesario reformular la información hacia los pueblos indígenas sobre signos de alarma respiratoria, sintomatología asociada a la COVID-19 y factores asociados a las complicaciones o la muerte, con adecuación cultural para el acceso oportuno a los servicios de salud ♣