Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Investigaciones Andina
Print version ISSN 0124-8146
Investig. andina vol.16 no.28 Pereira Apr. 2014
Frecuencia de potenciales interacciones medicamentosas entre antirretrovirales y otros grupos farmacológicos en pacientes colombianos
Frequency of risk potential drug interactions between antiretrovirals and other drugs in Colombian patients
Frequência de potenciais interações medicamentosas entre antirretrovirais e outros grupos farmacológicos em pacientes colombianos
Jorge Enrique Machado Alba*, Cristhian David Morales Plaza**, Valentina Hoyos Soto***
* Médico, Phd en Farmacología Grupo de Investigación Farmacoepidemiología y Farmacovigilancia, Universidad Tecnológica de Pereira-Audifarma S.A. Pereira, Colombia. machado@utp.edu.co
** Médico, Grupo de Investigación en Farmacoepidemiología y Farmacovigilancia, Universidad Tecnológica de Pereira-Audifarma S.A. Pereira, Colombia.
*** Estudiante de Medicina, Semillero de Investigación en Farmacología, Facultad Ciencias de la Salud, Universidad Tecnológica de Pereira.
Resumen
Objetivos: determinar la prevalencia de potenciales interacciones medicamentosas de riesgo entre antirretrovirales de pacientes colombianos con diagnóstico de VIH/SIDA y otros medicamentos.
Materialesy métodos: estudio transversal que tomó las prescripciones de medicamentos de una base de datos poblacional de 6,2 millones de usuarios desde 1 mayo hasta 31 julio de 2012. Para identificar potenciales interacciones, se buscó la dispensación de antirretrovirales: Inhibidores Nucleósidos de la Transcriptasa Reversa, Inhibidores No Nucleósidos de la Transcriptasa Reversa (INNTR), Inhibidores de proteasa (IP), inhibidores de integrasa, inhibidores del correceptor CCR5 e inhibidores de fusión con otros medicamentos de riesgo de inefectividad o toxicidad. Análisis mediante SPSS 21.0.
Resultados: se obtuvieron 968 pacientes, la mayoría hombres (n=844, 87,2%), con edad promedio 41,6±10,5 años (rango: 3-75 años) y relación hombre:mujer de 5,8:1, procedentes de 25 ciudades. En total se encontraron 49 asociaciones de riesgo, estando implicados los IP en 40 de los casos. La interacción más común fue entre IP y estatinas (OR: 29,5, IC95%:14,837-58,785; p<0,001), IP y antidepresivos (OR: 29,5, IC95%:11,891-73,266; p<0,001), y corticoides (OR:15,5, IC95%:4,938-49,698; p<0,001) y entre INNTR con warfarina (OR:46,3, IC95%:4,108-520,764; p<0,001). Recibir ritonavir se constituyó en un factor de riesgo para potenciales interacciones (OR: 6,7, IC95%:3,562-12,934; p<0,001); se reporta un exceso de riesgo de interacciones en las prescripciones originadas en Manizales, comparadas con otros municipios (OR: 3,7, IC95%:1,043-12,909; p=0,030).
Conclusiones: las interacciones potenciales entre antirretrovirales y otros grupos farmacológicos son frecuentes. Es imperativa una valoración previa y un seguimiento continúo a los pacientes sometidos al riesgo. Se recomienda adopción de estrategias similares a las del actual trabajo, para reforzar los programas de farmacovigilancia.
Palabras clave Farmacoepidemiología; Farmacovigilancia; Antirretrovirales; Infecciones por VIH; Síndrome de Inmunodeficiencia Adquirida; Interacciones de Drogas; Colombia (fuente: DeCS)
Abstract
Objectiv: determine the prevalence of potential risk drug interactions between antiretroviral and other drugs in Colombian patients with HIV/AIDS.
Materials and methods: cross-sectional study who took the prescription drugs a population database of 6.2 million users from May 1 to July 31, 2012. To identify potential interactions, we sought dispensing antiretrovirals: Nucleoside Reverse Transcriptase Inhibitors, Non-Nucleoside Inhibitors of Reverse Transcriptase (NNRTIs), Protease Inhibitors (PIs), integrase inhibitors, CCR5 antagonists and fusion inhibitors with other risk drugs because their ineffectiveness or toxicity. Analysis by SPSS 21.0.
Results: 968 patients were obtained, mostly men (n = 844, 87.2%), mean age 41.6±10.5 years (range: 3-75 years) and male:female ratio of 5.8:1, from 25 cities. In total we found 49 associations of risk; the IPs being involved in 40 cases. The most common interaction was between IPs and statins (OR: 29.5, 95%CI:14,837-58, 785, p <0.001), IPs and antidepressants (OR: 29.5, 95%CI:11,891-73, 266, p <0.001), and corticosteroids (OR: 15.5, 95%CI:4,938-49, 698, p<0.001) and between NNRTIs with warfarin (OR: 46.3, 95% CI :4,108-520, 764, p<0.001). Receive ritonavir became an potential risk factor interactions (OR: 6.7, 95% IC:3.562-12.934; p<0.001) between people living in the Manizales with other places (OR: 3.7, 95%IC:1.043-12.909; p=0.030).
Conclusions: the potential interactions between antiretrovirals and other drug groups are common. It is imperative prior assessment and continuous monitoring patients undergoing risk. We recommend similar strategies to those of the current work to strengthen pharmacovigilance programs.
Key words Pharmacoepidemiology; Pharmacovigilance; Anti-Ret;roviral Agents; HIV Infections, Acquired Immunodeficiency Syndrome; Drug Interactions, Colombia (source: MeSH)
Resumo
Objetivos: determinar a prevalência de potenciais interações medicamentosas de risco entre antirretrovirais de pacientes colombianos com diagnóstico de VIH/SIDA e outros medicamentos.
Materiais e métodos: estudo transversal que tomou as prescrições de medicamentos de uma base de dados populacional de 6,2 milhões de usuários de 1° de maio a 31 de julho de 2012. Para identificar potenciais interações se buscou a dispensa de antirretrovirais: Inibidores Nucleosídeos da Transcriptase Reversa, Inibidores Não Nucleosídeos da Transcriptase Reversa (INNTR), Inibidores de protease (IP), inibidores de integrasse, inibidores do correceptor CCR5 e inibidores de fusão com outros medicamentos de risco de inefetividade ou toxicidade. Análise mediante SPSS 21.0.
Resultados: obtiveram-se 968 pacientes, na maioria homens (n=844, 87,2%), com idade média de 41,6±10,5 anos (faixa: 3-75 anos) e relação homem-mulher de 5,8:1, procedentes de 25 cidades. Foram encontradas 49 associações de risco, estando implicados os IP em 40 dos casos. A interação mais comum foi entre IP e estatinas (OR: 29,5, IC95%:14,837-58,785; p<0,001), IP e antidepressivos (OR: 29,5, IC95%:11,891-73,266; p<0,001), e corticoides (OR:15,5, IC95%:4,938-49,698; p<0,001) e entre INNTR com warfarina (OR:46,3, IC95%:4,108-520,764; p<0,001). Receber ritonavir transformou-se num fator de risco para potenciais interações (OR: 6,7, IC95%:3,562-12,934; p<0,001); Reporta-se um excesso de risco de interações nas prescrições originadas em Manizales, comparadas com outros municípios (OR: 3,7, IC95%:1,043-12,909; p=0,030).
Palavras Chave Fármaco-epidemiologia; Fármaco vigilância; Antirretrovirais; Infecções por VIH; Síndrome de Imunedeficiência Adquirida; Interações de Drogas; Colômbia (fonte: DeCS).
Fecha de recibo: Abril/2013
Fecha aprobación: Diciembre/2013
Introducción
Las interacciones medicamentosas son modificaciones medibles, donde se tiene en cuenta la magnitud y duración de acción de un medicamento, por la administración previa o concomitante de otra sustancia farmacológica (1). Las reacciones adversas medicamentosas (RAMs), se definen como cualquier respuesta a un medicamento que sea nociva y que pueda afectar gravemente la salud de las personas que consumen los fármacos (1).
Se ha demostrado que las RAMs, se pueden presentar hasta en el 41% de los pacientes ambulatorios y que en ocasiones se asocian con las diversas interacciones entre diferentes fármacos (1,2). Se calcula que entre el 59% y el 81% de las RAMs son prevenibles o completamente evitables (3,4) y hasta el 23% de las RAMs pueden terminar en hospitalización (4,5).
La farmacoepidemiología y la farmacovigilancia han contribuido al desarrollo de medidas de identificación, evaluación y prevención de los riesgos asociados a la utilización de medicamentos ya comercializados, asimismo a la identificación de los posibles efectos indeseables que no fueron observados durante las investigaciones clínicas previas (1).
En la última década se encuentran numerosos avances en la terapia contra el VIH, y un gran impacto de la terapia antirretroviral relacionada con la disminución de la morbimortalidad de estos pacientes (6). Con el uso continuo de la terapia y el mantenimiento de la adherencia a largo plazo, el VIH se convierte en una condición crónica manejable que ha conseguido prolongar la expectativa de vida de quienes la padecen. Para las personas que sufren de esta entidad nosológica con carga viral indetectable, uno de los mayores problemas radica en el tratamiento de enfermedades concomitantes, como la enfermedad cardiovascular, la dislipidemia, hipertensión, diabetes, las alteraciones gastrointestinales, la osteoporosis, la enfermedad renal, los trastornos psiquiátricos y el cáncer, lo cual puede conllevar a interacciones con otros medicamentos, ya que los inhibidores de la proteasa (IP) y los inhibidores no nucleósidos de la transcriptasa inversa (INNTR), son inhibidores o inductores de las enzimas hepáticas del citocromo P 450, principalmente la CYP3A4 (7,8). Clínicamente las interacciones farmacológicas importantes se han identificado en 27,0% a 40,0% de los pacientes con terapia antirretroviral, lo que aumenta el riesgo de reacciones adversas, hospitalizaciones y mala adherencia al tratamiento (8,9).
El objetivo del presente trabajo es describir la prevalencia de potenciales interacciones medicamentosas que pueden generar riesgo, entre fármacos utilizados para el tratamiento de pacientes con diagnóstico de VIH/SIDA y otros grupos de medicamentos manejados con frecuencia en la práctica clínica en estos pacientes, afiliados al Sistema General de Seguridad Social en Salud (SGSSS) de Colombia, durante el año 2012.
Materiales y métodos
Se realizó un estudio de corte transversal que tomó las prescripciones de medicamentos entregadas por Audifarma S.A., operador logístico encargado de la dispensación institucional de medicamentos e insumos, a diferentes clientes que prestan servicios de salud en Colombia. En la actualidad dispensa aproximadamente 1,8 millones de fórmulas al mes, a 6,2 millones de usuarios en diferentes regiones del país, que corresponden al 31,0% de la población activa afiliada al régimen contributivo del SGSSS. Toda la información sobre la dispensación de medicamentos es almacenada sobre una plataforma LINUX en una base de datos POSTGRESQL, y utilizando el aplicativo DELPHI para Windows se obtienen una serie de estadísticas por cliente institucional (por ejemplo Empresas Promotoras de Salud-EPS o Instituciones Prestadoras de Servicios-IPS que respectivamente son los aseguradores y los prestadores de servicios de salud en el país) por ciudad, por usuario y por medicamento.
El equipo de profesionales del departamento de farmacoepidemiología de dicha empresa, que incluye médicos, enfermeros, epidemiólogos, químicos farmaceutas, farmacólogos y farmacoepidemiólogos, se encarga de revisar las estadísticas generadas en búsqueda de medicamentos que podrían relacionarse específicamente con resultados negativos asociados al empleo de la medicación (RNM), que encierran problemas de necesidad, efectividad y seguridad(10).
Una vez identificados los medicamentos que se podían asociar con RNM, se procedió a realizar una búsqueda activa de la dispensación de todos los fármacos de interés desde el 1 de mayo hasta el 31 de julio de 2012. Para lograr la identificación de las potenciales interacciones, se establecieron los siguientes criterios de búsqueda: Dispensaciones de Antirretrovirales (a) Inhibidores Nucleósidos de la Transcriptasa Reversa-INTR, b) Inhibidores No Nucleósidos de la Transcriptasa Reversa-INNTR, c) Inhibidores de la proteasa-IP, d) Inhibidores de la integrasa, e) Inhibidores del correceptor CCR5 y f) Inhibidores de la fusión-IF, con otros medicamentos en los cuales se reportan interacciones potenciales que pudieran traer como consecuencia un fallo en alguna de las terapias, y aumento en el número de reacciones adversas asociadas con la medicación: a) antineoplásicos, b) antimicóticos, c) antimaláricos, d) corticoides, e) psicotrópicos, f) opioides, g) anticonceptivos, h) anticoagulantes, i) antituberculosos, j) antihipertensivos pulmonares, k) hipolipemiantes, l) alcaloidesdelergot,m)calcioantagonistas. Se tuvieron en cuenta las variables sociodemográficas: edad (según si eran menores de 20, entre 21 y 45 o mayores de 45 años), sexo y ciudad.
El protocolo fue aprobado por el Comité de Bioética de la Universidad Tecnológica de Pereira en la categoría de "investigación sin riesgo", según la resolución No. 008430 de 1993 del Ministerio de Salud de Colombia, que establece las normas científicas, técnicas y administrativas para la investigación en salud. Para el análisis de los datos, se utilizó el paquete estadístico IBM SPSS Statistics, versión 21.0 (IBM, EE.UU.) para Windows. Se emplearon las pruebas t de Student o ANOVA para la comparación de variables cuantitativas y la de X2 para las categóricas. Se aplicaron modelos de regresión logística binaria usando como variables tener o no tener la interacción potencial, y como covariables las que se asociaron significativamente con las variables dependientes en los análisis bivariados. Se determinó como nivel de significación estadística una p< 0,05.
Resultados
Se obtuvo una base de datos con 968 pacientes en el período comprendido entre el 1 de mayo al 30 julio de 2012, la mayoría hombres (n=844, 87,2% de los pacientes), con una edad promedio de 41,6±10,5 años (rango: 3 a 75 años) y una relación hombre:mujer de 5,8:1. Se encontraron pacientes procedentes de 25 ciudades del país, siendo las más frecuentes: Bogotá (n=659, 68,0% de los pacientes), Cali (n=84, 8,7%), Pereira (n=82, 8,5%), Manizales (n=22, 2,27%) y Barranquilla (n=22, 2,27%).
La distribución por grupos de antirretrovirales arrojó que los INNTR fueron los más frecuentes, siendo utilizados por 594 pacientes (61,4%), seguido de los INTR (n=565, 58,4%), los IP, (n=390, 40,3%), los inhibidores de la integrasa, (n=132, 13,6%), los inhibidores del correceptor CCR5 (n=16, 1,7%) y finalmente los IF (n=6, 0,6%).
Los antirretrovirales más utilizados en los diferentes esquemas fueron: lamivudina (sola o asociada; n=454, 46,9% de los pacientes), seguido de efavirenz (40,1%), nevirapina (21,3%), ritonavir (solo o asociado; n=205, 21,2%), abacavir (solo o asociado; n=187, 19,3%) y zidovudina (sola o asociada; n=182, 18,8%), como se aprecia en la tabla 1.
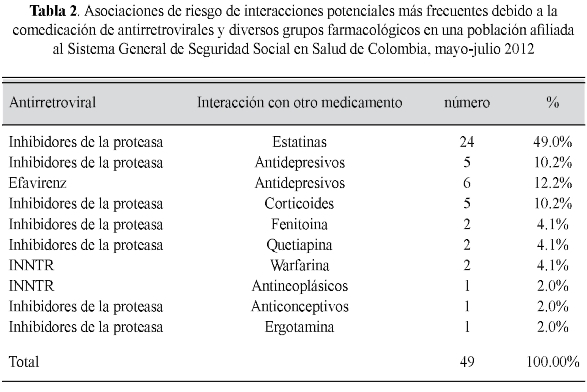
El análisis bivariado de la búsqueda de las potenciales interacciones entre antirretrovirales, mostró que la más común era entre IP y estatinas (OR: 29,5, IC95%:14,837-58,785; p<0,001), seguido por el mismo grupo con antidepresivos (OR: 29,5, IC95%:11,891-73,266; p<0,001), con corticoides (OR: 15,5, IC95%:4,938-49,698; p<0,001) y entre INNTR con warfarina (OR: 46,3, IC95%:4,108-520,764; p<0,001) como puede observarse en la tabla 2.
En total se encontraron 49 asociaciones de riesgo, estando implicados los IP en 40 de los casos. No se encontraron comedicaciones simultáneas con opioides, antimaláricos, calcio-antagonistas, antipsicóticos, rifampicina y fluconazol u otros antimicóticos de uso sistémico. Recibir ritonavir se constituyó en un factor de riesgo para potenciales interacciones (OR: 6,7, IC95%:3,562-12,934; p<0,001). Se reportó un exceso de riesgo de interacciones en las prescripciones originadas en Manizales, comparadas con otros municipios (OR: 3,7, IC95%:1,043-12,909; p=0,030), mientras que tener entre 21 y 45 años en un factor protector (OR: 0,2, IC95%:0,084-0,436; p<0,001).
No hubo asociación entre el riesgo de tener interacciones potenciales y vivir en las demás ciudades, ni los grupos de edad menor de 20 años (p=0,49) o mayor de 45 años (p=0,058).
El análisis multivariado demostró que la variable asociada con un menor riesgo de presentar potenciales interacciones fue tener en entre 21 y 45 años, y las que se asociaron con un mayor riesgo, fueron combinaciones de antirretrovirales con estatinas, antidepresivos y corticoides, como se puede observar en la tabla 3.
Discusión
La búsqueda a través de medios informáticos de la prescripción de medicamentos es una alternativa eficiente para hallar casos en los cuales se presentan potenciales interacciones entre fármacos que pueden asociarse con problemas de seguridad, efectividad y necesidad, lo cual es un reflejo de la situación de su uso en el país. Cabe anotar que este trabajo toma información de más del 30,2% de la población afiliada al régimen contributivo del SGSSS. Se ha considerado que los problemas relacionados con el uso de los medicamentos, pueden corresponder a deficiencias en la formación universitaria, carencia de programas de educación médica continua o falta de interés y tiempo de los prescriptores por auto capacitarse (11).
La justificación de este tipo de tareas se basa en los frecuentes hallazgos de potenciales interacciones que se pueden asociar a RNM, como el hecho de potenciar su toxicidad con el riesgo incluso de hospitalización o muerte y obviamente el incremento de los costos para los sistemas sanitarios (3-5). Las interacciones medicamentosas son sobre todo clínicamente significativas en personas mayores de 50 años, ya que el aumento de la edad y las comorbilidades como la enfermedad cardiovascular, hiperlipidemia, diabetes, cáncer y la disminución de la función renal y hepática, se vuelven frecuentes entre los infectados de VIH (8).
Por ejemplo, hasta el 73% de los pacientes con VIH pueden tener un diagnóstico de dislipidemia, para quienes las estatinas son la primera línea farmacológica (12); sin embargo, se pueden incrementar las concentraciones de estas hasta cinco veces, debido a la disminución de su metabolismo vía CYP3A4 por acción del atazanavir. Los IP inhiben los transportadores de membrana que permiten que las estatinas ingresen al hepatocito, aumentando el riesgo de toxicidad muscular, debido al incremento de sus concentraciones plasmáticas. En este trabajo se identificó que hasta el 6,6% de los pacientes con terapia antirretroviral están sometidos a este riesgo, pero puede incluso ser mayor, porque en otro grupo de pacientes con VIH en Colombia se identificó que la dislipidemia estaba presente en el 13,3% de los casos (13,14).
Respecto a los agentes psicotrópicos, donde la incidencia de convulsiones en infectados por VIH puede ser hasta del 11,0%, la Academia Americana de Neurología recomendó aumentar hasta en un 50,0% las dosis de lopinavir/ritonavir en los pacientes que toman fenitoina, para mantener concentraciones séricas adecuadas de estos IP, lo cual obligaría que a los dos pacientes encontrados en este trabajo, se les ajusten sus dosis (15).
La prevalencia de síntomas depresivos es de aproximadamente 32,0% en pacientes con VIH, donde se debe tener en cuenta que ritonavir u otros IP pueden inhibir la CYP2D6, y el efavirenz inhibir la CYP2C9 y CYP2C19, lo que aumentaría los niveles y efectos tóxicos de los inhibidores de la recaptación de serotonina y elevar el riesgo de desarrollo de síndrome serotoninérgico(16). En este trabajo encontramos que el 2,2% de los pacientes tomaban antidepresivos, con el riesgo de generar potenciales interacciones, lo que obliga a crear estrategias que permitan evaluar la aparición de toxicidad y reacciones adversas en ellos (17,18).
La necesidad de uso de corticoides, como en el caso de asma o enfermedad pulmonar obstructiva crónica en pacientes con VIH, oscila entre el 10,0-15,0% (19). Este trabajo permitió determinar 5 casos de potenciales interacciones con corticoides, de los cuales hay numerosos reportes de su acumulación, lo que genera la supresión suprarrenal y el síndrome de Cushing, especialmente con el uso conjunto de tenofovir, ritonavir y lopinavir. Esta combinación es una contraindicación relativa, a menos que los beneficios superen los riesgos de la terapia. Se recomienda utilizar otras opciones de terapia como los inhibidores de leucotrienos (ej. montelukast) en los casos en que sea necesaria una intervención en procesos respiratorios (20-22).
Los IP y los INNTR pueden alterar el metabolismo de la warfarina debido a inducción de la CYP2C9 o inhibición de la CYP3A4; por lo tanto se puede requerir el aumento o disminución de la dosis haciendo un control más estricto, con el International Normalized Ratio (INR). El hallazgo de 2 pacientes con la interacción potencial también obliga a realizar controles más frecuentes de los determinantes de coagulación, para reducir el riesgo de sangrado (23).
El tratamiento con antirretrovirales en pacientes con cáncer, cuya tasa de incidencia es de 5,09/1000 aumentó progresivamente en los últimos años y conlleva el riesgo de poderosas interacciones que podrían acrecentar la toxicidad o reducir la efectividad de estas (24). Los IP pueden inhibir la CYP3A4, lo que incrementaría la toxicidad de los antineoplásicos (dasatinib, nilotinib, lapatinib, temsirolimus, vincristina, vinblastina, doxorubicina, dacarbazina, bleomicina, doxetacel); además efavirenz y nevirapina pueden disminuir la eficacia de estos fármacos (25,26). En esta serie solo hubo un caso de tratamiento para el cáncer, lo que indicaría que el riesgo es aparentemente bajo entre estos pacientes.
La FDA recomienda para atazanavir o ritonavir, que en caso de necesidad de terapia hormonal se combinen con anticonceptivos orales que tengan al menos 35 microgramos de etinilestradiol debido a la inducción enzimática que acelera el metabolismo de este y lleva a una reducción de sus concentraciones y por lo tanto riesgo de pérdida del efecto.
Además, existe una mayor probabilidad de toxicidad por los progestágenos, ya que a largo plazo puede aumentar sus niveles y adicionalmente podría conllevar a resistencia de la insulina, dislipidemia y acné (27). En la literatura se reporta que hasta el 33,0% de las pacientes recibe anticoncepción; en este estudio se encontró que solo el 2,0% de ellas están sometidas al riesgo, lo cual es muy bajo y puede significar también que los clínicos están empleando métodos de barrera en las pacientes para evitar las interacciones medicamentosas (28).
El ergotismo, una complicación de la intoxicación aguda o del abuso crónico de derivados ergotamínicos, tiene una incidencia muy baja cercana al 0,01% (29). Dicho síndrome se puede presentar cuando concomitantemente se ingiere ritonavir, que inhibe el citocromo P450, y puede elevar las concentraciones de ergotamina a niveles tóxicos (30). En este trabajo solo un paciente estaba sometido a este riesgo (0,01%) por lo cual puede parecerse a lo ya reportado.
Con los resultados encontrados se hace evidente que las interacciones potenciales entre fármacos antirretrovirales son comunes, y existe un número de personas sometidas a este riesgo que debe previamente ser valorado por el médico prescriptor y conocido por el propio paciente. Por lo cual es imperativo hacer un seguimiento a los pacientes que necesitan de estatinas, antidepresivos, corticoides y warfarina, dada la asociación con el riesgo de presentar interacciones. Entre las limitaciones de este trabajo cabe anotar que no se exploraron las historias clínicas, ni se entrevistaron los pacientes en búsqueda de los efectos indeseables y por lo tanto no se registró la prevalencia de la interacción como tal ni la severidad del efecto. Además, la muestra proviene de una población afiliada al SGSSS, por lo tanto nuestro estudio solo permite sacar conclusiones respecto a grupos con características epidemiológicas similares.
Consideramos que los dispensadores institucionales de medicamentos deben desarrollar medios de evaluación y actualización continua sobre los riesgos del uso de fármacos, y notificar a los prestadores de servicios de salud de forma periódica. Deben además realizar un seguimiento a los casos específicos de cada paciente que esté sometido a dicho riesgo, de manera conjunta con el responsable de su atención sanitaria, quien tiene el deber de valorar las recomendaciones, con el fin de garantizar la seguridad en el uso del medicamento (31).
Si bien este tipo de estrategias no resuelve todos los problemas de seguridad del medicamento, puede brindar elementos para prever la aparición de posibles riesgos en los pacientes. Se recomienda su adopción para reforzar los programas de farmacovigilancia en las instituciones que cuenten con bases de datos sistematizadas sobre la dispensación de fármacos.
Financiación
Universidad Tecnológica de Pereira y Audifarma S.A
Conflictos de interés
Los autores expresan que no existe ningún conflicto de intereses.
Referencias
1. Laporte J.R, Tognoni G. Principios de epidemiología del medicamento. Barcelona: Salvat Medicina. 2a. Edición; 1993. pp. 95-107. [ Links ]
2. Roughead EE, Kalisch LM, Barratt JD, Gilbert AL. Prevalence of potentially hazardous drug interactions amongst Australian veterans. Br J Clin Pharmacol. 2010;70:252-7 [ Links ]
3. Pirmohamed M, James S, Meakin S, Green C, Scout A, Walley T, Farrar K, Park K, Breck-enridge A. Adverse drug reactions as cause of admission to hospital: prospective analysis of 18.820 patients. BMJ 2004; 329:15-9. [ Links ]
4. Ruedy J, Ogilvie R. Adverse events: past and future. CMAJ. 2004; 171:10. [ Links ]
5. Patel P, Zed PJ. Drug-related visits to emergency department: how big is the problem? Pharmacotherapy. 2002; 22:915-23. [ Links ]
6. Buchacz K, Baker RK, Palella FJJ, et al. AIDS-defining opportunistic illnesses in US patients, 1994-2007: a cohort study. AIDS. 2010; 24(10):1549-59. [ Links ]
7. Vance DE, Mugavero M, Willig J, et al. Aging with HIV: a crosssectional study of comorbidity prevalence and clinical characteristics across decades of life. J Assoc Nurses AIDS Care. 2010; May. 13. [ Links ]
8. Evans-Jones JG, Cottle LE, Back DJ, et al. Recognition of risk for clinically significant drug interactions among HIV-infected patients receiving antiretroviral therapy. Clin Infect Dis. 2010; 50 (10):1419-21. [ Links ]
9. Marzolini C, Elzi L, Gibbons S, et al. Prevalence of comedications and effect of potential drug-drug interactions in the Swiss HIV Cohort Study. Antivir Ther. 2010; 15 (3):413-23. [ Links ]
10. Sabater D, Silva M, Faus M, "Guía de seguimiento farmacoterapéutico, Método Dader", Grupo de investigación en Atención Farmacéutica. Universidad de Granada, Tercera edición 2007. [ Links ]
11. Machado J, Giraldo C. Farmacovigilancia de interacciones medicamentosas en pacientes afiliados al sistema de salud de Colombia. Rev. Investigaciones Andina. 2011; 13(22):151-61 [ Links ]
12. Patel H, Mekha M. Dyslipidemia And Dysgly-cemia In Patients With HIV Infection and In Patients On Antiretroviral Therapy. NJIRM. 2012; 3(5): 53-7. [ Links ]
13. Neuvonen PJ, Niemi M, Backman JT. Drug interactions with lipid-lowering drugs: mechanisms and clinical relevance. Clin Pharmacol Ther.2006 Dec; 80(6):565-81. [ Links ]
14. Machado-Alba JE, Vidal X. Effectiveness of antiretroviral treatment in Colombia. Rev Panam Salud Pública. 2012; 32(5):360-7 [ Links ]
15. Birbeck GL, French JA, Perucca E, Simpson DM, Fraimow H, George JM, et al. Quality Standards Subcommittee Of The American Academy Of Neurology; Ad Hoc Task Force Of The Commission On Therapeutic Strategies Of The International League Against Epilepsy. Antiepileptic drug selection for people with HIV/AIDS: evidence-based guidelines from the ILAE and AAN. Epilepsia. 2012; 53 (1): 207-14. [ Links ]
16. Silveira MP, Guttier MC, Pinheiro CA, Pereira TV, Cruzeiro AL, Moreira LB. Depressive symptoms in HIV-infected patients treated with highly active antiretroviral therapy. Rev. Bras Psiquiatr. 2012; 34 (2):162-7. [ Links ]
17. De Silva KE, Le Flore DB, Marston BJ, Rimland D. Serotonin syndrome in HIV-infected individuals receiving antiretroviral therapy and fluoxetine. AIDS. 2001; 15(10):1281-5. [ Links ]
18. Pal D, Kwatra D, Minocha M, Paturi DK, Budda B, Mitra AK. Efflux transporters- and cytochrome P-450-mediated interactions between drugs of abuse and antiretrovirals. Life Sci.2011; 23; 88 (21-22):959-71. [ Links ]
19. Crothers K, Butt AA, Gibert CL, Rodríguez-Barradas MC, Crystal S,Justice AC; Veterans Aging Cohort 5 Project Team. Increased COPD among HIV-positive compared to HIV-negative veterans. Chest. 2006; 130 (5):1326-33. [ Links ]
20. Foisy MM, Yakiwchuk EMK, Chiu I, Singh AE. Adrenal suppression and Cushing's syndrome secondary to an interaction between ritonavir and fluticasone: a review of the literature. HIVMed. 2008; 9 (6):389-96. [ Links ]
21. Dort K, Padia S, Wispelwey B, Moore CC. Adrenal suppression due to an interaction between ritonavir and injected triamcinolone: a case report. AIDS Res Ther. 2009; 8;6:10. [ Links ]
22. Frankel JK, Packer CD. Cushing's syndrome due to antiretroviral budesonide interaction. Ann Pharmacother. 2011; 45(6):823-4 [ Links ]