Introducción
La diabetes es identificada como uno de los principales problemas de salud pública a nivel mundial (Ávila, Cerón, Ramos y Velázquez, 2013; Ávila et al., 2017; Barbosa, Freitas, Rodríguez, Duarte y Magalhães, 2018; Dávila, Agudelo y Gloria, 2011; Gil, Sil, Domínguez, Torres y Medina, 2013), siendo la diabetes tipo 2 la más común en la población (American Diabetes Association [ADA], 2016; Vicente et al., 2010), y por su impacto en costos económicos y sociales es considerada una de las cuatro enfermedades crónicas a intervenir de forma prioritaria (Ávila et al., 2017).
Históricamente, se han presentado dificultades en la medición y registro de la prevalencia de esta patología, impactando en los cálculos precisos de la magnitud en la población (Ávila et al., 2013; Dávila et al., 2011). Se calcula que para 1980, 108 millones de personas vivían con la enfermedad, sin embargo, en 2014 la cifra se elevó a 422 millones de adultos (Organización Mundial de la Salud [OMS], 2016); asimismo, se estiman 175 millones de casos sin diagnosticar, imponiendo costes humanos, sociales y económicos inadmisibles (Federación Internacional de Diabetes [FID], 2013).
La enfermedad manifiesta mayor incidencia en países en vías de desarrollo (Connolly, 2006; Mendoza, Padrón, Cossío y Soria, 2017; Millaruelo, 2017; Vázquez y Panduro, 2001), y tres de cada cuatro enfermos se encuentran en un nivel socioeconómico que va de medio típico a muy bajo (Federación Internacional de Diabetes, 2013). En particular, para América Latina se ha identificado un gran incremento de la patología en las últimas décadas (Ávila et al., 2013).
Un caso dramático es el de México, cuyo costo en salud y comportamiento demográfico advierten un cambio en la pirámide poblacional y añade condiciones de riesgo en el padecimiento de diabetes (Arredondo e Icaza, 2011), ya que el país ocupa la sexta posición a nivel mundial con afección diabética, el primero en mortalidad en América Latina y el tercero en el mundo (Fundación Mídete, 2016); además es una de las principales causas de padecimiento incapacitante (Escobedo et al., 2011; López y Ávalos, 2013).
El Instituto Nacional de Salud Pública (2012) refiere que existen en el país un total de 6.4 millones de adultos con diabetes diagnosticada, esto significa que el 9.2% de la población mayor de edad padece esta enfermedad crónica. Por su parte, Gil et al. (2013) señalan que se prevé que la cifra seguirá subiendo hasta alcanzar 11.9 millones de personas diabéticas, lo que indica un incremento del 175 %.
De igual forma, el aumento en la obesidad y sobrepeso y el comportamiento demográfico, el cual en algunos años será mayor en población adulta, repercutirán en los índices registrados en México (Moreno, García, Soto, Caprado y Limón, 2014). Para 1998, el Instituto Mexicano del Seguro Social reportó que por cada persona que fallecía por una causa asociada a la diabetes mellitus, se daban a conocer ocho nuevos casos de tal afección. En suma, ese año se presentaron 38 diabéticos cada hora en el país (Cortés, 2010), de tal modo que hoy en día la diabetes es una de las primeras causas de muerte a nivel nacional (Fernández, 2010; Gil et al., 2013).
Respecto al estado de Morelos, para 2017 se calcula que 1 003 811 derechohabientes se encontraban afiliados en algún sistema de salud, de los cuales, 194 786 pertenecen al municipio de Cuautla (Instituto Nacional de Estadística y Geografía [Inegi], 2017). De esta población, los padecimientos crónicos componen el principal reto en salud, y entre ellos, la diabetes y la hipertensión destacan en urgencia para su respuesta focalizada (Instituto Nacional de Salud Pública, 2013).
Ante tal situación, la problemática debe atenderse desde diferentes aproximaciones. Una de ellas, el modelo de atención médico, presenta éxito siempre que se acompañe del reconocimiento, el desarrollo y la protección de los derechos de las personas con diabetes (Garmendia, 2017). Además, la atención desde este modelo gira tradicionalmente en torno a su etiología, clínica y tratamiento, sin acopiar las repercusiones en el individuo, el trabajo y sus relaciones sociales (Vicente et al., 2010). En contraste, el modelo biopsicosocial, cultural y axioético permite visualizar al paciente, incorporando todas las esferas que lo acompañan (Orozco y Castiblanco, 2015). Por tanto, como resaltan López y Ávalos (2013), la significación de lo social se ha transformado en pieza clave de los enfoques más avanzados en la interpretación sobre el origen de las enfermedades.
La concentración de la diabetes en personas de estrato socioeconómico bajo y su impacto social, el cual se refleja tanto en los servicios de salud como en el bienestar del enfermo y de sus familiares (Bautista y Zambrano, 2015; Beltrán, Saldívar, Vázquez y Martínez, 2014; Riveros, Cortázar, Alcázar y Sánchez, 2005), hacen evidente la desigualdad social que dramatiza la condición de vivir con la enfermedad. Al respecto, Domínguez (2013) señala que la diabetes y el proceso de esta se ven influenciados por factores sociales como: (a) la escasa comprensión sobre el tema de prevención y regulación de la enfermedad; (b) el estilo de vida actual, en el que la alimentación nutricionalmente saludable no es un tema prioritario para las personas; y (c) la falta de acceso a sistemas de salud de calidad.
Asimismo, se ha identificado una estrecha relación entre padecer esta enfermedad y factores ambientales, de los cuales el estilo de vida de la población juega un papel primordial (Lazcano y Salazar, 2009). Precisamente, en el ámbito social, los enfermos de diabetes suelen tener sentimientos de incomprensión muy frecuentes, en los que se incluye mayormente a los allegados y al propio médico del paciente (Malacara, 2003).
Bajo este panorama, el deterioro asociado al proceso de desarrollo de la enfermedad sin un tratamiento adecuado, trae consigo la incapacidad para desempeñar alguna actividad remunerada, lo que genera una disminución paulatina en los ingresos de la familia e impacta negativamente en el bienestar del enfermo (Herrero et al., 2010; Ibarra y Cantú, 2003). La falta de estos recursos impide un adecuado control de la enfermedad, en consecuencia, no se logra optimizar la calidad de vida ni se reducen las complicaciones que se generan por la falta de control de la diabetes (Ariza et al., 2005).
Por ello, se ha referido a la diabetes como una condición de vida, ya que las personas que la padecen tienen que adaptarse a un estilo que incluye modificaciones alimentarias, además de una infinidad de precauciones, como el cuidado de la ingesta calórica, para poder mantener una salud estable (Hernández et al., 2016; Herrero et al., 2010). Este tipo de adaptación trae consigo, en la mayoría de los casos, desajustes psicológicos y sociales en un plazo indefinido (Pineda et al., 2004; Portilla, Romero y Román, 1991).
A nivel individual, cuando la persona recibe el diagnóstico de diabetes, presenta un cuadro de angustia asociado a la idea de vivir con la enfermedad y a limitaciones vinculadas a los cuidados para evitar otras complicaciones (Portilla et al., 1991). De igual forma, aunado a la obesidad o sobrepeso, el enfermo puede tener repercusiones en el bienestar emocional (Galiano et al., 2013), aumentando las probabilidades de desarrollar una dependencia funcional (Santos et al., 2014). Además de las perturbaciones de carácter psicológico, la enfermedad afecta en gran medida la vida social, pues la incapacidad para vincularse puede provocar la ruptura con algunos lazos sociales inmediatos, así como los contextos que brindan apoyo al enfermo (Azzolini, Bail Pupko y Vidal, 2012), entre ellos, la familia, como grupo social primario (Merodio, Rivas y Martínez, 2015).
En el ámbito social, los procesos de salud/enfermedad son reflejo y resumen de las condiciones de vida, donde lo material y lo simbólico transcurren en la vida cotidiana de los pacientes (López y Blanco, 2006). De igual forma, “en el campo de la psicología dentro del pensamiento occidental se habla mucho de las relaciones interpersonales, sin embargo, se habla de forma tan habitual, que se deja de lado su importancia” (Márquez, Arcos y Proal, 2014, p. 53).
Así, resulta importante abordar tales cuestiones, ya que las problemáticas psicosociales son, en su mayoría, desequilibrios producidos por el estilo de vida actual, los cuales derivan en una forma de estrés crónico que genera distintos tipos de síntomas, como la falta de adaptación, afecciones alimentarias, entre otras (García et al., 2008).
Bajo esta lógica, los estudios sobre representaciones sociales han tenido mucho reconocimiento por la manera en la que explican los acontecimientos socioculturales, hecho que ha marcado la pauta para aplicar estrategias y métodos de orden empírico (Vergara, 2008). Cuando las representaciones sociales son objeto de estudio, estas forman parte de la subjetividad, sin embargo, se anclan a elementos objetivos por su relación con lo social (Paz y Díaz, 2012), donde “la teorización constituye el corazón de la actividad investigativa” (Escalante y Oliva, 2011, p. 93).
La investigación en representaciones sociales tiene como objetivo producir conocimiento sobre fenómenos de índole social (Pereira de Sá, 1998). De esta manera, las representaciones sociales facilitan el entendimiento y la realidad social a través de la construcción colectiva (Jodelet, 2000), ya que son los conocimientos del sentido común que se dan a través de las experiencias diarias, pues la información que circula entre las personas y las formas de pensamiento se recibe y transmite por medio de la educación y la comunicación (Jodelet, 1986). Por tanto, las representaciones sociales otorgan razón a las creencias, ideas y mitos, los cuales dotan de significado a los objetos y facilitan la comprensión de los vínculos sociales (Vergara, 2008).
En palabras de Toledo (2013), “la investigación en salud, es objeto de preocupación no solo en nuestro ámbito local, sino a nivel mundial, por lo que es necesario identificar problemas de salud no resueltos” (p. 1). Uno de esos problemas, según Ofman, Pereyra, Cofreces y Stefani (2015), son las creencias que se construyen alrededor de las enfermedades, mismas que derivan en representaciones sociales. Estas integran conocimientos que provienen de la información de tipo biomédico, las vivencias y la interacción con el medio social.
Ya que la enfermedad es un proceso presente en cualquier situación en la que se encuentre la persona, ya sea en las relaciones interpersonales, laborales o de índole social (Torres, Sandoval y Pando, 2005), de acuerdo con Toledo (2013), es necesario “planear estrategias sanitarias y acciones de prevención de las enfermedades que ocurren con mayor frecuencia, [por ello] las organizaciones de Salud deben adecuarse al contexto y buscar la solución a problemas de salud colectivos” (p. 1).
Al investigar las representaciones sociales de los diabéticos en un barrio de la ciudad de Guadalajara (México), se reveló que el grupo de estudio consideraba que la diabetes sirve como una forma de expresión que permite evocar sucesos generalmente de carácter negativo. Resulta interesante observar que el contexto donde desarrollan su vida cotidiana se distingue como contaminado, artificial, en el que las condiciones económicas son restrictivas y las relaciones afectivas están marcadas por dificultades (Torres et al., 2005).
En otra región del país, cerca de San Cristóbal de las Casas, Chiapas, llama la atención que los participantes se refieren a la diabetes como azúcar. La atribución del padecimiento se relaciona con malos hábitos alimentarios, como un primer plano; además, se resaltan las condiciones emocionales que, en palabras de los participantes, determinan la existencia de la enfermedad; hacen referencia a que aparece por susto, aunque también se tiene la idea de que esta es transmitida por algún sentimiento de odio o envidia (Page, 2015).
Por otro lado, se ha identificado, al explorar el discurso de pacientes bonaerenses, que algunos de ellos, sobre todo quienes presentan un marcado ejercicio del autocuidado, viven con el padecimiento sin mayores complicaciones, resaltando el apoyo familiar como fuente sólida de acompañamiento (Giraudo y Vietto, 2018). Tales hallazgos nos permiten fortalecer la idea de que las representaciones sociales no son estáticas, sino que consisten en la integración, adaptación y modificación de elementos en función del contexto (Barbosa et al., 2018).
En resumen, al explorar la taxonomía de las representaciones sociales de pacientes diabéticos, es posible identificar diferentes niveles, al incorporar variables emocionales, conductuales y lugar de residencia, lo que a su vez nos permite recrear la realidad desde el discurso construido en la vida cotidiana (Barbosa et al., 2018; Letelier, Núñez y Rey, 2011). En efecto, existe una relación estrecha entre las enfermedades crónicas y el estilo de vida, lo que por ende modula la forma de existir de las personas (Tosoli, Pinto y Oliveira, 2011). Ante tal argumento, es posible preguntarse: ¿Cuáles son las representaciones sociales de vivir con diabetes en pacientes del Instituto Mexicano del Seguro social de la ciudad de Cuautla, México?
Método
Diseño
Para el cumplimiento de los objetivos de la investigación ‒identificar y describir las representaciones sociales de vivir con diabetes en pacientes del Instituto Mexicano del Seguro Social de la ciudad de Cuautla (México)‒ se optó por un diseño sistemático desde la metodología cualitativa, ya que, según Calderón (2002), examinar las cualidades permite profundizar en los significados subjetivos explorando la base sociocultural. Asimismo, mediante la metodología cualitativa es posible conocer la perspectiva de los participantes (Hernández, Fernández y Baptista, 2014) y explorar la naturaleza de las realidades y la dinámica que de ellas emerge (Martínez, 2006), lo que permite visibilizar los significados vinculados a vivencias, los cuales son expresados por medio del lenguaje (Izcara, 2014; Vasilachis et al., 2006). En suma, la investigación de orden cualitativo implica una forma de recolección organizada y dinámica con procedimientos específicos (Quecedo y Castaño, 2002; Taylor y Bogdan, 1986).
Participantes
La muestra contó con diez participantes en edad adulta (nueve mujeres y un hombre), todos pacientes del Instituto Mexicano del Seguro Social y habitantes de la ciudad de Cuautla (México). Cada uno, al momento de la investigación, seguían vigentes en el tratamiento para el control del padecimiento, incluso algunos manifestaron más complicaciones de la enfermedad, teniendo en su mayoría grados de estudio inferiores a educación superior (tabla 1).
Tabla 1 Descripción de los participantes
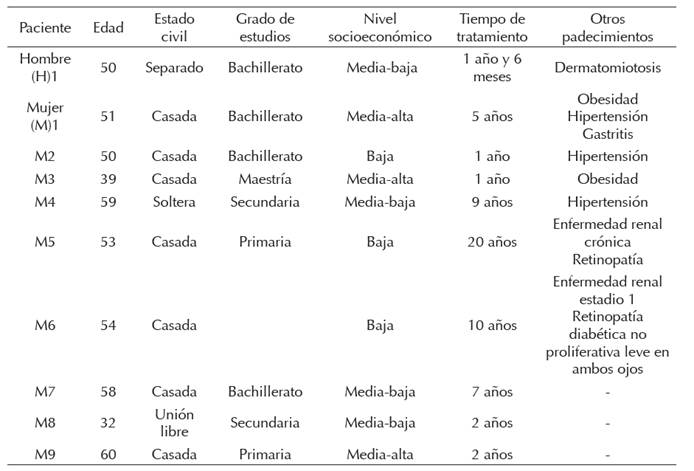
Nota . Se utilizaron claves para mantener el anonimato de los participantes. El nivel socioeconómico es proporcionado por la sistematización de los servicios de salud.
Fuente: elaboración propia.
Para la selección de los participantes se utilizó un muestreo aleatorio simple, teniendo como criterios de inclusión: (a) derechohabientes del Instituto Mexicano del Seguro Social; (b) habitante de la ciudad de Cuautla, México; (c) con diagnóstico de diabetes mellitus; y (d) pertenecer al turno de atención matutino o vespertino. Todos los pacientes aceptaron voluntariamente participar en el proyecto, teniendo como medio de verificación la firma del consentimiento informado, según lineamientos internacionales de ética en investigación.
Se tomaron como criterios de exclusión: (a) aquellos que no contaran con la vigencia de derechos en servicios de salud al momento del proyecto, (b) quienes decidieran no participar en el proyecto o abandonaran alguna de las fases, y (c) quienes se negaran a firmar el consentimiento informado, lo que no se presentó en el curso del proyecto.
Técnicas de investigación y recolección de datos
Como parte de las técnicas de investigación se utilizó la entrevista semiestructurada y la codificación abierta y axial, ya que la primera permite crear conceptos a partir de la desintegración de información, y en la segunda se crean vínculos jerárquicos entre las categorías identificadas (Schettini y Cortazzo, 2015).
La recopilación de la información se centró en tres grandes dimensiones, identificadas a partir de la búsqueda documental y la sistematización de antecedentes: (a) significado de vivir con diabetes, (b) sentimientos asociados al vivir con diabetes, y (c) cuidados necesarios de una persona que vive con diabetes. Tal información se sistematizó utilizando una codificación abierta y dando estructura a los conceptos a partir de la utilización de la codificación axial. Los resultados se presentan en el siguiente apartado y se discuten en función de referentes psicosociales.
Procedimiento
Para la implementación del proyecto se diseñaron y ejecutaron cinco fases, las cuales se desarrollaron durante año y medio. La fase preliminar requirió del permiso y consentimiento para la realización de la presente investigación por parte del Instituto Mexicano del Seguro Social. Una vez que el proyecto fue valorado y aprobado, se contó con la participación activa del módulo de atención a pacientes diabéticos. Como parte del desarrollo metodológico, se realizó una búsqueda exhaustiva de material bibliográfico referente a estudios relacionados con las representaciones sociales en salud. Luego, se seleccionaron y revisaron, logrando identificar tópicos generales que sirvieron como punto de partida en la pesquisa de la siguiente fase. Durante esta, se empleó la entrevista semiestructurada, para indagar de manera individual los significados del fenómeno en cuestión, teniendo como tópicos extraídos de la revisión teórica: ¿Para ti qué es la diabetes?, ¿cómo te sientes viviendo con diabetes? y ¿qué cuidados debe tener una persona que vive con diabetes? Es importante resaltar que fue necesario realizar un entrenamiento tanto para la realización adecuada de las entrevistas como para el tratamiento de la información, de modo que esta técnica permitiera explorar las representaciones sociales de vivir con diabetes.
Posterior a la recolección de datos, se sistematizó mediante la codificación abierta y la codificación axial. Teniendo como insumo las entrevistas realizadas en la fase anterior, se identificaron palabras clave y se creó una matriz de codificación. Los insumos fueron incorporados manualmente. En cumplimiento de la responsabilidad ética, y como parte de la devolución de la información, se entregó un resumen ejecutivo impreso con el vínculo del Instituto Mexicano del Seguro Social del Módulo de Diabetimss del Hospital General de la Zona con la unidad de medicina familiar No. 7, así como la versión en extenso en formato digital de la presente investigación. De igual forma, quedaron abiertos los canales de comunicación para la presentación de manera oral en los círculos académicos e institucionales que requirieran conocer el proceso y los resultados aquí reportados.
La ética en la investigación social permitió incorporar el curso reflexivo de la acción en la producción del conocimiento (Mondragón, 2016). Por ello, con el propósito de proteger la integridad y velar por la dignidad humana de los participantes en la presente investigación, se incorporaron aspectos éticos relevantes. El protocolo fue revisado por el Comité Local de Investigación del Instituto Mexicano del Seguro Social, teniendo para su verificación la referencia R-2016-1702-29, con la finalidad de prevenir riesgos para los derechohabientes. Se respetó la decisión de las personas a participar de manera voluntaria, tal como lo propone el Informe Belmont (National Commission for the Protection of Human Subjects of Biomedical and Behavioral Research. 2002). Se explicó de manera precisa, con un lenguaje claro y entendible, el procedimiento de investigación en todas sus etapas y los medios de difusión de los resultados. Se firmó un consentimiento informado, tal como se formula en documentos relacionados con la ética en la investigación, como la Declaración de Helsinki (Asociación Médica Mundial [AMM], 2008) y la Ley General de Salud (Cámara de Diputados del H. Congreso de la Unión, 2004).
Análisis de datos
Identificación y definición de las categorías de análisis.
Como parte de la sistematización de la información, fue posible identificar once categorías esenciales. Cabe resaltar que tales categorías se construyeron a partir del discurso de los participantes y su experiencia con la enfermedad. Cada una de ellas se encuentra asociada con significados construidos a partir de la vivencia experimentada con la enfermedad, por supuesto, cada participante ha experimentado de manera distinta el vivir con diabetes. No obstante, existen elementos comunes que fueron incorporados en la conceptualización (tabla 2).
Vínculos jerárquicos entre conceptos
La codificación axial consiste en la formación de los vínculos jerárquicos con las subcategorías alrededor del apoyo en una categoría (Schettini y Cortazzo, 2015), por ello, a partir de la exploración de los conceptos se ha generado una estructura de vínculos a través de categorías axiales, en las que resalta la importancia de la autodefinición de paciente y de la cual se desprenden el resto de las categorías identificadas. En el siguiente nivel se encuentra el concepto de diabetes, del cual se desprenden características, consecuencias y mitos sobre el padecimiento. De la categoría consecuencias se da una ramificación en la cual se pueden identificar subcategorías en niveles inferiores. Cabe señalar que, aun existiendo vínculos jerárquicos, la secuencia de relaciones entre los conceptos no debe entenderse de manera lineal, puesto que todas las categorías se encuentran altamente asociadas y se traslapan incluso en el discurso de los participantes (figura 1).
Resultados y Discusión
La investigación arrojó resultados que indican que los participantes con diabetes presentan sentimientos negativos como tristeza, enojo y sorpresa. Dichos resultados tienen una estrecha relación con otro trabajo realizado con mujeres de camadas populares en Brasil, en el que las emociones proyectadas por las pacientes con diabetis fueron asociadas con el choque, la rabia y la tristeza (Peres, Franco, Santos y Zanetti, 2008). Asimismo, Sedó (2010) alude que se pueden identificar sentimientos hacia la enfermedad con adjetivos como impotencia, inseguridad, incomprensión y exclusión de la sociedad y la familia directa.
Por otro lado, resulta interesante que la edad promedio de los participantes de la presente investigación es de 45.6 años, en contraste con lo reportado en Costa Rica por Sedó (2010), donde la edad promedio de las personas que viven con diabetes es de 66.4 años, siendo un grupo más grande y maduro con el padecimiento. Sin embargo, para poder realizar comparaciones más profundas respecto a los rangos de edad, se requiere incorporar otro tipo de investigaciones. Tal panorama permite abrir canales de exploración de los procesos de salud-enfermedad.
En cuanto al estado civil de los derechohabientes que participaron en la investigación, la mayoría expresaron contar con una pareja, lo que concuerda con Sedó (2010), quien reportó que la totalidad de sus participantes se hallaban en matrimonio o en concubinato al momento de recabar sus datos. Esta condición de pareja es un factor positivo en la vida del paciente, ya que juega un papel importante en la red de apoyo y acompañamiento en los procesos de cuidados frente a la enfermedad. Sumado a esto, Arredondo, Márquez, Moreno y Bazán (2006) indicaron que las personas que tienen una pareja se percibían con mayores fuentes de apoyo, en comparación con quienes se encontraban solteros, viudos o divorciados.
De igual forma, es indudable la estrecha relación entre el padecimiento y el estilo de vida del paciente (Lazcano y Salazar, 2009). Por ello, los derechohabientes que participaron en la entrevista reflejaron que la alimentación es una clave fundamental para mantener su calidad de vida estable, utilizando como estrategia el plato del bien comer y la moderación de sus porciones. No es el caso de la investigación en mujeres de zonas populares de Brasil (Péres et al., 2008), ya que ellas conciben que la modificación en las formas de alimentación implica una pérdida considerable de placer, lo cual resulta en gran medida coincidente con la presente investigación.
Vinculado a lo anterior y en relación con la adherencia al tratamiento, los participantes mostraron una actitud muy positiva frente a los especialistas, quienes, desde su perspectiva, juegan un papel importante en el control de la enfermedad, sin embargo, son percibidos como poco empáticos. Resultados análogos se encontraron con las mujeres de Brasil, quienes evalúan de manera negativa los servicios de salud y, a su parecer, obstaculizan el apego al tratamiento (Péres et al., 2008); y en Tabasco, México, los pacientes manifestaron actitudes negativas hacia los especialistas, quienes desde su discurso los tratan como objetos y brindan escasa información (López, Ávalos, Morales y Priego, 2013).
Entre los resultados obtenidos, se identificó la diabetes como un padecimiento atribuido de manera hereditaria, vinculando en todos los casos a algún familiar, lo que le permitió al derechohabiente ver el decremento en la salud de este hasta llegar a la muerte. Similares son los resultados encontrados en la ciudad de Guadalajara, los cuales señalan la predisposición de la enfermedad a causa de la herencia o la debilidad en las circunstancias por las que pueden atravesar a lo largo de su vida los pacientes (Torres et al., 2005).
Siguiendo con los hallazgos de Torres et al. (2005), se aprecia que tanto la población de personas que viven con diabetes de la ciudad de Guadalajara (México) como los participantes de la presente investigación, revelaron la presencia de otros padecimientos asociados con la diabetes, tales como hipertensión y neuropatías, lo que potencia la condición de vulnerabilidad y la disminución en el flujo de relación interpersonal con sus familiares más cercanos y el resto de su comunidad.
Esta condición de vulnerabilidad tiene una doble cara, por un lado, algunos pacientes no manifestaron conductas de autocuidado, siendo mucho más dramático en los hombres (Sedó, 2010). Contrariamente, en la población participante de esta investigación se encontró que en diferentes niveles, los derechohabientes reconocen en su vida cotidiana algunas formas de autocuidado asociadas a la prevención de otros efectos asociados a la diabetes, así como al mantenimiento de una calidad de vida favorable. Es importante resaltar que en concordancia con los resultados de López et al. (2013), la atención del paciente con su enfermedad se establece solo por las indicaciones que el especialista le brinde, además de agregar que cuando el paciente no pueda incluir y adaptar la enfermedad a su vida, se presentan complicaciones como frustración.
En conclusión, se pudieron identificar las representaciones sociales de vivir con diabetes en derechohabientes, resaltando su autodefinición de paciente y creando categorías que se desprenden de este concepto, tales como enfermedad, control del padecimiento y atención médica brindada al tratamiento de la misma. Por lo que, a través de los vínculos que se forman día a día en este universo consensual, ellos mismos elaboran representaciones sociales que se pueden describir como una enfermedad con características negativas, entre las que se destacan el miedo, el enojo y el cansancio, como sentimiento referido al padecimiento.
Por otra parte, entre los hallazgos hay quienes creen que al negar el padecimiento, este desaparece; esto, además del desconocimiento en casa de la enfermedad de su familiar, no hará que esta desaparezca. Contrariamente a este discurso, también existe quien en su familia crea el apoyo y motivación para lidiar con la enfermedad y que esta se mantenga estable.
Además de ser relacionada por el derechohabiente, a partir de los discursos de las instituciones de salud, como una enfermedad que disminuye la salud hasta llegar a la muerte, es importante mencionar que esta se debe a las construcciones sociales y experiencias negativas vivenciadas con familiares o amigos cercanos con quienes compartían el mismo estilo de vida. Esto tiene estrecha relación en el momento que el derechohabiente manifiesta: “Nos matan de hambre”, cuando para sobrellevar la enfermedad, los protocolos de salud recomiendan una dieta balanceada para que la enfermedad se mantenga estable.
Asimismo, se evidencia en esta investigación la necesidad de un procedimiento holístico por parte de las instituciones gubernamentales de salud, en donde no solo se brinde el tratamiento con fármacos, sino también el apoyo terapéutico para el paciente y el acompañamiento psicosocial a partir de la voz propia del derechohabiente.















