Introducción
El nuevo coronavirus COVID-19 (SARS-CoV-2 o 2019-NcoV) es un virus respiratorio emergente que proviene de animales y que se suma a los seis coronavirus previamente descritos en humanos. Sus síntomas son relativamente inespecíficos y similares a los de otras infecciones virales de las vías respiratorias, e incluyen fiebre, tos, mialgia, falta de aliento, entre otros. El espectro clínico del virus varía de enfermedad leve con signos y síntomas inespecíficos de enfermedad respiratoria aguda, a neumonía severa con falla en la respiración y choque séptico. Adicionalmente, y a pesar de la dificultad, a nivel mundial se están desarrollando investigaciones para dilucidar la existencia de infección asintomática del COVID-19, su prevalencia real y su verdadera tasa de mortalidad relativa (Puig-Domingo, Marazuela y Giustina 2020).
Dados los antecedentes de epidemias y pandemias anteriores, la comunidad mundial de salud pública ha reconocido la necesidad de desarrollar investigaciones y recopilación de datos estandarizadas después de las epidemias, para lo cual es relevante la creación de biobancos, biorepositorios o colecciones de muestras que permitan el acceso a muestras y datos con el fin de estudiar en detalle, y desde diferentes enfoques, los microorganismos implicados en dichas enfermedades; los biobancos se convertirían en plataformas tecnológicas indispensables para el desarrollo de la investigación tanto básica como clínica (Puig-Domingo, Marazuela y Giustina 2020; Sánchez, Carracedo y Abraham 2017). Stergachis, Weiss y Green sostienen que los biobancos de ADN tienen el potencial de proporcionar una utilidad clínica en tiempo real durante esta pandemia de COVID-19 mediante la identificación de pacientes con afecciones genéticas subyacentes que podrían generar un mayor riesgo de morbilidad o mortalidad relacionada con la enfermedad (Stergachis, Weiss y Green 2020).
Aunque a menudo los biobancos operan en segundo plano, jugando un papel crítico en el diagnóstico y desarrollo de tratamientos para una variedad de enfermedades, la utilización de muestras de pacientes está a la vanguardia de la emergencia actual por CO-VID-19, ante la necesidad urgente de desarrollar vacunas y otras terapias (Vaught 2020).
Antes de establecer un biobanco deben contemplarse diferentes aspectos éticos, legales y sociales, y tener en cuenta los lineamientos asociados a su establecimiento, más allá de las preguntas de la investigación médica tradicional (Siede 2018; Tomlinson et al. 2015). Además, es posible que muchos países no cuenten con estructuras legislativas adecuadas y dispongan de marcos de gobierno para proteger a los participantes de la investigación y a las comunidades frente a la distribución injusta de riesgos y beneficios. Por ello, con frecuencia se crean colaboraciones internacionales para apoyar el establecimiento y funcionamiento adecuados de los biobancos en países de ingresos bajos y medios. Sin embargo, estas colaboraciones provocan problemas transfronterizos como el reparto de beneficios y el acceso a los datos, por lo que es necesario definir y poner en práctica un marco de gobernanza justo, equitativo y viable de los biobancos, para garantizar un equilibrio de riesgos y beneficios entre todos los interesados (Sánchez, Carracedo y Abraham 2017; Martín Uranga et al. 2006; Garza-Rodríguez et al. 2016).
Biobancos
Existen diversas definiciones de biobanco, sin embargo, en este artículo se tienen en cuenta las que se ajustan más al contexto del uso de las muestras bajo la pandemia COVID-19:
Los biobancos son infraestructuras de alto valor estratégico, de naturaleza pública o privada, sin ánimo de lucro, responsables de la obtención, custodia y cesión de las muestras biológicas humanas destinadas a la investigación biomédica, organizadas como una unidad técnica con criterios de calidad, orden y destino, y reguladas por una legislación específica (Zazo y Rojo 2013).
Se define como biobanco cualquier tipo de registro sistemático de muestras biológicas, abierto a la colaboración, para la investigación clínica, básica y aplicada, con una clara orientación hacia un cierto grupo de enfermedades (Liaño y Torres 2009).
También se define como un establecimiento público, sin ánimo de lucro, que acoge colecciones de muestras biológicas concebidas para la investigación biomédica o para fines asistenciales (Kauffmann y Cambon-Thomsen 2008; Somiari y Somiari 2015).
Un biobanco o un banco de muestras biológicas, es un establecimiento que contiene una colección de muestras biológicas, con los respectivos datos de las personas donantes, con propósitos diagnósticos, terapéuticos o de investigación (Veloza Cabrera et al. 2010).
Son establecimientos públicos o privados, sin ánimo de lucro, en los que se custodian colecciones de muestras biológicas e información asociada relevante, concebidas para fines de investigación biomédica, organizadas con criterios de calidad, orden y destino.
Aunque el almacenamiento de muestras biológicas con fines de investigación se viene llevando a cabo desde hace varios años, tanto en laboratorios como en hospitales, el establecimiento de biobancos con los requerimientos de infraestructura y legislación rigurosas es muy reciente. La regulación sobre biobancos comienza en Europa, en el año 2000, con la aprobación del Act on Biobanks en Islandia y a partir de esa fecha varios países han adoptado normativas al respecto -la ley de biobancos de Islandia (Parliament of Iceland 1998) y la ley sobre biobancos de Suecia (Ministry of Health and Social Affairs 2002). También, numerosos comités nacionales de bioética y algunos organismos internacionales han generado recomendaciones o guías de consenso relacionados con las colecciones de muestras biológicas y los biobancos en países como el Reino Unido (Medical Research Council 2001), Alemania (Nationalen Ethikrat 2004), Francia (Comité consultatif national d'éthique pour les sciences de la vie et de la santé 2005) e Irlanda (ICB 2005). Los avances en la investigación genómica han dado lugar a una mayor recolección y almacenamiento de muestras biológicas en biobancos, los cuales se encuentran en su mayoría en países de ingresos altos (Martín-Arribas y Arias-Díaz 2011; Comité Consultatif Nacional d' Éthique 2003; European Society of Human Genetics 2001; Medical Research Council 2001; Nuffield Council on Bioethics 1995).
En Europa, España ha sido el país líder en establecer legislación específica para regular el uso de muestras humanas con fines de investigación biomédica. Algunas de las normas expedidas son:
El Real Decreto 411/1996 del 1 de marzo, por el que se regulan las actividades relativas a la utilización de tejidos humanos.
El Real Decreto 413/1996 del 1 de marzo, por el que se establecen los requisitos técnicos y funcionales precisos para la autorización y la homologación de los centros y servicios sanitarios relacionados con las técnicas de reproducción humana asistida.
El Real Decreto 2070/1999 del 30 de diciembre, que regula la obtención y la utilización clínica de órganos humanos para la donación y el trasplante.
El Real Decreto 1088/2005 del 16 de septiembre, por el que se establecen los requisitos técnicos y condiciones mínimas de la hemodonación y de los centros y servicios de transfusión.
El Real Decreto 223/2004 del 6 de febrero, por el que se regulan los ensayos clínicos con medicamentos.
El Real Decreto 65/2006 del 30 de enero, por el que se establecen los requisitos para la importación y exportación de muestras biológicas.
La Orden SCO/393/2006 del 8 de febrero, por la que se establece la organización y funcionamiento del Banco Nacional de Líneas Celulares.
La Directiva 2004/23/CE del 31 de marzo de 2004, relativa al establecimiento de normas de calidad y de seguridad para la donación, la obtención, la evaluación, el procesamiento, la preservación, el almacenamiento y la distribución de células y tejidos humanos, cuya transposición representará la modificación de algunas de las normas anteriores y la introducción de otras nuevas.
En el marco de los derechos de los pacientes y usuarios del sistema de salud han sido expedidas las siguientes normas generales:
La Ley 14/1986 del 25 de abril, como ley General de Sanidad de España.
El Convenio de Derechos Humanos y Biomedicina del Consejo de Europa (que rige en España desde el 1 de enero del año 2000).
La Ley 41/2002 del 14 de noviembre, que regula la autonomía del paciente y los derechos y obligaciones en materia de información y documentación clínica (así como las normativas autonómicas correspondientes).
La Ley Orgánica 15/1999 del 13 de diciembre, sobre la protección de datos, de carácter personal y normativa de desarrollo, que contempla un régimen específico para el tratamiento de los datos de salud.
Además, desde los organismos internacionales se viene trabajando en la redacción y actualización de documentos que son una guía muy valiosa para interpretar el marco normativo existente. Entre ellas, cabe destacar la Declaración Universal sobre los Datos Genéticos Humanos de la Unesco (2004), del 16 de octubre de 2003, y la Recomendación 4 del Consejo de Europa (2006) sobre la investigación con material biológico de origen humano, del 15 de marzo de 2006, que es la base del protocolo del Convenio de Derechos Humanos y Biomedicina.
En lo que se refiere a la regulación en otros países europeos, solo algunos pocos cuentan con una normativa específica sobre la utilización de muestras biológicas y biobancos para la investigación científica como Islandia, Noruega y Dinamarca, que ya hemos mencionado. Por su parte, Francia emitió la ley de 2004 relativa a la bioética, en la que se incluyen algunos aspectos sobre la utilización de muestras biológicas. Lo que queda claro es que en todas estas normas se exige el respeto a los derechos de los sujetos y, en concreto, a su integridad física y a sus datos personales.
En Colombia existen legislaciones relacionadas con la ética en la práctica médica, con los derechos de los pacientes y sobre los sujetos que participan en investigaciones científicas, pero no existe normatividad específica para biobancos dedicados a recolectar y almacenar muestras con fines de investigación. Sin embargo, sí existen normas colombianas que regulan los bancos de sangre, los aspectos éticos y legales de las investigaciones en seres humanos, el derecho a la privacidad y el consentimiento informado, que podrían aplicarse al establecimiento e implementación de los biobancos (Veloza Cabrera et al. 2010). En la tabla 1 se incluye la normatividad y legislación vigente asociada a los biobancos y las colecciones de muestras en Colombia.
Tabla 1 Normatividad y legislación asociada al manejo de muestras, de pacientes, de Comités de ética y bioética en Colombia
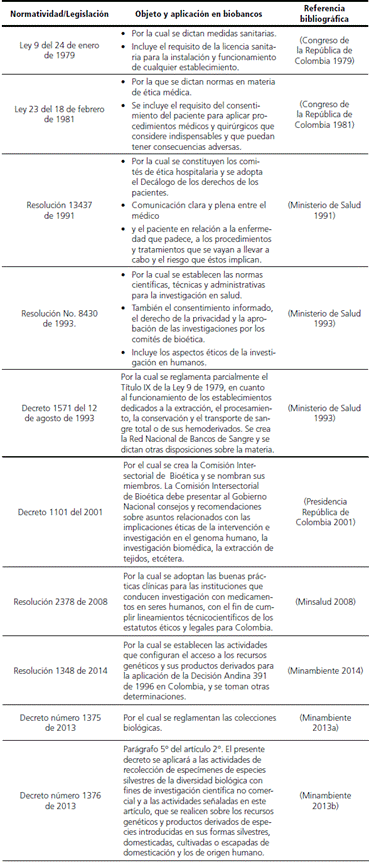
Fuente. Elaboración propia.
Por otra parte, y con el fin de regular la constitución y funcionamiento de los biobancos en Colombia, en el 2017 se presentó al Congreso de la República el borrador del proyecto de Ley 237 de 2017 cuya finalidad era la creación de biobancos con fines de investigación biomédica (Congreso de la República de Colombia 2017). Posteriormente, se presenta el proyecto de ley 114/2018 (Congreso de la República de Colombia 2018) el cual, luego de una exhaustiva revisión por entidades estatales y académicas que presentaron sugerencias, se sometió al Senado de la República, en el 2019, bajo el Proyecto de Ley 168 de 2019, cuyo objeto es "Regular la constitución y funcionamiento de los biobancos con fines de investigación biomédica, para la obtención, procesamiento, almacenamiento, transporte y cesión de muestras biológicas humanas, sus derivados, información clínica y biológica asociada" (Senado de la República de Colombia. Proyecto de Ley 168, 2019). Aunque a la fecha aún no están aprobadas estas iniciativas legislativas, se debe reconocer que en Colombia ya existe un interés en regular el establecimiento de biobancos así como el uso de muestras y colecciones biológicas en investigación.
De acuerdo con Nemogá-Soto (2012), es importante resaltar que los dilemas éticos y jurídicos en torno a los biobancos no se limita a encontrar referentes internacionales. Los parámetros éticos clásicos para investigación en humanos y el derecho internacional pueden orientar la tarea, pero resultan insuficientes para analizar las cuestiones suscitadas por la operación de biobancos en un país determinado. Por esta razón es prioritario establecer las legislaciones nacionales en materia de biobancos propias para Colombia.
Potenciales beneficios de la investigación con biobancos
Los biobancos aceleran el avance de la investigación ya que permiten a los científicos llevar a cabo investigaciones médicas sin tener que buscar y reclutar nuevos participantes con cada proyecto nuevo. Mediante las colecciones de muestras se pueden realizar estudios para mejorar el conocimiento sobre las enfermedades, descubrir peligros ambientales, diseñar nuevas pruebas diagnósticas, estudios farmacológicos, entre otros. También son esenciales para el desarrollo de la investigación biomédica ya que proporcionan a los investigadores un gran número de muestras biológicas asociadas a datos (epidemiológicos, clínicos, genéticos, ambientales, de hábitos del donante, entre otros) relevantes para el investigador (Sánchez-Romero y González-Buitrago 2010; Garza-Rodríguez et al. 2016; Sudlow et al. 2015). El objetivo final de los biobancos es el de proporcionar soporte de alto nivel científico, técnico y tecnológico a los proyectos de investigación, desarrollo e innovación en ciencias y tecnologías de la salud, así como fomentar la innovación en tecnologías sanitarias, mediante el suministro de muestras biológicas humanas y datos asociados de excelente calidad (Sudlow et al. 2015).
Es claro que cuando de manera transparente y oportuna se entrega información a los ciudadanos, estos comprenden la importancia de donar de forma consciente una parte de su cuerpo o sus muestras. España es un ejemplo para el mundo en esta práctica; en ese país, los ciudadanos (pacientes y donantes potenciales) confían en la investigación biomédica, que es una de las profesiones más valoradas en las encuestas de opinión, y la población responde con generosidad y solidaridad donando sus muestras (Puig-Domingo, Marazuela y Giustina 2020). Esto se ha logrado debido a una mayor educación y a la garantía del cumplimiento de los estándares éticos por parte de los investigadores, lo que hace que el ciudadano comprenda la naturaleza de la investigación biomédica y acepte cada vez más fácilmente la donación de sus muestras para un biobanco. De esta forma, los ciudadanos, informados adecuadamente, donan de forma consciente una parte de su cuerpo (la muestra biológica) y su información personal, en un apoyo imprescindible y decidido a la investigación. En este contexto, los biobancos ideales "no custodian ni procesan muestras y datos para almacenarlos de forma indefinida, sino para ponerlos a disposición de los investigadores" (Puig-Domingo, Marazuela y Giustina 2020; OPS 2020).
Para el avance del conocimiento en muchas enfermedades es imprescindible que, sin importar si las muestras son recolectadas en una emergencia sanitaria, se protejan los intereses del donante por encima del investigador y los resultados obtenidos sean empleados para el bien de toda la población y no para los investigadores, de manera particular.
El biobanco asegura la utilización racional y eficiente de las muestras y de la información, dentro de un marco ético y legal óptimo, apoyado por comités científicos y éticos, y de supervisores externos que evalúan la actividad del biobanco. Esta es la manera en la que el biobanco apoya la investigación de calidad y promueve interacciones dinámicas entre grupos clínicos, instituciones de investigación e investigadores enfocados en dar soluciones a los problemas que aquejan a sus pacientes, y que utilizan las muestras y la información generada en torno a cada donante para aportar respuestas a dichos problemas (Riegman et al. 2018).
Cada iniciativa académica, pública o privada, que ha participado en la creación y que tiene responsabilidad en el biobanco debe establecer su compromiso con la recolección y el intercambio de muestras biológicas y datos con el fin de mejorar la salud humana o, de lo contrario, puede causar un daño considerable en la voluntad de participación de la comunidad (Salopek 1997; Sudlow et al. 2015). Durante la pandemia de Ébola en África, un prestador de servicios de salud anunció el desarrollo y venta de pruebas genéticas, a precios competitivos, en asociación con una empresa estadounidense. Este hecho demostró al gobierno surafricano las falencias normativas con respecto al uso, almacenamiento y transferencia del material biológico. De tal forma, en el propósito de la constitución de un biobanco está la prestación de un servicio, sin que ello implique un descuido en salvaguardar los derechos de los ciudadanos que optan por donar su material genético para el bien público (Adepoju 2019).
Es necesario definir de antemano los objetivos que debe cumplir cada biobanco, proyectar los recursos necesarios para ponerlo en marcha, incluyendo el personal científico que asegura la utilización eficiente de sus recursos y que define el tipo de información y de muestras que se requerirán. Otro factor crítico es la planificación y la disponibilidad de los recursos necesarios para desarrollar y mantener el biobanco en el cumplimiento de sus objetivos. Se resalta la necesidad de planificar, ya que el diseño de un biobanco debe prever qué investigación se realizará una vez transcurrido algún tiempo desde su creación y qué necesidades metodológicas y tecnológicas se derivarán de los problemas en ese momento.
Uso de biobancos en emergencias
En el contexto de una pandemia se crean muchos biobancos o colecciones de muestras y sus derivados (sangre, suero, otros fluidos, ADN, ARN, proteínas, entre otros) a partir de los restos de muestras empleados en el diagnóstico del microorganismo causante de la emergencia sanitaria. Las muestras suelen provenir de sujetos vivos y se obtienen durante el curso de brotes, epidemias, intervenciones médicas, con fines diagnósticos, terapéuticos o de investigación biomédica o judicial, o pueden provenir también de cadáveres (Veloza-Cabrera et al. 2010).
Para el diagnóstico clínico y por laboratorio del nuevo coronavirus, a los pacientes se les realizan exámenes a partir de muestras de hisopados faríngeos, de sangre y otros fluidos corporales (orina, saliva, semen, materia fecal), como parte de la atención médica de rutina, y con frecuencia quedan residuos de esas muestras al completarse los análisis (AEMPS 2020). De igual forma, cuando se extraen tejidos de un paciente para realizar un diagnóstico (una biopsia) o una cirugía, pueden sobrar porciones o fragmentos de esos tejidos tras haberse completado el procedimiento. Comúnmente los hospitales descartan estas muestras residuales siguiendo los procedimientos establecidos por las leyes y regulaciones sobre el manejo seguro de desechos. Sin embargo, estas muestras también se pueden conservar en un biobanco, con lo cual los pacientes no tendrían que someterse nuevamente a procedimientos, como la extracción de sangre u otras muestras, facilitando la participación en una investigación (Sánchez-Romero y González-Buitrago 2010; Garza-Rodríguez et al. 2016). Sin embargo, en estos casos no siempre se pide consentimiento a los pacientes sobre el uso de sus muestras en una investigación, incurriendo entonces en abuso, explotación, discriminación y riesgo para la integridad del paciente.
Durante muchos años los médicos y los investigadores conservaban tejidos residuales en los biobancos sin pedir consentimiento expreso de los pacientes, pues las leyes exigían que las muestras que albergaban estos biobancos se conservaran anonimizadas. Es decir, nadie conocía la identidad del paciente que donó el tejido y no se conservaba ningún vínculo o asociación con la información del paciente. También se sustituía el nombre de los pacientes por un número codificado que mantenía el vínculo con su identidad, pero nunca se pedía autorización para usar esas muestras con fines distintos a los del momento en el que fueron tomadas (Eriksson y Helgesson 2005; Tomlinson et al. 2015).
El artículo 14, literal b, de la Declaración Internacional sobre los datos genéticos humanos de la Unesco, hace referencia a la disposición y uso de muestras biológicas. El artículo dice específicamente que "los datos genéticos humanos, los datos proteómicos humanos y las muestras biológicas asociados con una persona identificable no deberían ser dados a conocer ni puestos a disposición de terceros, en particular de empleadores, compañías de seguros, establecimientos de enseñanza y familiares de la persona en cuestión, salvo por una razón importante de interés público en los restringidos casos previstos en el derecho interno compatible con el derecho internacional relativo a los derechos humanos o cuando se haya obtenido el consentimiento previo, libre, informado y expreso de esa persona, siempre que éste sea conforme al derecho interno y al derecho internacional relativo a los derechos humanos. Debería protegerse la privacidad de toda persona que participe en un estudio en que se utilicen datos genéticos humanos, datos proteómicos humanos o muestras biológicas, y esos datos deberían revestir carácter confidencial" (Unesco 2004). En este contexto, en el caso de la pandemia por coronavirus SARS-CoV-2, en donde el interés y participación del público es evidente, es factible que la solicitud del consentimiento informado para la toma de muestras se exceptúe o no se haga extensiva a los pacientes afectados por la enfermedad.
Como parte del manejo de brotes, epidemias y pandemias, la colección de muestras no implica la firma de consentimientos informados (OPS 2017). La Organización Mundial de la Salud (OMS), dentro de las pautas de ética en la vigilancia de la salud pública respaldan esta decisión. Específicamente, en la pauta 12 se hace referencia a que las personas tienen la obligación de contribuir con la vigilancia cuando se requieran conjuntos de datos fiables, válidos y completos y se cuente con la debida protección, por lo que, en estas circunstancias, el consentimiento informado no es un requisito ético. Por otra parte, la pauta 16 dice que "con una justificación y salvaguardas apropiadas, los organismos de salud pública pueden usar o compartir datos de vigilancia con propósitos de investigación". Es preciso aclarar que estos datos deberían compartirse únicamente en el caso de proyectos de investigación que hayan sido revisados y aprobados por un Comité de Ética en Investigación (CEI), asegurado la conservación del anonimato y la seguridad de los datos (OMS 2017).
No se debe olvidar que, en todo caso, deberá preservarse el derecho a la intimidad de los individuos. De acuerdo con el Comité de Bioética de España (CBE), la autorización del uso secundario de datos personales, sin el consentimiento de sus titulares, en investigaciones dirigidas a combatir una amenaza de alcance desconocido para la humanidad, no debe hacer perder de vista que los derechos humanos nunca pueden desaparecer ante al interés general y, concretamente, que el derecho a la intimidad no puede liquidarse con el objetivo de acelerar el avance de la ciencia (CBE 2020).
Acciones desde la salud pública durante la pandemia
En el manejo de la pandemia por COVID-19 se necesitan diversas respuestas de salud pública que deben formularse y ejecutarse desde la ética e incorporar la equidad, la responsabilidad, la solidaridad y la transparencia. La equidad implica promover iniciativas e intervenciones que aseguren que la pandemia no imponga una carga desproporcionada sobre los grupos más pobres y desfavorecidos.
Las actividades de salud pública que buscan controlar la pandemia deben emprenderse con responsabilidad y, además, apuntar a crear capacidad para mejorar la respuesta a las emergencias de salud que puedan surgir en el futuro. La responsabilidad y la solidaridad disponen que se compartan de inmediato los datos relevantes con las partes interesadas, que no solo son aquellas que manejan las muestras y resultados (OPS 2020; Cash et al. 2014).
De igual forma, la pandemia plantea preguntas difíciles con respecto a la definición de prioridades y sobre la toma de decisiones en la atención de pacientes. Se deben prever situaciones en las que los sistemas de salud lleguen a su máxima capacidad y no sea posible atender a todas las personas que lo necesitan, ni dar acceso a respiradores o camas de cuidados intensivos para todos los pacientes afectados. Bajo este contexto, las autoridades de salud tienen la obligación de ofrecer una justificación pública de los criterios empleados para definir dichas prioridades de atención, así como informar con transparencia cuáles son sus argumentos para la priorización, lo que redundará en el mejoramiento de la confianza pública, la aceptabilidad y el cumplimiento de las recomendaciones de prevención relacionadas con la pandemia (OMS 2013; World Health Organization 2020; OPS 2017; World Health Organization 2015).
En este contexto la investigación científica es crítica para reducir la incertidumbre acerca de la pandemia y sus consecuencias. La Organización Panamericana de la Salud (OPS) indica que existe el deber ético de hacer investigación durante el brote a fin de mejorar la prevención y la atención. De acuerdo con esto, la investigación es fundamental para comprender la enfermedad y formular intervenciones y prácticas para su manejo, así como para evaluar la seguridad y la eficacia de todas las propuestas de exámenes y pruebas de diagnóstico, tratamientos, vacunas y estrategias de manejo (OPS 2017).
Por esta razón es decisivo velar por investigaciones que se lleven a cabo de manera rigurosa, bajo las condiciones actuales, para garantizar la comprensión de la patogénesis de la enfermedad en el corto plazo. Hacer investigación es una tarea muy compleja durante una pandemia y no debe nunca estar por encima de la atención oportuna a la población que la padece o que está en riesgo de contraer la enfermedad (World Health Organization 2015).
Como ya se mencionó, es prioritario informar a las poblaciones y las comunidades continuamente acerca de la importancia de hacer investigación y por qué es necesario obtener muestras, crear y alimentar los biobancos y reunir datos durante y después de la pandemia. Es recomendable involucrar a la comunidad antes de iniciar una investigación para garantizar que los estudios aborden las necesidades y las prioridades locales y que el diseño del estudio sea aceptado por la población donde se llevará a cabo. La participación de la comunidad, manteniendo los criterios éticos a cabalidad, fomenta la confianza, lo que es vital durante una emergencia, y resulta esencial para realizar investigaciones que permitirán obtener información precisa, además de generar capacidad de respuesta por parte de la población para emergencias futuras en salud pública. Dentro de los criterios éticos mencionados se encuentran la recolección de las muestras de manera respetuosa, la protección de la privacidad de las personas manteniendo la confidencialidad, en la medida de lo posible, y brindando la información sobre la recolección de los datos de manera transparente. Las autoridades de salud pública también tienen el deber ético de implementar las intervenciones que ya se sabe que funcionan de acuerdo con las experiencias de epidemias anteriores (OPS 2020).
La OMS recalca que la investigación con seres humanos durante las emergencias debe contar con garantías éticas mayores que en las situaciones ordinarias. Se debe obtener la aprobación ética de todas las investigaciones que involucren participantes humanos durante la pandemia y antes de que empiecen los estudios; esto con el fin de asegurar una revisión ética rigurosa sin importar la presión y la necesidad de acelerar las investigaciones. Los CEI deben llevar a cabo una revisión ética acelerada, pero minuciosa, crear mecanismos para acortar los procesos de aprobación, vigilando siempre porque los proyectos tengan calidad y responsabilidad científica y técnica, así como desarrollar estrategias para integrar el trabajo de diferentes CEI que evite la duplicación de las investigaciones y los recursos (World Health Organization 2020; GFBR 2015; Hofman et al. 2020).
Es de mencionar que los lineamientos de ética nacionales e internacionales que existen para la investigación con participantes humanos, se aplican a todas las investigaciones realizadas incluyendo aquellas que surjan durante las emergencias de salud púbica como la pandemia por COVID-19. De esta manera, es necesario obtener el consentimiento informado en todas las investigaciones que se lleven a cabo bajo estas situaciones y que involucren participantes humanos, sobre sus muestras o sus datos identificables (CIOMS 2016).
Los CEI deberán evaluar circunstancias especiales en las cuales no sea un requisito obtener un consentimiento informado, como se mencionó en el caso del uso de datos procedentes de la vigilancia. Es recomendable que, en el contexto de las pandemias, se obtenga un consentimiento amplio para el uso de muestras y datos en investigaciones futuras (incluidos los estudios con muestras en biobancos), que se aplica para la participación en varios estudios futuros que aún no están planeados ni conceptualizados, pero que es posible que se diseñen a medida que surja nueva información. Es de destacar que cuando se utiliza un consentimiento amplio, este debe contar con la aprobación de CEI (Sánchez, Carracedo y Abraham 2017; OPS 2020). La aparición de los biobancos como una herramienta de investigación vital en las ciencias médicas ha llevado a un amplio debate en la literatura sobre cómo manejar mejor los procedimientos de consentimiento informado que rigen la inscripción de participantes en una investigación, y el uso posterior de muestras y datos de participantes en otros estudios. El consentimiento informado fue diseñado para asegurar que los participantes estén bien informados sobre los objetivos de la investigación y sobre cualquier riesgo o beneficio relevante derivado de su participación. Sin embargo, los aspectos prácticos de la investigación de biobancos (en particular el tamaño de las cohortes y la frecuencia de nuevos estudios) hacen difícil que se puedan replicar los consentimientos específicos. Esto ha llevado al desarrollo de procedimientos nuevos, amplios y adaptados de consentimiento informado, con el propósito de superar las dificultades del consentimiento tradicional, mientras se mantiene la protección de los participantes (Kaye et al. 2014; Ploug y Holm 2015; Mikkelsen, Gjerris, Waldemar y Sandoe 2019).
Múltiples formatos de consentimientos han sido diseñados para el uso de muestras en investigaciones futuras (Serrano-Díaz, Guío-Mahecha y Páez-Leal 2016; Cusi 2011). Entre estos, se destaca el formato publicado por el Biobanco Estatal de Nueva Gales, Australia, el cual le describe al participante, de manera clara y sencilla, el propósito de la recolección y el almacenamiento de los hisopos sobrantes y muestras de personas analizadas para detectar el coronavirus, sin descuidar los componentes mandatorios dictados por la ley y la ética (NSW Government 2020).
Hasta la fecha, diferentes versiones de consentimiento informado amplio han sido adoptados por aquellos países que manejan biobancos, aunque existen variaciones significativas en la implementación del consentimiento informado, de acuerdo con su cultura y legislación. Cuando se aplica el modelo del consentimiento amplio, se obtiene un consentimiento general al momento de la inscripción del individuo, condicionado a un conjunto de limitaciones y restricciones formuladas por el biobanco o por la autoridad que lo regula (ya sea el CEI o la autoridad que esté declarada en el formulario de consentimiento). Después, las muestras almacenadas en el biobanco se pueden utilizar para nuevos estudios que estén dentro del alcance del consentimiento, sin tener que volver a obtener un consentimiento de los participantes. Los defensores del modelo amplio argumentan que esta es la mejor manera de hacer posible la investigación de biobancos a gran escala. Sin embargo, los críticos han señalado que, en el momento de la inscripción, normalmente no se sabe de qué manera se pueden usar las muestras depositadas en un biobanco en futuras investigaciones y discuten que para que un consentimiento sea informado, exactamente se requiere este tipo de conocimiento (Hansson et al. 2006; Hofmann 2009; Mikkelsen, Gjerris, Waldemar y Sandoe 2019).
Implicaciones éticas de establecer biobancos bajo la pandemia COVID-19
Las actividades de los biobancos conllevan muchos dilemas éticos y legales, y por esta razón su establecimiento y su funcionamiento debe asegurar una apropiada organización y reglamentación que permita proteger los derechos de los donantes, mantener la calidad científica y cumplir con los objetivos de las investigaciones (Martin-Uranda et al. 2006). De igual forma, los biobancos pueden identificar si tienen un sistema de garantía de calidad adecuado y demostrar a los usuarios finales que este sistema se está aplicando, junto con las garantías de seguridad estándar, permitiendo una trazabilidad transparente y la calidad de las muestras solicitadas, con sus datos asociados (Hofman et al. 2020).
Con la urgencia con la que se deben manejar los pacientes con COVID-19 y por la necesidad de recolectar muestras para estudios posteriores, se pueden dejar de lado algunos aspectos generales sobre el manejo o creación de los biobancos, específicamente para esta enfermedad, lo que puede traer futuros problemas administrativos y éticos. Entre estos aspectos se encuentran la ubicación, los responsables, la finalidad y los objetivos del biobanco, el tipo de muestras biológicas que se almacenarán, los criterios para la selección de los posibles donantes, los procedimientos asociados a la toma de las muestras y datos, la finalidad y los objetivos de la toma de las muestras (lo que se hará y no se hará con las muestras), las variables que se van a registrar en la base de datos, la duración del almacenamiento y la disponibilidad de las muestras una vez que expire el período de almacenamiento acordado. También están las condiciones para ceder las muestras y los datos a los investigadores, los beneficios por autorizar el almacenamiento de las muestras, el uso de datos en futuros estudios, los riesgos y garantías asociados a la toma de muestras, el almacenamiento y uso de las muestras en futuros estudios, el mantenimiento de la confidencialidad de la información obtenida y la seguridad de las muestras (que muchas veces no se tiene en cuenta por el afán de publicar). Igualmente se debe considerar el derecho de los individuos de expresar sus deseos en relación al consentimiento para usos futuros de las muestras o de sus datos en investigación, el derecho de revocar el consentimiento en cualquier momento, así como el derecho a solicitar la destrucción de las muestras y datos; también está el derecho de los individuos a ser informados o no cuando los resultados de investigaciones son relevantes para su salud o la de sus familiares, la posibilidad del uso comercial derivado de los materiales y los datos, incluidos los resultados de la investigación, y el derecho a poder elegir el destino de las muestras y datos, en caso del cierre del biobanco.
Conclusiones
En el contexto de una emergencia de Salud Pública internacional como la que representa la pandemia por el COVID-19, es relevante identificar herramientas diagnósticas y bio-marcadores, terapias aprobadas o compuestos en desarrollo que podrían utilizarse para tratar pacientes con el coronavirus. Los datos de secuenciación (patógenos, genomas), las líneas celulares, los depósitos de biobancos, las reservas virales y cepas que podrían usarse para apoyar el desarrollo o la validación de nuevos tratamientos también son herramientas potenciales que deben ser tenidas en cuenta para el manejo de esta enfermedad. Por esto, los biobancos deben suministrar muestras biológicas humanas para la investigación de manera transparente, equitativa y sin sesgos científicos, garantizando su máxima calidad y el cumplimiento de la normativa científica y ética vigente, con el fin de mejorar la reproducibilidad de los datos de la investigación biomédica, siempre pensando en el bien general y no en el particular.
De la proyección y de las investigaciones específicas que las instituciones y sus investigadores realicen en estos momentos, dependerá gran parte del éxito de los biobancos para el apoyo de la investigación y de su transferencia a la práctica, satisfaciendo las expectativas de la sociedad en general, así como de los donantes y comunidades científicas entendiendo que, sin el donante y el apoyo de la sociedad, no existirían los biobancos.














